Народные средства от подагры
Медицинские специалисты предупреждают, что полностью избавиться от подагры вряд ли удастся. Поэтому часто пациенты пробуют различные лечебные рецепты, в том числе и те, которые представлены народной медициной. К таким методам терапии относят:
- настои, отвары, настойки;
- компрессы;
- изменения в питании и образе жизни.
Все это позволит если не вылечить, то полностью контролировать заболевание.
Основными задачами являются устранение воспалительного процесса и замедление продукции мочевой кислоты. Также необходимо уменьшить кислотность мочи, чтобы снизить вероятность развития мочекаменной болезни.
В качестве наружной терапии успешно используют травяные ванны. Их можно готовить с отваром мыльнянки, овсяной соломы, корневища крапивы, ромашкового цвета, шалфея, сосновой хвои, веточек смородины. Для ванн можно применить и следующие рецепты:
- заварить 250 г корня аира в 2-х литрах кипятка, отфильтровать и добавить в ванну;
- заварить 300 г ромашкового цвета в 3-х литрах кипятка, отфильтровать и влить в ванну;
- заварить 300 г равной смеси из корней аира и листьев тимьяна в 3-х литрах кипятка, отфильтровать и прибавить в ванну;
- заварить 200 г спорыша в 3-х литрах кипящей воды, отстоять 2 ч, профильтровать и добавить в ванну.
Температура принимаемой ванны должна составлять примерно 38°C. Длительность процедуры – от 15 минут до получаса.
Помимо этого, хорошее действие при подагре оказывает массаж, который проводят после купирования острого процесса. Массируют пораженный сустав и зону вокруг него.
[], [], [], []
Лечение йодом
Лечение подагры при помощи йода вызывает много противоречий, однако, по отзывам, этот метод является довольно действенным.
- Нужно взять 10 мл йода и 250 мг ацетилсалициловой кислоты (5 таб.). Аспирин перемалывают до порошкообразного вида и всыпают в йод, перемешивают и смазывают пораженные суставы на ночь, лучше – под компресс.
- Если при подагре беспокоят суставы нижних конечностей, то можно принять йодную ножную ванночку: на 3 л воды добавляют 3 ч. л. пищевой соды и 9 кап. йода.
- Для снятия болезненного синдрома готовят смесь из равных доз йода, нашатыря и тройного одеколона. Смесь удерживают в темном месте при комнатной температуре два дня, после чего используют для смазывания суставов до 3-х раз в сутки.
Лечение подагры содой
Кроме ванночек с содой и йодом, пищевую соду советуют принимать внутрь, чтобы понизить уровень мочевой кислоты в организме. Однако это достаточно опасный метод терапии, поскольку:
- сода резко снижает продукцию пищеварительных ферментов, нейтрализует соляную кислоту, что приводит к грубому нарушению процесса пищеварения;
- при регулярном употреблении соды внутрь нарушается выработка слизи, а слизистая оболочка желудка повреждается, в результате чего появляются язвы и эрозии;
- усложняется и ухудшается работа почек.
Спорным считается также лечение содой и перекисью, предложенное профессором И. П. Неумывакиным. Этот метод имеет как своих ярых поклонников, так и людей, скептически относящихся к такой терапии. В чем суть такого метода?
Соду и перекись водорода предлагается принимать внутрь, отдельно друг от друга, начиная со щепотки соды и 1 капли перекиси на стакан воды или молока, трижды в день. Ежедневно количество перекиси увеличивается на 1 каплю, пока разовая дозировка не достигнет 10 капель. Количество употребляемой соды увеличивается до 1 ч. л. без горки.
Если подобная терапия сопровождается неприятными ощущениями или какими-либо побочными проявлениями, то прием перечисленных средств следует прекратить.
Препараты
Основная задача при лечении панкреатита — избавиться от причины, вызвавшей воспаление, и предотвратить наступление осложнений. Поэтому врачи прописывают целый курс таблеток, которые должны помочь пищеварительной системе справится со сбоем (рис. 3).
Спазмолитики при панкреатите
Для купирования боли и спазмов мускулатуры назначают спазмолитики. Они могут вводиться внутримышечно или внутривенно. К основным относят те, которые содержат дротаверин, мебеверин, пинаверия бромид, м-холинолитики (метоциния йодид, атропин).
Ферменты и антиферментные препараты при панкреатите
При панкреатите железа не способна производить ферменты, необходимые для пищеварения. Поэтому пациент должен получать их извне. Кроме того, введение ферментов позволяет железе снизить их выработку и отдохнуть. Ферменты назначают только при отсутствии обострения. Они разделяются на те, которые содержат панкреатин (с компонентами желчи и без), и те, в состав которых входят лишь компоненты растительного происхождения (симетикон, химопапаин).
При остром панкреатите происходит интоксикация организма. Ферменты накапливаются в поджелудочной и вместо того, чтобы отправиться дальше в двенадцатиперстную кишку, поступают в кровь. Для очищения организма и снятия нагрузки с поджелудочной используют антиферментные препараты. Их пьют в первые 5 суток от начала заболевания. Основное действующее вещество таких препаратов — апротинин.
Важно! Ферментные препараты обязательно нужно пить во время каждого приема пищи. Ферментный препарат, его дозировку и длительность лечения определяет только врач
Ни в коем случае нельзя принимать ферменты при острой боли. Такая боль говорит об ухудшении воспаления в поджелудочной. Прием ферментов в этом случае приведет к усилению внутрипротокового давления, в дальнейшем — к закупорке сосудов и некрозу.
Антациды
Соляная кислота, которая содержится в желудочном соке, запускает работу поджелудочной железы. Чем больше этой кислоты, тем активнее работает железа. При панкреатите повышенная активность органа приводит к болям и осложнениям. Для снижения кислотности в желудке применяют антацидные препараты. Они содержат алгелдрат и магния гидроксид, которые нейтрализуют желудочную кислоту. Предпочтение врачи отдают препаратам в жидком виде.
Антисекреторные
Антисекреторные препараты снижают выработку соляной кислоты, которая содержится в желудочном соке. Ее чрезмерное количество приводит к тому, что щелочный секрет поджелудочной не способен нейтрализовать кислотность среды. Именно щелочная среда предоставляет наилучшие условия для пищеварения, поэтому ее восстановление — одна из задач при борьбе с панкреатитом. Другая функция таких препаратов — оказывать цитопротективное действие. Они увеличивают секрецию защитной слизи, усиливают кровоток в органы пищеварительной системы и способствуют заживлению рубцов.
Н2–блокаторы
Это антигистаминные антисекреторные средства. Их действие направлено на предотвращение возбуждения Н2-рецепторов, которые стимулируют работу всех желез: слюнных, желудочной, поджелудочной. Они снижают кислотность желудочного сока, задерживают выработку соляной кислоты и пепсина, который расщепляет белок. К ним относят препараты, содержащие фамотидин, ранитидин и др.
Ингибиторы протонного насоса
Лекарственные средства, назначение которых — блокировать работу находящегося в слизистой желудка протонного насоса и тем самым уменьшить кислотность желудка путем уменьшения выработки соляной кислоты. Той самой кислоты, которая необходима для пищеварения, но в больших количествах приводит к гастриту, а затем и к язве. Такие средства являются производными бензимидазола. Сюда входят препараты, содержащие омепразол, пантопразол, лансопразол и др.
Причины
Ученые до сих продолжают спорить о причинах возникновения холецистита. Наиболее популярная теория связывает патологию с инфекционным поражением, поскольку бактерии в желчном пузыре при исследовании обнаруживаются примерно у половины заболевших.
По этой теории воспаление желчного пузыря начинается при попадании в него патогенной микрофлоры — стафилококка, стрептококка, кишечной палочки и некоторых других бактерий. Иногда причиной холецистита становятся глисты, грибки, анаэробные бактерии, вирусы гепатита. В более редких случаях холецистит развивается на фоне аллергии или отравления.
Инфекция проникает в желчный пузырь разными путями:
- энтерогенным — с пищей и питьем при переваривании загрязненных продуктов;
- гематогенным — при стоматологических или других операциях с использованием нестерильных инструментов, при переливании крови или инъекциях загрязненной иглой;
- лимфогенным — через лимфатические капилляры и другие структурные элементы лимфатической системы.
Есть и другие мнения о природе холецистита, например, о возникновении воспалительного процесса в желчных путях и желчном пузыре вследствие нарушения кровообращения в стенках из-за тромбоза сосудов. Деструктивный процесс начинается на фоне ишемии пузырной артерии.
Еще одна теория связывает холецистит с нарушениями функции печени, которые ведут к патологическим изменениям в структуре желчи. В результате система пищеварения перестает выполнять антиоксидантную защитную роль, и в желчном пузыре начинается воспаление.
Холецистит обычно развивается при застое желчи в желчном пузыре. Нарушение утилизации желчи может быть обусловлено различными факторами:
- Наличие камней, закупоривающих желчные протоки и препятствующие оттоку желчи. Конкременты часто имеют острые края, травмирующие слизистую. Места царапин и язв — входные ворота для патогенной микрофлоры.
- Нарушение сократительной функции желчного пузыря и снижение его тонуса. В результате дискинезии желчь не полностью выходит из органа, и ее застой провоцирует воспалительный процесс и образование твердых частиц.
- Врожденные патологии строения желчного пузыря — искривление, перетяжка, рубцы, сужение протоков, затрудняющие отток желчи.
- Наличие других заболеваний желчного пузыря и протоков — опухоли, кисты и другие патологии. Любая опухоль может сдавливать протоки и затруднять отток желчи.
Камни в желчном пузыре и желчных протоках обнаруживаются у 90% больных холециститом. Камни бывают двух видов: холестериновые, на 90% состоящие из чистого холестерина, и пигментные, в состав которых в основном входит кальций.
Факторы риска
- неправильное пищевое поведение — острая и жирная пища, переедание, редкие приемы пищи;
- постоянное нервное перенапряжение, эмоциональные перегрузки;
- эндокринные нарушения, в частности, сахарный диабет, гормональный дисбаланс во время беременности или климакса;
- злоупотребление спиртными напитками;
- очаг воспаления в организме — ангина, аднексит, легочные инфекции и т. д.;
- малоподвижный образ жизни;
- нарушения в работе поджелудочной железы, например, рефлюкс ее ферментов в желчный пузырь;
- прием некоторых лекарственных препаратов;
- наследственная предрасположенность.
В группу риска входят люди, страдающие ожирением, заболеваниями тонкой кишки, женщины в период беременности.
Лечение компрессами
Прикладывание компрессов на воспаленные суставы – это один из наиболее простых и действенных методов устранения воспаления. Компрессы приветствуются как в народной, так и в традиционной медицине – они эффективны и могут применяться в домашних условиях.
- Смешивают 100 г травы лебеды, 50 мл уксуса, 50 г меда и 10 г каменной соли. Полученную смесь накладывают в виде компресса, покрыв сверху целлофаном или вощеной бумагой и утеплив.
- Перемешивают три измельченных листа алоэ, 5 давленых зубков чеснока, одну луковицу, 30 г растопленного сливочного масла, 50 г меда, 50 мл чистой воды. Смесь доводят до кипения, но не кипятят. После остывания накладывают в качестве компресса.
- Черную крупную редьку моют, очищают от кожицы и натирают на мелкой терке, затем добавляют 50 г меда. Смесь применяют для постановки компрессов, на ночь.
- При остром приступе болезни на пораженное место наносят небольшой слой меда. Сверху посыпают измельченными таблетками ацетилсалициловой кислоты (примерно 4 таб.). Слои прикрывают марлей, предварительно пропитанной молочной сывороткой или кефиром. Когда компресс нагреется от воспаленной кожи, его следует заменить на свежий. Так проделывают до тех пор, пока не утихнет резкая боль.
Прогнозы выздоровления при гастрите
Прогнозы при гастритах во многом зависят от самого пациента. Львиная доля успеха — это диета. Поэтому все зависит от того, насколько добросовестно пациент придерживался лечебного питания.
Сможет ли человек избавиться навсегда от гастрита — зависит и от первопричины заболевания. Например, гастриты инфекционного характера поддаются полному излечению. Для этого необходима лишь грамотная антибактериальная терапия. А вот гастриты аутоиммунного характера пока неизлечимы. В таком случае пациенту необходимо всю жизнь следить за своим здоровьем, контролировать как иммунную систему, так и придерживаться специального питания.
Прогнозы выздоровления при гастрите зависят от характера течения и вида заболевания. Как было сказано выше, острые гастриты намного легче поддаются лечению. Что касается хронических форм, то многое зависит от вида гастрита. Например, одним из самых сложных и опасных считается атрофический гастрит, поскольку при таком типе гастрите атрофируется часть железистой ткани желудка.
Подагра и чайный гриб
При развитии подагрического артрита, кроме медикаментозного лечения, для снятия болевого синдрома и воспалительного процесса допустимо использование чайного гриба, способного также наладить микроциркуляцию крови поврежденного участка. Стоит учитывать, что народные методы лечения подагры выступают в качестве вспомогательной меры и не заменяют лекарственные средства, назначенные врачом.
Что такое медузомицет?
Чайный гриб — биологический субстрат, что сформировался за счет взаимовыгодного сожительства двух симбионтов — дрожжеподобных грибов и бактерий. В качестве питательной среды для него выступает поверхность черного или зеленого чая с добавлением сахара. Газированный напиток, образующийся в результате процесса сбраживания, имеет уникальный состав:
- витамины: С, B, P, D;
- кофеин;
- энзимы: амилаза, протеаза, каталаза;
- микроэлементы: йод, цинк, кальций;
- органические вещества с кислотными свойствами: этандиовая, этановая, лимонная и оксиянтарная кислоты.
Можно ли принимать чайный гриб при подагре?
Безусловно, медузомицет показан для наружного применения при развитии воспалительных процессов в суставах
Крайне важно во время приступов справится с болью, так как любые болезненные ощущения — это стресс для организма. Правильно приготовленная из настоя примочка дает обезболивающий, а также противовоспалительный эффекты
Прием вовнутрь также может быть полезен, однако, необходима предварительная консультация с врачом, чтобы исключить ряд противопоказаний:
- сахарный диабет;
- ожирение;
- гастрит;
- конфликт с медикаментозными препаратами.
Польза настоя при поражении суставов?
Медузомицет, благодаря своему составу, благотворно влияет на организм как при наружном применении, так и при приеме настойки вовнутрь. Для улучшения состояния кожных покровов и снятия припухлости, характерной для подагры, рекомендовано обливать поврежденные участки газированной жидкостью, улучшая тем самым кровообращение и получая тонизирующий эффект. При наружном применении нормализуются также выделительные функции клеток, что способствует оперативному спаданию отека.
Прием вовнутрь показан как в профилактических целях, так и людям, страдающим от хронического заболевания
Настойка применяется для нормализации работы желудочно-кишечного тракта и выделительной системы человека, в частности, она помогает восстановить функции почек, что крайне важно для эффективного выведения мочевой кислоты из организма. Гриб получил широкое применение при подагре и оказывает такие эффекты на организм, как:
- противовоспалительный (снятие покраснение и отечности);
- антибактериальный;
- обезболивающий (способен практически полностью снять болевой синдром в суставах).
Как применять чайный гриб при подагре?
Наилучший эффект при воспалении суставов достигается за счет добавления лекарственных трав в настойку:
- Хорошим лекарством есть настойка лопуха на чайном грибе.
Листья брусники, корни лопуха, лепестки фиалки и сушенные листья крапивы смешать в пропорции 1 к 1. На 3 столовые ложки трав приходится пол-литра настойки чайного гриба. Смесь настаиваться в течение двух часов, после — процедить. Настой гриба смешивается с получившимся чаем в пропорции 1:1. Для использования в качестве лекарства, напиток должен настаиваться в стеклянной банке еще три дня. Принимать стоит 2—3 раза в день по одному стакану.
- Смешать 3 столовых ложки высушенных листьев земляники и столько же шалфея, по 30 грамм сирени и череды, 2 чайные ложки плюща, залить стаканом настойки на 30 минут, затем ее процедить. Пить за полчаса до приемов пищи при сильных болевых ощущениях.
- Почки березы повислой, листья толокнянки обыкновенной, цветы василька синего, стручок фасоли обыкновенной и горец типичный смешать в равных пропорциях. 6 столовых ложен смеси залить литром кипяченой воды. Чай должен настаиваться в течение 12 часов в теплом помещении, затем его стоит процедить. Смешивать с грибным уксусом нужно в одинаковом объеме. Для полного приготовления напиток оставляется в темном помещении еще на пару дней. Принимать можно до 6 раз в день, но не более половины стакана.
- Лавровые листья, соцветия полыни, порошок из корня цикория, душицу и ягоды рябины смешать в пропорции 3:2:2:1:1 и залить кипяченной водой на 1 час. После процеживания соединить с настойкой из-под гриба в равном соотношении. Принимать перед завтраком, обедом и ужином.
Такие настойки эффективны против подагры и при наружном применении в виде компрессов или ванночек. Для этого необходимо смочить марлевую повязку в получившемся настое и наложить на поврежденный участок кожи. Компресс можно держать 2—4 часа и повторять ежедневно, пока не наступит полная ремиссия заболевания.
Способы диагностики заболевания
При появлении язвы нужно обратиться хирургу или флебологу. Врач проводит осмотр, назначает анализы и обследования, чтобы определить причину развития трофических язв. Набор исследований определяется индивидуально с учетом основной причины дефекта, возраста пациента, количества язв, их локализации и сопутствующих болезней.
Первыми выполняются стандартные лабораторные исследования – анализы крови (общий, биохимия) и мочи. Обязательно определение сахара крови и уровня холестерина. Если рана мокнет, врач делает посев выделений, чтобы определить состав микрофлоры. В некоторых случаях применяют цитологические и гистологические методики, позволяющие диагностировать малигнизацию трофической язвы, а также объективно оценить клеточный состав язвенного дна i Туркин П.Ю. Венозные трофические язвы: современное состояние вопроса / П.Ю. Туркин // Лечебное дело. — 2018. — № 1. — С. 41-45. .
Проводится ультразвуковое исследование венозного кровотока в нижних конечностях (УЗДГ). Ультразвуковая допплерография позволяет получить информацию о состоянии клапанного аппарата поверхностной, а также глубокой венозной системы, картировать перфорантные вены и соотнести их расположение с локализацией трофической язвы.
Если подозреваются проблемы артерий, назначают артериографию или мультиспиральную томографию, МРТ с контрастом для определения конкретного места повреждения сосуда.
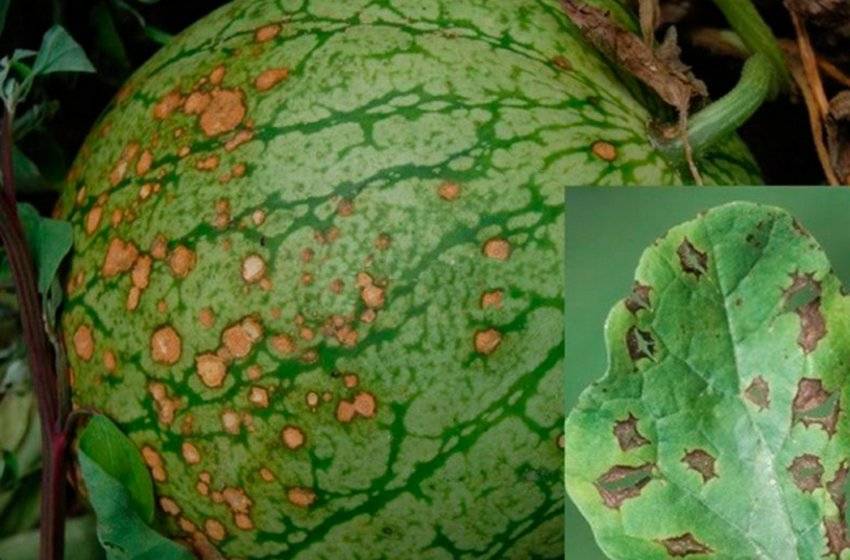
Болезни рассады арбузов и их лечение, фото
Единицы не любят плоды бахчевых культур. Однако выращивание этого растения на территории России сопряжено с некоторыми сложностями. Только жители южных регионов страны выращивают арбузы семенами. Дачники, проживающие в средней полосе России и в северных регионах, вынуждены выращивать арбузы рассадным методом и нередко в теплицах. Рассада часто подвержена различным болезням, среди которых грибковые, бактериальные и вирусные поражения занимают ведущее место.
Мучнистая роса – один из злейших врагов рассады арбузов. На листьях рассады при мучнистой росе появляются белые пятна, покрытые нежным пушком – это мицелий гриба, который быстро распространяется на здоровые побеги, стебли и плоды. Пораженные участки отмирают, листва увядает, осыпается. Опытные дачники рекомендуют укрепить рассаду арбуза регулярным внесение органических удобрений, чтобы у растения было достаточно сил противостоять поражению. Мучнистая роса развивается на тех культурах, для которых неправильно организован полив
Важно найти золотую середину, чтобы влаги было не слишком много, но и немало. Переувлажнение грунта и прохладная погода – главные спутники мучнистой росы
При сильном поражении рекомендуется обработать рассаду фунгицидами.

На фото милдью или мучнистая роса арбуза
Антракноз – грибковое поражение арбузов, редко встречающееся в открытом грунте. Чаще всего поражаются тепличные растения. На листьях образуются желто-бурые пятна неправильной формы и хаотичного расположения. Антракнозом поражается все растение целиком. На стеблях и ягодах образуются глубокие язвы с розовым бархатистым налетом внутри – это грибные споры. Заметив такие опасные признаки, стоит регулировать проветривание в теплице, так как высокий уровень влажности – идеальная среда для развития грибковой инфекции. Медный купорос довольно эффективен для борьбы с недугом.

На фото антракноз на листьях и плодах арбуза
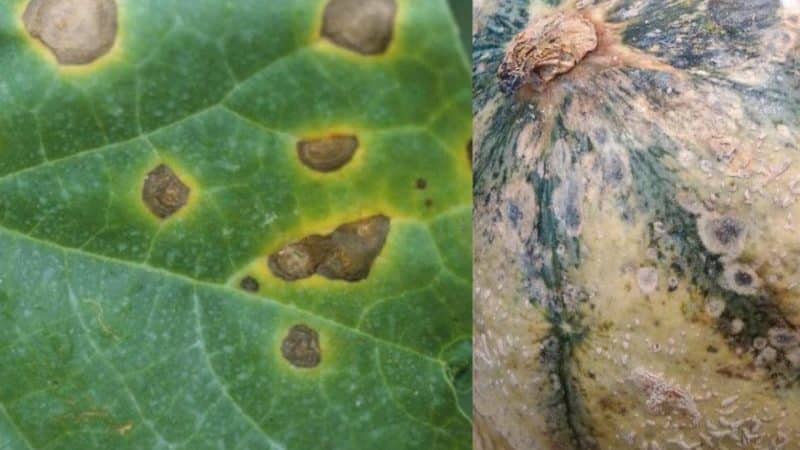
Бактериоз – поражения плодов арбуза бактериальными возбудителями, вызывающими гниль, образования язв, заполненных вязкой слизью – это разрушенные ткани арбуза и рассадник бактерий. Микроорганизмы попадают внутрь плода через микро трещины и незначительные повреждения ягоды
Важно стараться не повреждать верхний, защитный слой плода во время обработки грунта, полива. Медь содержание лечебные препараты позволяют избавиться от бактериоза, однако перед их применением нужно внимательно ознакомиться с инструкцией к препарату

Бактериоз ягоды арбуза
Виды панариция
Панариций на пальцах рук встречается чаще, чем на стопах. Он может развиться у человека любого возраста, как у мужчин, так и у женщин. Однако чаще всего болезнь поражает пациентов 20-50 лет. У детей тяжелые формы панарициев диагностируют редко, у них обычно воспаляется только околоногтевой валик (паронихии).
Классификация панарициев:
- Околоногтевая форма или паронихий. Болезненный процесс захватывает край ногтевой пластины, переходит на околоногтевой валик. Причина возникновения такого панариция — микротравмы примыкающих к ногтю тканей, почти незаметные порезы — например, в результате непрофессионально сделанного маникюра.
- Подкожный панариций. Нагноение образуется с обратной стороны травмы, в подкожном гнойном пузыре накапливается экссудат, часто — с кровянистыми примесями. Примечательно, что такой нарыв не болит, человека может беспокоить только незначительное жжение. Кожа вокруг панариция краснеет. Если подкожный пузырь увеличивается в объеме — это значит, что болезнь прогрессирует. Именно эта форма заболевания легче других поддается лечению. Но в силу особенностей строения мягких тканей воспаление быстро распространяется на суставы и сухожилия.
- Подногтевой панариций. Очаг воспаления находится под ногтевой пластиной, в мягких тканях. Инфекцию можно занести при травме ногтя или занозе.
- Костный панариций. В этом случае воспаляется костная ткань пальца. Такое воспаление может возникнуть после глубоких травм и переломов.
- Суставная форма или гнойный артрит. Поражается сустав между фалангами, пальцы приобретают веретенообразную форму и любое движение становится болезненным.
- Комбинированная суставно-костная форма. Воспаление захватывает не только сустав, но и кость.
- Сухожильная форма. Самый сложный и болезненный вид панариция. Кроме кости и сустава воспаление перекидывается на сухожилия, пораженный участок опухает и из-за сильной боли становиться практически невозможно двигать пальцами и конечностью.
Внимание! Выявить подкожный панариций особенно сложно у людей с плотной малочувствительной кожей. Первые признаки воспаления начинают проявляться через 5-7 дней после травмы, когда человек уже почти не обращает внимания на первые неприятные ощущения
Без лечения воспаление захватывает сухожилия, суставы и фаланги приводя к осложненной форме болезни.
Причины различных симптомов
Как правило, болезни арбузов и действия вредителей сопровождаются определенными симптомами. Необходимо вовремя обнаружить действие заболевания и принять необходимые меры, иначе урожай пропадет.
Желтеют листья
Главной причиной желтых листьев арбуза является недостаток воды. Также таким образом может проявляются действия насекомых-паразитов, например, медведки и проволочника. Листья желтеют при возникновении бактериальной пятнистости, различных видов гнили, при заболевании мучнистой росой. Особенно часто симптом проявляется при нарушении сроков посадки растения в открытый грунт.

Скручиваются листья
Листья у бахчевой культуры могут скручиваться при слишком жаркой или слишком холодной температуре воздуха и недостатке питательных веществ. Также это может быть симптомом фузариоза, некроза, антракноза.
Засыхает завязь
Чернеть и сохнуть завязи могут при неподходящем для выращивания арбузов климате. Для компенсации климатических условий рекомендуется использовать искусственный подогрев в теплице.
Вянет рассада
Главная причина гибели молодых саженцев – это неправильный полив, чаще всего переизбыток влаги. Из-за избытка влаги развивается фузариоз. Для избегания увядания рассады необходимо использовать обеззараженный грунт, поддерживать стабильную температуру и вовремя вносить удобрения.

Лечение
Необходимо устранить причину сужения сосудов, так как если этого не сделать, патология будет прогрессировать. Проводится лечение гипертонической болезни, атеросклероза или шейного остеохондроза. При гипертонии назначают:
- Гипотензивные препараты (снижающие давление).
- Антиагреганты – медикаменты, предупреждающие возникновение тромбов.
- Витаминные комплексы с содержанием витаминов С, PP и B6.
- Диету с ограничением употребления соли.
Лечение атеросклероза подразумевает:
- Статины – снижающие уровень холестерина в крови.
- Диету с ограничением животных жиров.
При шейном остеохондрозе назначают:
- Ношение корсета для поддержания правильного положения спины и шеи.
- Болеутоляющие.
- Противовоспалительные препараты.
- Физиотерапевтические процедуры.
- Массаж.
- Лечебная физкультура.
Также проводится симптоматическая терапия. В зависимости от нарушений, вызванных сужением сосудов, могут быть назначены:
- Препараты, улучшающие обменные процессы в мозге – при потере памяти.
- Лекарства, укрепляющие сосуды – при головокружениях.
- Массаж и лечебная физкультура – при расстройствах двигательных функций.
- Антидепрессанты и успокоительные – при эмоциональных расстройствах и депрессии.
Для профилактики мультиинфарктных состояний мозга пациенты принимают антикоагулянты – препараты, снижающие свертываемость крови.
При нарушении кровотока более чем на 50% может быть назначено хирургическое лечение – стентирование. Это расширение с помощью стента – каркаса, который устанавливают в просвет сосуда. Операция позволяет расширить сосуд и восстановить в нем кровоток.
Белый налет на деснах (кандидоз) –
Если у вас побелела десна, то можно заподозрить не только лейкоплакию, но и кандидоз полости рта, при котором на деснах, языке, слизистой щек и неба – может появиться белый налет. Кандидоз вызывается грибами рода Candida. Чаще всего он возникает на фоне сниженного иммунитета, эндокринных заболеваний, заболеваний ЖКТ, анемии, гиповитаминоза, сахарного диабета, ВИЧ-инфекции, хр.гепатита, курения.
Длительный прием антибиотиков и средств для полоскания полости рта, содержащих антибиотики и антисептики, также может привести к возникновению кандидоза. Большое значение в возникновении кандидоза также играет наличие невылеченных кариозных зубов, воспаления десен, плохой гигиены полости рта.
Налет белый на деснах: фото





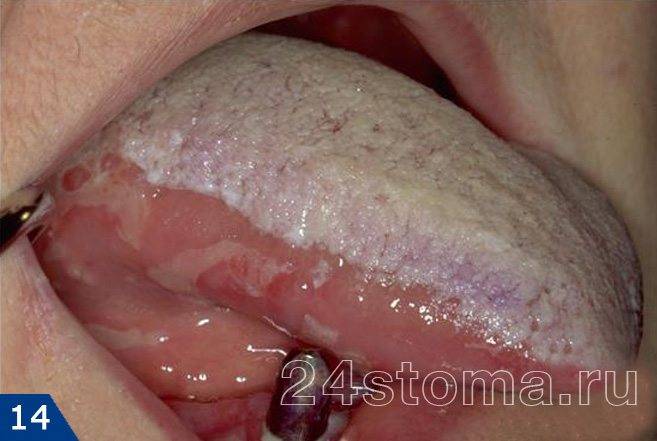
Симптоматика и лечение кандидоза –
Кандидоз в полости рта может поражать либо сразу всю поверхность слизистой оболочки, либо может локализоваться только на каком-то ее участке (например, на небе, языке или углах рта). При кандидозе на слизистой образуется белый налет, при чем в ранней фазе заболевания его без особых проблем можно соскоблить. Однако делать это бессмысленно, т.к. после соскабливания налет быстро появится вновь. С течением заболевания налет становится плотно прикрепленным, и его уже нельзя снять при соскабливании.
Лечение кандидоза полости рта – не стоит лечить кандидоз полости рта в первой попавшейся частной стоматологической клинике. Как правило, обычные терапевты-стоматологи совершенно не разбираются в заболеваниях слизистой оболочки полости рта. Только в очень редких медицинских центрах или государственных стоматологических поликлиниках есть специалисты подобного профиля. Но вам повезет, если в вашем городе есть медицинская академия и стоматологический факультет.
В этом случае ВУЗ всегда имеет собственную стоматологическую клинику, где принимают не только студенты, но и профессорский состав. Лучший вариант для вас – записаться туда на консультацию. Кроме того, в Москве есть государственная клиника ЦНИИС (Центральный научно-исследовательский институт стоматологии), где есть целая кафедра по лечению заболеваний слизистой оболочки полости рта. Там консультации ведут ординаторы и профессорский состав.
Самостоятельное лечение заболевания исключено. Вначале будет необходимо взять соскоб налета со слизистой и отправить его на микробиологическое исследование. Делать это в частных небольших стоматологиях вам не будут, либо возьмутся лечить кандидоз без подтвержденного диагноза (что делать категорически нельзя). Только когда исследование подтвердит наличие грибов Candida – приступают к лечению.
Как правило, применяются современные противогрибковые препараты в таблетках для приема внутрь (схемы лечения и препараты). Общее лечение должно обязательно включать иммуностимулирующую терапию, прием витаминов. Нужно обязательно соблюдать диету – принимать больше белковой пищи и свести к минимуму углеводы. При наличии зубных отложений, кариозных зубов, воспаления десен – параллельно с основным лечением нужно начать санацию полости рта.
Очень полезно при кандидозе для гигиены полости рта использовать специальные зубные пасты с ферментами, такими как – лактоферрин, лактопероксидаза, лизоцим, оксидаза глюкозы. Эти ферменты повышают местный иммунитет слизистой полости рта, что будет способствовать как скорейшему выздоровлению, так и предупреждению новых случаев возникновения кандидоза. Эти же зубные пасты будет полезно применять и для профилактики стоматита. Надеемся, что наша статья на тему: Что делать, если появилось белое пятно на десне – оказалась Вам полезной!
1. Доп. профессиональное образование автора по пародонтологии,2. На основе личного опыта работы пародонтологом,3. American Academy of Periodontology (USA),4. «Атлас заболеваний полости рта: Атлас» (Лангле, Миллер),5. «Болезни слизистой оболочки полости рта и губ» (Борк К.).
Вредители арбузов и борьба с ними
Защита арбузов от насекомых актуальна, поскольку они являются переносчиками болезней. Основные вредители это: бахчевая тля, личинки мухи ростковой, паутинный клещ, проволочник, трипсы. Для выявления паразитов необходимо каждый день осуществлять осмотр посадок. Вовремя обнаруженная проблема избавит от необходимости применять инсектициды и химикаты.
Бахчевая тля (лат. Aphis gossypii)
селится колониями, облепляя собой практически все растение и образуя черный налет. Обработка арбузов от вредителей эффективно осуществляется с помощью настоев из сильно пахнущих растений: чеснока, полыни, лука, цитрусовых корок. Для профилактики рядом с растением высаживаются пряные травы.
Муха ростковая (лат. Delia platura)
Личинки мухи ростковой уничтожают растение изнутри. Избавиться от них поможет профилактика: перекапывание и рыхление грунта два раза в год, замачивание семян в одном из средств протравливания: Фентиурам, гексатиурам, БМК, фундазол, топсин. При появлении первых признаков листья и грунт обрабатывают инсектицидами.
Паутинный клещ (лат. Tetranychus urticae)
От паутинного клеща поможет обработка растения настоями чесночной или луковой кашицы, клубней цикламена. Ели вредитель все-таки появился, то помогут только токсичные препараты Агравертин, Аполло.
Проволочник — личинка жука-щелкуна (лат. Elateridae)
Повреждает корневую систему арбуза, реже сам плод, переносит множество грибковых заболеваний. Чтобы предотвратить появление проволочника при подготовке почвы вносят доломитовую муку, порошок из яичной скорлупы или древесную золу. Такая мера сделает грунт менее кислым.
Также рекомендуется регулярно пропалывать грядки, а между ними посадить бобовые и листовую горчицу. При посадке арбуза в луку кинуть шелуху лука. Если вредитель все же появился и расплодился, то без химикатов не обойтись.
Бахчевые трипсы (лат. Melon Thysanoptera)
Трипсы питаются соком растений, особо активны в жаркую погоду. Справиться с ними помогают ловушки из фанеры или картона, покрытые медом, вазелином, или клеем.
От некоторых видов вредителя помогают настои: чистотела, помидорной ботвы, ромашки, стрелок чеснока и лука. От массового нашествия придётся использовать более сильные вещества: Вертимек, Фитоверм.
Гангренозная пиодермия
Это следующая по распространенности проблема кожи у людей с ВЗК и самая серьезная. Относится к нейтрофильным дерматозам, развивается по невыясненной причине, но ассоциируется в первую очередь с язвенным колитом и болезнью Крона. Развитие гангренозной пиодермии не связано с периодом обострения ВЗК.
Гангренозная пиодермия
Начинается с небольшой красной шишки (пустула или пузырек), обычно на ногах (локализация 70%) и животе, которая течение нескольких часов или дней перерастает в большую открытую болезненную язву с синей или фиолетовой каймой. Бугорков или волдырей и соответственно язв может быть несколько. Содержимое язвы сукровичное, при присоединении вторичной бактериальной инфекции – гнойное. Это классическая форма гангренозной пиодермии.
Редкая перистомальная форма ГП развивается у больных с ЯК или БК после илеостомии или колостомии вследствие раздражения кожи каловыми массами при несоблюдении правил гигиены за стомой или аллергической реакции на материалы повязок.
Общее самочувствие человека практически не страдает, язвы могут не изменяться в течение нескольких недель, но могут и объединяться, расширяться. При этом на периферических участках развивается частичная эпителизация с образованием атрофических рубцов, часто пигментированных.
Лечение гангренозной пиодермии обязательно сочетается с терапией основного заболевания и включает:
- применение ГКС (например, преднизолон 2 мг на кг массы тела в сутки);
- применение моноклональных ингибиторов фактора некроза опухоли (например, Инфликсимаб);
- прием иммунодепрессантов (циклоспорин, метотрексат, азатиоприн);
- местную терапию (особенно положительна при моноочаговой ГП), выбор средств различен, могут быть аппликации на язвы или внутриочаговое введение ГКС, циклоспорина, препаратов такролимуса.