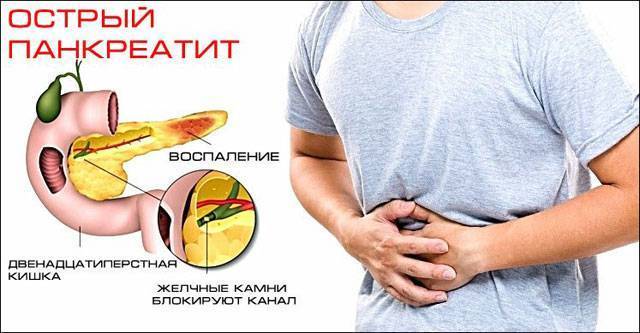
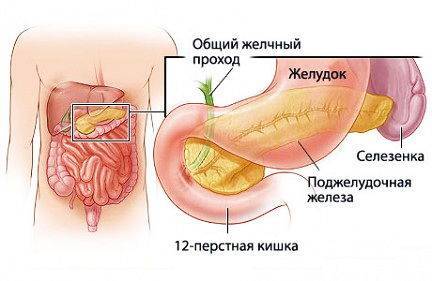
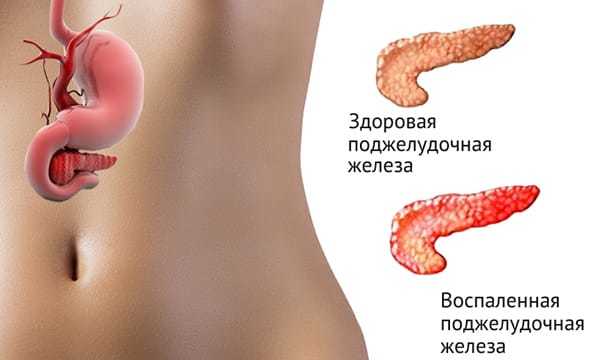
Чем заменить кофе при панкреатите?
Если не удаётся совмещать патологию со своим любимым напитком и поджелудочная не воспринимает его, чем можно заменить кофе при панкреатите? Вот возможные напитки при панкреатите:
цикорий — корень этого растения содержит в себе много полезных компонентов
Попадая в желудок он не вызывает резкого выделения желудочного и панкреатического сока, инулин в его составе снижает показатель сахара в крови, что очень важно при нарушениях выработки инсулина. Порошок цикория продаётся в торговой сети, горьковат на вкус, добавление молока придаёт ему схожесть с кофе с молоком
При необходимости, когда наложено твёрдое табу на кофе, вполне способен заменить его;
зеленый чай при панкреатите — этот напиток является прекрасной альтернативой кофе. В отличие от чёрного, он подвергается минимальной ферментации, поэтому полезен для здоровья. В нём кофеин присутствует не в чистом, а связанном виде и называется теин. Он более мягко действует на органы и обладает уникальной способностью снимать воспаление, отёк поджелудочной железы, а также снижать уровень глюкозы, нормализовать углеводный обмен, расщеплять жиры, выводить плохой холестерин. Пить его лучше всего спустя полчаса после еды;
зелёный кофе при панкреатите — это естественный цвет плодов кофе, а отсутствие обработки делает его более полезным при воспалении поджелудочной, чем другие сорта. Он хорошо перерабатывает жиры, что актуально при нарушении секреции органа. И всё же, напиток из зелёных зёрен также нужно дозировать;
какао при панкреатите — ароматный и вкусный напиток рекомендуется только в период стойкой ремиссии заболевания. Сначала он готовится слабо концентрированным на молоке пополам с водой, при отсутствии негативных проявлений можно увеличить количество порошка. Увлекаться им не стоит, т.к. он стимулирует панкреатическую секрецию за счёт пуринов и оксалатов, содержащихся в нём. Часто в растворимых его формах используются различные вредные химические вещества, что опасно для больного органа.
Запрещенные при панкреатите продукты
Несмотря на простоту диеты, порой пациенты допускают ошибки, что возобновляет сильные боли и сам воспалительный процесс. Поэтому следует изучить запрещенное меню и на целый месяц исключить эти продукты из рациона.
Так, под строгий запрет попадают шоколад, сладкие газированные напитки, сладости с кремовой прослойкой и даже мороженное. На время диеты придется отказаться и от кофе с какао.
Запрет касается и полуфабрикатов, колбасных изделий, сосисок, паштетов, икры и других консервированных изделий. Стоит отложить свинину и баранину, поскольку жир этого мяса очень тяжело усваивается. Это создаст дополнительную нагрузку на поджелудочную железу.
Особо опасными в этом состоянии являются все бобовые, виноград и алкоголь. Эти продукты и напитки могут спровоцировать резкое ухудшение состояния, в результате которого понадобится экстренная госпитализация.
Поэтому советуем не затягивать с лечением и при обнаружении признаков панкреатита незамедлительно обратиться к врачу. Помимо диеты специалист назначит грамотное лечение, благодаря которому вы быстро пойдете на поправку.
Чего нельзя есть?
С воспалением поджелудочной железы шутки плохи, эта болезнь мешает нормально жить и даже приводит к смерти
Поэтому важно сознательно подойти к рациону. Это – основа лечения, без которой прием лекарств может попросту не сработать
Зато если соблюдается диета, панкреатит переходит в стадию ремиссии и практически не беспокоит больного.
Чтобы добиться успехов в лечении, исключите из рациона такие продукты:
- алкоголь – разрушает клетки поджелудочной железы;
- бобовые (горох, фасоль) – вызывают вздутие и метеоризм;
- жирные сорта мяса и рыбы – свинина, сало, гусь, утка, баранина, семга, скумбрия, лосось перегружают поджелудочную железу;
- жирные молочные продукты – вызывают процессы брожения в пищеварительной системе;
- животные жиры – сложно перевариваются, могут вызывать рвоту;
- сладости – раздражают поджелудочную железу, вызывают брожение;
- овощи с грубой клетчаткой – белокочанная капуста, перец, баклажаны провоцируют вздутие;
- острые соусы, пряности, соленья и маринады – раздражают поджелудочную;
- грибы – тяжело перевариваются;
- свежий хлеб и сдоба – провоцируют брожение и вздутие.
Также диета для больных панкреатитом запрещает есть орехи и сухофрукты, кислые фрукты, пшеничную крупу, лук и чеснок. Запрещается любой фастфуд. Из напитков под запретом газировки, кофе, крепкий черный чай, какао, сладкие и кислые фруктовые соки.
Глядя на этот список ограничений, многие впадают в уныние. У них рождается справедливый вопрос: а что же тогда можно? На самом деле, с голоду вы не умрете – есть можно очень многие продукты.
Можно ли пить кефир при панкреатите?
Панкреатит требует особого питания, это одна из составляющих лечения. Начинать есть твердую пищу можно через один-два дня после эпизода острого панкреатита, но врачи рекомендуют начинать с еды, которая легко переваривается и содержит мало жира. []
Чтобы грамотно ответить пациентам, спрашивающим, можно ли пить кефир при панкреатите, следует провести анализ на соответствие диетическим принципам. Забегая вперед, можно утверждать, что кефир при панкреатите нужен, но не любой, а отвечающий нескольким критериям. Плюсы и минусы напитка:
- Мягкая консистенция механически не раздражает стенки ЖКТ.
- При комнатной температуре не оказывает и теплового раздражения.
- Горячий напиток превращается в творог с твердыми комками, холодный тоже вреден.
- Жирный кефир усиливает желудочную секрецию, что очень нежелательно при воспалениях.
- Так же действует крепкий напиток, который образуется на третьи сутки; а под слабым понимают свежий продукт (однодневный).
Подытожив, можно выбрать правильный вариант: слабый нежирный комнатной температуры. Допускается обезжиренная домашняя простокваша. Такой продукт нормализует пищеварение, стимулирует обмен веществ, синтезирует витамины и белки. Пить по 200 мл – вечером, незадолго до сна, либо использовать в салатах – овощных и фруктовых.
На острой стадии кефир противопоказан, при выходе из нее включается в рацион постепенно, начиная с 50мл
Увеличивают порцию в зависимости от самочувствия; важно дождаться устойчивого отсутствия болезненных ощущений в области локализации поджелудочной железы
Нельзя пить продукт при повышенной кислотности и наличии диареи. И понятно почему: даже в свежем напитке присутствует кислотность, и он же обладает послабляющим эффектом. И то, и другое лишнее в этом случае.
Свекла при обострении панкреатита
Свекла полезна при обострении панкреатита, поскольку она обладает высокой питательной ценностью при минимальной нагрузке на желудок и поджелудочную железу. Это достигается благодаря высокому содержанию полисахаридов. При этом преобладают полисахариды, которые легко усваиваются и перерабатываются организмом: моносахариды, дисахариды. Лучше использовать темноокрашенные сорта свеклы, поскольку они содержат наиболее сочную мякоть, наполненную активными компонентами. Именно красящие свойства и обеспечивают целебные свойства свеклы и определяют ее значимость в диетическом питании. Необходимо выбирать здоровые, чистые корнеплоды, без механических повреждений.
[], [], []
Зеленый лук при панкреатите
Зелёный лук ещё в недалёком прошлом, когда на прилавках круглый год не лежали все возможные свежие овощи и салаты, был предвестником весны. Изголодавшийся без витаминов организм, жаждал их пополнения и поглощал, несмотря на горечь и едкость, заправленный сметаной порубленный лук с варёным яйцом.
Здоровых людей он действительно способен насытить витаминами А, С, РР, группы В, оказать антисептическое действие благодаря фитонцидам, повысить гемоглобин из-за высокого содержания железа, укрепить сердечно-сосудистую систему (калий, кальций), с помощью антиоксиданта кверцетина сыграть положительную роль в профилактике развития опухолей. []
Несмотря на всё это при панкреатите его агрессивные эфирные масла и грубая клетчатка могут сыграть злую шутку и привести к серьёзному обострению. Только длительное хорошее самочувствие позволяет при варке, тушении использовать щепотку порубленного зелёного лука.
Малина при панкреатите
В нежных ягодах малины на самом деле много клетчатки – почти 30%, а также высокая кислотность (pH 3,2-3,9), что при воспаленной поджелудочной сразу же отправляет ее в список противопоказанных продуктов. Но это касается свежих ягод, а в виде компота, приготовленного из протертых ягод (то есть без косточек), киселя, мусса или желе – употреблять можно.
Кстати, большинством врачей-диетологов разрешается свежая малина при панкреатите (не более 100 г в день пару раз в неделю) – когда состояние пациентов стабилизировано. А все потому, что антоцианы, флавоноиды кемпферол и кверцетин, производные гидроксибензойной кислоты, эллаговая, хлорогеновая, кумаровая и феруловая кислоты обеспечивают антиоксидантные и противовоспалительные свойства этой ягоды.
Последнее время внимание исследователей приковано к эллаговой кислоте, которой в малине больше, чем в других ягодах. И установлено, что данное полифенольное соединение способно снижать выработку и активность циклооксигеназы-2 – провоспалительного фермента, то есть уменьшать воспаление
Кроме того, как сообщалось в World Journal of Gastroenterology, эллаговая кислота тормозит рост злокачественных клеток при раке поджелудочной железы.
[]
Можно ли мед при панкреатите?
Мед обладает уникальными качествами – это одновременно и продукт, и лекарство, которому под силу справиться со многими болезнями. Его применение уместно не только при простудных заболеваниях, как считают некоторые люди: мед полезен и для пищеварительной системы. Вот лишь некоторые его полезные свойства:
- стабилизация пищеварительных процессов и моторики кишечника;
- разжижение желудочной слизи;
- нормализация кишечной флоры;
- связывание и выведение токсических веществ;
- профилактика глистных инвазий;
- седативный и противовоспалительный эффект.
Правда, для каждого заболевания органов пищеварения имеются свои особенности применения меда. Например, при чрезмерной кислотности желудочной среды мед растворяют в теплой воде и выпивают – это позволяет нормализовать кислотность. Если же выпить мед, растворенный в прохладной воде, то получается обратный эффект.
Если съесть ложечку меда по окончании приема пищи, то такой прием позволит улучшить выделение сока в желудке. Если же съесть мед натощак, то это надолго устранит ощущение голода.
Какие же особенности существуют при употреблении меда больными панкреатитом?
Можно ли есть суп при панкреатите?
Однозначно, жидкие блюда нужно употреблять ежедневно. Они уменьшают раздражение, снимают воспалительный процесс. Обеспечивают организму необходимое количество энергии, не оказывая при этом сильной нагрузки на пищеварительный тракт. Любые жидкие блюда стимулируют выработку пищеварительного сока, ферментов, улучшают пищеварительные процессы и повышают всасывание.
Суп представляет собой первое блюдо, которое состоит из жидкой части. В ней обязательно содержатся другие компоненты, которые выступают в роли химических раздражителей. Организм получает необходимое количество жидкости и необходимые питательные компоненты.
Супы при остром панкреатите
Если заболевание находится на стадии обострения, в острой форме, супы являются обязательным компонентом рациона. При этом наилучшим образом зарекомендовали себя жидкие супы, сделанные на бульоне из нежирных сортов мяса. Также положительно сказываются на здоровье и прозрачные супы, пюреобразные блюда. Если вы готовите заправочный суп, делайте его без заправки.
Суп при хроническом панкреатите
Человек с хронической формой заболевания имеет больше «преимуществ», поскольку можно готовить гораздо большее разнообразие. В данном случае подходят практически все возможные варианты, будь то обычный суп на бульоне, молочный суп, приготовленный на квасе, или овощных и фруктовых отварах, или же заправочный суп. Единственное, что необходимо соблюдать – это следить за тем, чтобы суп не был жирным, и не содержал большое количество специй, консервантов. Лучше их вообще полностью исключить. Также суп не должен быть острым или слишком соленым. Употреблять его следует только в теплом виде, поскольку как горячий, так и холодный продукт воздействует на стенки раздражающе и может спровоцировать воспалительный процесс. Употребление любого масла, жира, специй, приправ необходимо свести к минимуму. Если вы приготовили суп, который по рецептуре подразумевает употребление охлажденным, следует придерживаться комнатной температуры, но не есть прямо из холодильника.
Супы при холецистите и панкреатите
Оптимальным блюдом будет суп, не содержащий жира и специй, свежеприготовленный, основанный на нежирном бульоне. Бульон при этом может быть любым: как костным, так и мясным, и рыбным и даже овощным. В этом случае стоит попробовать суп-пюре, прозрачный суп, а вот заправочный суп лучше исключить полностью. Супы из грибов и на основе сметаны, соусов полностью противопоказаны.
Суп при обострении панкреатита
В период обострения панкреатита наилучшим образом зарекомендовали себя блюда на бульоне. Они должны быть питательными, содержать все необходимые компоненты, и питательные вещества, и в тоже время не должны оказывать нагрузки на внутренние органы, особенно пищеварительные. В супы нужно включать разнообразную зелень, которая очень полезна для организма и содержит большое количество витамин. Для приготовления бульона лучше использовать кости крупных животных, а вот курица не будет столь полезной, поскольку она может способствовать усилению воспалительного процесса. Курица сенсибилизирует организм, в результате чего происходит выброс гистамина. Это повышает риск развития аллергической реакции и поддерживает воспалительный процесс.
Какая норма?
«Гемоглобин — особый железосодержащий белок в крови, и его нехватка в зимнее время года может понизить иммунитет, вызвать слабость, снизить работоспособность и внимание, увеличить риск возникновения ОРВИ с осложнениями, — рассказывает врач терапевт-гастроэнтеролог Татьяна Майорова. — Но эти симптомы могут перерасти и в более серьёзные заболевания — гепатит, заболевания крови, анемию, туберкулёз, воспаление лёгких и другие»

Лечим анемию. Чем опасен дефицит витамина В12
Подробнее
Определить уровень гемоглобина можно, сдав кровь из вены в поликлинике. Обычно анализ готов через 3-7 дней, результаты озвучивает пациенту лечащий врач. Перед сдачей крови не рекомендуют есть и пить много жидкости. От этого будут зависеть показатели.
Некоторые думают, что низкий гемоглобин — временное обстоятельство. Однако следует со всей ответственностью подойти к анализам: вовремя заметить недостаток железа и принять меры по его восполнению. Норма гемоглобина у мужчин: нижняя граница — 120 г/л, верхняя — 160 г/л. У женщин — 114 г/л и 150 г/л соответственно.
Диета после обострения панкреатита
После исчезновения признаков острого панкреатита и восстановления функции поджелудочной железы диету прекращать ни в коем случае нельзя.
Диета после обострения панкреатита назначается, в первую очередь, для того, чтобы избежать повторного развития заболевания.
Пищу готовят в пароварке, отваривают или запекают в духовом шкафу с малым количеством жира.
Следует обратить внимание на такие продукты, которые рекомендуются при обострении панкреатита:
- белые сухари, подсушенные кусочки хлеба;
- овощные блюда в виде пюре или кремообразных супов;
- макаронные изделия;
- злаки (овсянка, манка, рис, перловка, гречка) в протертом состоянии;
- растительные масла;
- слизистые и крем-супы;
- маложирное мясо, желательно курица или кролик, можно телятину;
- маложирная рыба;
- молочная продукция (свежая и некислая);
- фрукты, очищенные от кожицы, запеченные или отварные;
- некислый компот, кисель, желе, свежевыжатые соки, разведенные пополам с водой;
- яичные белки;
- небольшое количество размоченных сухофруктов в молотом состоянии.
Не рекомендуется употреблять следующие продукты и блюда:
- свежая выпечка, сдоба;
- сало, жирные сорта мяса и рыбы;
- колбасные и копченые изделия;
- соленые и маринованные продукты;
- кислые продукты;
- животный жир;
- фасоль, горох, чечевицу;
- наваристые жирные бульоны, жирную сметану и сливки;
- блюда из капусты;
- твердый сыр;
- капуста, редиска, щавель;
- специи, соль;
- уксус, майонез, кетчуп, соусы;
- жареные продукты;
- конфеты, торты, пирожные, мороженое, шоколад;
- кофе, какао, газированные напитки;
- спиртные напитки.
[], [], [], [], []
Шпинат при панкреатите
Шпинат — разновидность листовых овощей, из-за своего нейтрального вкуса и многочисленных полезных свойств очень популярен в европейской кухне. Его охотно включают в меню диетологи и сторонники здорового питания, ведь он помогает побороть анемию, улучшает зрение, состояние кожи, волос, ногтей, повышает иммунитет, активность и работоспособность,
Но большое содержание щавелевой кислоты делает его опасным для поджелудочной, т. к. стимулирует синтез его ферментов и соляной кислоты желудком. Лучше всего найти аналогичные полезные элементы в других безопасных продуктах, тем более, что их в природе огромное количество. []
Что можно есть при остром панкреатите?
Что можно есть при остром панкреатите? – этот вопрос задает себе каждый второй больной страдающий панкреатитом. Давайте рассмотрим, какие продукты можно употреблять в пищу при данном заболевании.
- Людям, страдающим данным недугом можно еду приготовленную на пару, вареное, запеченное. Если вы любитель рыбы, то необходимо помнить, рыба должна быть нежирных сортов. К примеру: треска, хек, минтай, сайда, окунь речной, судак, лещ, щука, вобла, кефаль, камбала.
- Для любителей мяса, можно курицу, нежирную говядину, кролика, индюшиное мясо. Жирное мясо не желательно употреблять, так как это может спровоцировать дальнейшее развитие заболевания или новый приступ.
- Можно чай (не крепкий), кефир, соки, но не покупные. Если вы делаете свежевыжатый сок, перед употреблением, его обязательно нужно разбавить водой. Соками желательно не злоупотреблять, так как они раздражают брюшную полость и могут спровоцировать неприятные ощущения (отрыжка, тошнота, расстройство).
Арахис при панкреатите
Арахис называют земляным орехом, но на самом деле он относится к семейству бобовых. Это однолетнее растение с овальными плодами, находящимися по два в своеобразных стручках. Они зарождаются и развиваются на поверхности, на стеблях кустиков, а дозревают, опустившись в землю.
Больше половины их состава занимает жирное масло, в нём много глицеридов различных кислот (стеариновой, пальмитиновой, олеиновой, ланолевой и других). Кроме этого в них есть белки, глобулины, глютенины, витамины, сахара, аминокислоты. []
Как и все бобовые, арахис, а также арахисовое масло не подходит людям с больной поджелудочной железой на всех этапах патологии. Следует не забывать также об аллергии на арахис. []
Диета в период обострения панкреатита
Когда приходится изменять свое питание? Чаще всего мы задумываемся об этом тогда, когда в нашем организме уже что-нибудь не так: лишний вес, нарушения обмена веществ, хронические заболевания. Диета в период обострения панкреатита просто необходима, ведь без неё вылечиться от заболевания практически невозможно.
При развитии панкреатита диета назначается минимум на 1 год. За этот промежуток времени пациент предоставляет возможность своей пищеварительной системе восстановиться и настроиться на нормальную работу.
Что же касается непосредственно острого периода заболевания, то в начальные двое-трое суток обострения употребление пищи полностью запрещается
В остром периоде чрезвычайно важно создать максимальный покой для системы пищеварения, и, в частности, для поджелудочной железы. Это время следует использовать для стабилизации расстройства обменных процессов, для нормализации выработки ферментов для пищеварения
Повторимся, что принимать пищу в первые дни нельзя. Если пациенту хочется пить, можно утолить жажду небольшим количеством щелочной негазированной воды: Боржоми, Поляна квасова, Лужанская и пр. Щелочная вода способна подавлять секрецию желудочного сока, что позволит поджелудочной железе отдохнуть.
В последующие дни, в зависимости от состояния больного, пить разрешается все больше, постепенно переходя к жидкой и полужидкой щадящей пище.
[], [], [], [], [], [], []
Этапы диеты при панкреатите поджелудочной железы

Как правило, лечебная диета при панкреатите поджелудочной железы состоит из нескольких основных этапов.
Голод и парентеральное питание.
Считается, что назначение голода на 1-5 дней — это важный этап в купировании обострения панкреатита. Медики уверяют, что голодный период дает поджелудочной железе возможность отдохнуть. При этом все потребности организма в питательных веществах покрываются благодаря парентеральному (внутривенному) введению различных растворов, смесей аминокислот, жировых эмульсий и пр.
Начало энтерального питания.
При тяжелом течении болезни пациенту может быть назначено питание через зонд. При этом в желудок вводятся различные сбалансированные питательные смеси, которые с легкостью усваиваются организмом, но не нагружают его.
Если во введении зонда нет необходимости, энтеральное питание начинается с употребления тех же смесей небольшими глотками. Также возможно назначение легкоусваиваемой пищи. Диета при панкреатите поджелудочной железы начинается с преимущественно углеводного питания. Пациенту назначают протертые каши на воде, слизистые супы и пюрированные овощи. После добавляется пища, содержащая легкоусвояемый белок. Чуть позже рацион продолжает расширяться, в него включают жиры в виде растительных масел.
Щадящая диета.
Лечебная диета при панкреатите поджелудочной железы на данном этапе подразумевает употребление пищи, которая будет механически и химически комфортной для желудка. Диета должна быть обязательно сбалансированной по содержанию белков, жиров и углеводов
Помимо того, очень важно, чтобы питание было обогащено витаминными и минеральными веществами. Под категорическим запретом находятся всевозможные острые и соленые закуски, приправы и пряности
Требуется ограничить употребление поваренной соли. Пациентам рекомендуется есть пищу, приготовленную на пару или путем отваривания, протертую и не протертую. Важно, чтобы еда имела комфортную теплую температуру. Есть нужно небольшими порциями 6 раз в день. Из овощей и фруктов рекомендуется употреблять запеченные сладкие яблоки, также можно готовить компоты и настои из сушеных либо протертых свежих некислых фруктов и ягод, в составе которых присутствует много солей калия. Что касается свежих овощей и фруктов, то от них стоит отказаться. Суточная калорийность рациона — 2500-2800 ккал.
Питание в период ремиссии.
Какая диета при воспалении поджелудочной железы?
При лечении воспаления поджелудочной железы диетой можно не просто прибегнуть к общим рекомендациям по составу пищи, возможности или невозможности есть те или иные продукты, а использовать уже существующие разработанные врачами схемы диет.
Самым распространённым подходом является использование вариантов диет (так называемых диетических столов), которые разработаны профессором М. И. Певзнером.
Каждый из этих столов рассчитан на использование при конкретном ряде заболеваний. При чём весь рацион подобран таким образом, чтобы блюда и продукты, которые включены в него не вызвали ухудшения состояния больного даже при тяжёлом его состоянии.
В частности, для лечения диетой при воспалениях поджелудочной железы рекомендован стол №5п. Данный стол рассчитан на торможение внешней секреции поджелудочной железы, щадящий режим для желудочно-кишечного тракта с точки зрения, как химических раздражителей, так и механических, предупреждение дистрофии самой поджелудочной железы, также учитывается и влияние на печень и жёлчный пузырь.
Предлагается пяти или шести разовое питание. Порции еды небольшие. В основном в рацион входит варёная или приготовленная на пару еда относительно жидкой консистенции.
Данная диета низкоэнергетична (1500-1700 ккал), снижено содержание жиров и углеводов, исключены продукты, которые стимулируют секрецию кишечника и желёз, а также грубая клетчатка.
Сок подорожника
Подорожник — лекарственное растение, являющееся кладезем полезных элементов: гликозидов, органических кислот, фитонцидов, флавоноидов, алкалоидов, дубильных веществ, полисахаридов и др. Он используется в лечении кожных заболеваний, гастритов с пониженной кислотностью, колитов, диспепсий. Хорошо известно его тонизирующее, усиливающее иммунитет, успокаивающее действие. При хроническом панкреатите подходит сок свежего подорожника. Листья моют, обдают кипятком, измельчают с помощью мясорубки или блендера, затем процеживают через несколько слоёв марли. Полученный сок разводят наполовину с водой и кипятят несколько минут. Пьют за 20 минут перед едой по десертной ложке трижды в день. Курс лечения может длиться до месяца.
Клубника при панкреатите
Клубника или земляника при панкреатите в той же категории, что и малина. То есть, из-за наличия лимонной, яблочной и аскорбиновой кислоты (витамина С) она кислая (средний показатель pH= 3,45); содержит пищевые волокна и мелкие косточки, которые не перевариваются в желудке и могут активировать воспаление. Поэтому врачи не рекомендуют при обострениях есть клубнику (землянику) в натуральном виде.
С другой стороны, когда состояние пациента в стадии ремиссии улучшается, лечащий врач может разрешить дополнить меню муссом, компотом, желе или киселем из протертых ягод. Как приготовить кисель из клубники, читайте в публикации – Рецепты диеты при панкреатите.
А при длительном улучшении – и только при отсутствии нарушений углеводного обмена – в клубничный сезон можно съедать по несколько свежих ягод в день: они также содержит эллаговую кислоту и витамин В5.
[], []
Березовый сок
Берёзовый сок при панкреатите наиболее полезный из всех существующих, у него только один недостаток — короткий сезон собирания, а значит и употребления свежим. Его уникальность состоит в способности благодаря биогенным стимуляторам и ферментам восстанавливать обмен веществ. Он содержит витамины, фруктозу, глюкозу, железо, кальций, множество органических кислот. Природа сама так сбалансировала его состав, что человеку остаётся всего лишь пить, обогащая организм лечебными компонентами.
При остром панкреатите подходит только свежий сок. Для лечения хронического можно сделать овсяный напиток, добавив в литр сока стакан овса. Через 10 часов в холодильнике, овёс убирают, а настой варят до испарения половины жидкости. В таком виде он может храниться некоторое время в холодном месте. Принимается 150мл за полчаса до еды.
[], [], [], []
Кефир при остром панкреатите
Диетический кисломолочный продукт является поставщиком ценных компонентов. Кефир при панкреатите – источник животного белка, который нужен для повседневной работы поджелудочной железы.
На остром этапе первые 2 суток больному назначают голодную диету, с питьем воды и шиповникового чая. Затем прописывают специальную щадящую диету.
Кефир при остром панкреатите включается в меню пациента где-то спустя полтора недели после приступа.
Напиток должен быть с минимальной жирностью, комнатной температуры. Доза – 50мл (1/4чашки). Если напиток переносится организмом хорошо, а состояние больного уверенно улучшается, количество увеличивают и доводят до 200мл. Ежедневная добавка – до 15мл.
Почему этот, казалось бы, 100-процентно диетический продукт не назначают в начале острой формы и в период обострения хронической?
Гастроэнтерологи объясняют, что в воспаленном состоянии каналы и протоки железистого органа забиты, из-за чего ферменты не выходят, а скапливаются внутри. Это приводит к его отмиранию. А поскольку кефир содействует производству ферментов, то воспаление и все связанные с этим опасные последствия еще более усиливаются.
Кефир полезнее употреблять вечером, за 30–60 минут до постели, и этому тоже есть логическое объяснение:
- служит легким ужином;
- предупреждает чувство голода, но не перегружает пищеварение;
- ночью активнее усваивается Са.
Вкус металла во рту
Этот необычный вкус может возникнуть по нескольким причинам:
- Кандидоз полости рта.
- Повышение количества калия в организме.
- Отравление хромом, тяжелыми металлами, особенно ртутью.
- Избыток витамина D.
- Металлический привкус во рту часто возникает во время беременности из-за приема определенных лекарств.
- Саркоидоз. Это системное гранулематозное заболевание неизвестного происхождения, поражающее многие органы, чаще всего легкие.
- Ощущение металлического вкуса может быть связано с кровотечением из десен. Эта проблема возникает при воспалении полости рта, повреждении тканей скобами, зубными пластинами и протезами.
- Источником странного вкуса может быть избыток железа в крови. Это возможно при приеме лекарств от анемии или постоянном употреблении воды, насыщенной железом.
Определить количество гемоглобина и других элементов можно, сдав анализ крови. А вот диагностировать саркоидоз сложно. Пациенты с ним обычно выглядят совершенно здоровыми. Заболевание можно обнаружить с помощью рентгена легких, регулярного измерения температуры тела и уровня кальция в крови.
Саркоидоз
До приема врача категорически запрещено контактировать с вредными веществами и принимать какие-либо таблетки.