Плечевые нарывы у свиней
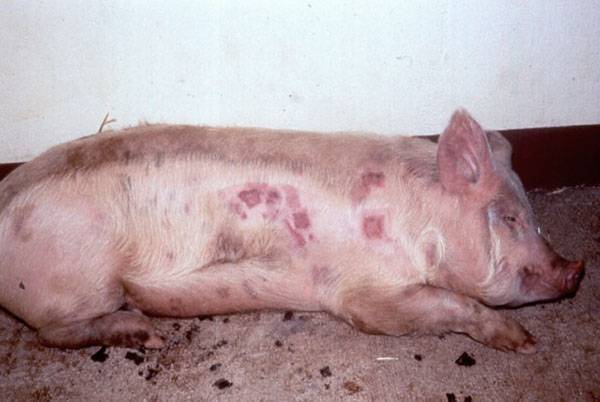
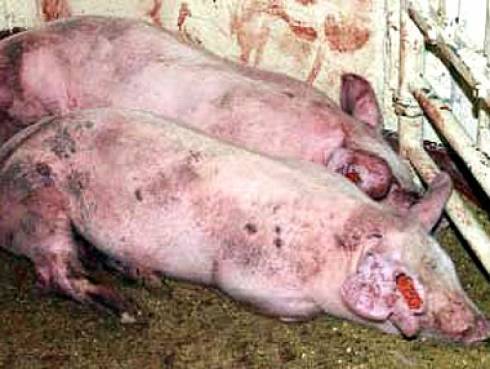
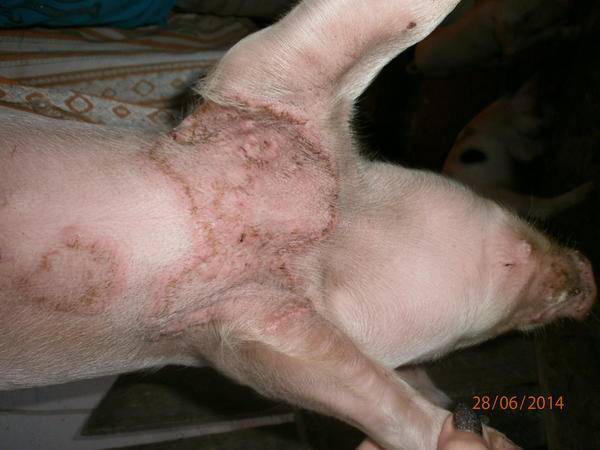
Изъязвление кожного покрова в области плеч – нередкое явление среди свиноматок на выгульном содержании. Плечевые нарывы – не просто проблема, нарушающая благосостояние свиней, это также и причина забоя или эвтаназии свиней.
Причины появления
Плечевые нарывы наблюдаются у свиноматок, находящихся в репродукторе, но появившись однажды, они продолжают «преследовать» свиноматок и в других помещениях. Вот ряд факторов, способствующих образованию нарывов:- Протирание кожного покрова над плечевой костью свиньи, что, собственно, относится к строению скелета индивидуальных свиней.- Уменьшение жировой прослойки. Сегодня свиноматки довольно худые, и, естественно, слой подкожного жира над их плечевыми костями тоже тонкий. А за период лактации этот скудный жировой запас и вовсе истощается, что приводит к выпиранию плечевых костей и протиранию кожного покрова. Чтобы не допускать этого и поддерживать жировую прослойку в норме, свиноматку необходимо правильно кормить с раннего возраста.- Механические повреждения из-за качества полов. На первый взгляд, никакой связи здесь нет, но тем не менее, большинство нарывов образовывается в результате контакта свиньи с грубым полом, бетонным или металлическим щелевым. Особенная проблема – полностью щелевой пластиковый пол (см. фото 2). Проблема заключена в том, что на таком полу, скользком по своей природе, свиноматке трудно подниматься из лежачего положения. Ситуацию ухудшает и то, что многие пластиковые полы иногда не плотно закреплены на своих опорах.
Как лечить плечевые нарывы?
Действовать надо немедленно после появления у свиноматки признаков нарывов. В идеале, её нужно перевести из клетки в свободное помещение с глубокой соломенной подстилкой, а приплод для выкармливания подсадить к другой свиноматке-кормилице. Плечевые нарывы необходимо обернуть тканью и зафиксировать пластырем. В качестве лекарства рекомендуется использование антибиотиков и противовоспалительных препаратов-анальгетиков. При игнорировании проблемы плечевых нарывов последствия могут быть таковыми:
- Глубокие язвы, ведущие к заражению костей
- Каннибализм у поросят, особенно в возрасте >3 недель
- Заражение личинками насекомых
Во всех вышеуказанных случаях благосостоянию свиноматки наносится непоправимый урон, ведущий к эвтаназии.
Превентивные меры
Во-первых, необходимо поддерживать нормальную кондицию свиноматок, прослойку их подкожного жира. Консультанты по кормлению свиней и вет. хирурги посоветуют вам, как кормить свиноматку в течение жизни.
Во время содержания в репродукторе свиноматка должна питаться как можно больше. Факторы, влияющие на потребление корма, следующие:
- Спецификация рациона
- Вкусовые качества корма и размер кормовых гранул
- Частота и предлагаемый уровень кормления
- Температура в помещении
- Доступность воды
- Дизайн кормушки
Грубые углы щелей металлических полов необходимо закруглить.
Полностью щелевые пластиковые полы со временем улучшатся, но закреплять их нужно на крепкой основе, чтобы они не «прыгали» под тяжестью свиноматки (250-300 кг).
Денежные затраты
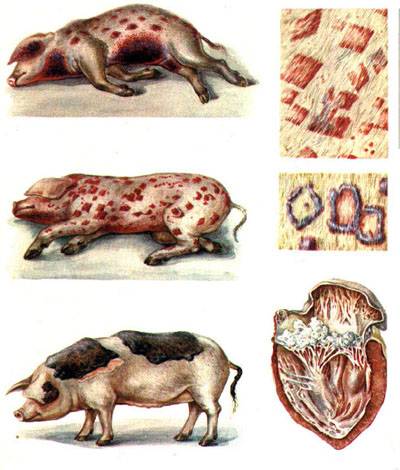
Трудно сказать, во сколько фермеру обходятся плечевые нарывы целого стада. Эвтаназия и забои свиней ведут к потере племенных животных и мяса, но в данном случае издержки на благосостояние животных превышают экономические.Нарывы образуются вследствие постоянного травмирования плеч в области выступающих костей. В этом месте кожа трескается, и образуется нарыв. Травматизм связан с наличием в помещении щелевых полов, а также со строением отдельных свиноматок, имеющих сильно выступающие кости. Впервые данное явление было замечено в репродукторах, где скользкие полы. Свиноматкам тяжело было с них подниматься, поэтому у них возникали плечевые травмы. Свиноматок с плечевыми нарывами не следует использовать для дальнейшего разведения.
КЛИНИЧЕСКИЕ ПРИЗНАКИ
Сперва заметно покраснение кожи в области выступания кости, которое затем постепенно преобразуется в язву. В тяжёлых случаях она может достигать 40-70 мм в диаметре с развитием грануляционной ткани. Как правило, язва образуется на обеих сторонах плеча.
ЛЕЧЕНИЕ
* Как только вы заметили образующиеся нарывы, поместите свиноматку на хорошую подстилку. Кормите вволю 2-4 недели.
* Отрежьте квадратный кусочек плотного материала, размером чуть больше самого нарыва, приложите его к ране и зафиксируйте пластырем. Так нарыв заживёт быстрее.
* Большие грануломы удаляют хирургическим путём.
* Не допускайте каннибализма лактирующих свиноматок. Если же это случилось, отнимите у них поросят.
Печать
3030
Прогноз на будущее и меры профилактики
При своевременном лечении и соблюдении мер профилактики прогноз благоприятный
Для предотвращения развития заболевания в будущем следует соблюдать меры предосторожности:
- Соблюдайте правила здорового питания – питайтесь регулярно, не употребляйте слишком острую, соленую, сладкую, горячую или холодную пищу. Ограничьте потребление кислых продуктов, алкоголя, стимулирующих напитков (кофе, чай, энергетики), газировки, копченостей.
- Пейте достаточное количество чистой негазированной воды.
- Избегайте стрессовых ситуаций, психических, умственных, физических перегрузок.
- Откажитесь от вредных привычек.
- Соблюдайте правила приема лекарственных препаратов.
- Поддерживайте правильную осанку, не сидите долго в согнутом положении – это нарушает нормальное функционирование желудка, тормозит эвакуаторную функцию, блокирует кровообращение.
- Чтобы обезопасить себя и быть в курсе состояния своего желудка, регулярно делайте обследование на Хеликобактер.
Печеночно-клеточная недостаточность
Общее состояние больных и прогноз при циррозе печени определяется синдромами печеночно-клеточной недостаточности и портальной гипертензии.
В основе печеночно-клеточной гипертензии всегда лежит повреждение гепатоцитов (дистрофия и некроз) и развитие цитолитического, холестатического, экскреторно-билиарного синдромов.
Симптомы печеночно-клеточной гипертензии:
- синдром «плохого питания» (снижение аппетита, тошнота, непереносимость алкоголя, табака, отрыжка, метеоризм, боли в животе, нарушения стула, исхудание, сухая шелушащаяся кожа, проявления гиповитаминозов);
- лихорадка вследствие процессов аутолиза в печени и поступления в кровь токсических продуктов и пирогенного стероида — этиохоланолона (его инактивация в печени нарушается);
- желтуха;
- кожные изменения малые признаки цирроза);
- симптомы эндокринных изменений.
- печеночный запах изо рта (появляется при тяжелой печеночной недостаточности и напоминает сладковатый запах сырой печени);
- геморрагический диатез (в связи с нарушением синтеза в печени факторов свертывания крови и тромбоцитопенией).
Различают следующие стадии печеночно-клеточной недостаточности:
Компенсированная (начальная) стадия характеризуется следующими симптомами:
- общее состояние удовлетворительное;
- умеренно выраженные боли в области печени иэпигастрии, горечь во рту, вздутие живота;
- снижения массы тела и желтухи нет;
- печень увеличена, плотна, поверхность ее неровная, край острый;
- может быть увеличена селезенка;
- показатели функционального состояния печени изменены незначительно;
- клинически выраженных проявлений печеночной недостаточности нет.
Субкомпенсированная стадия имеет следующие симптомы:
- выраженные субъективные проявления заболевания (слабость, боли в правом подреберье, метеоризм, тошнота, рвота, горечь во рту, поносы, снижение аппетита, носовые кровотечения, кровоточивость десен, кожный зуд, головные боли, бессонница);
- снижение массы тела;
- желтуха;
- «малые симптомы» цирроза печени;
- гепатомегалия, спленомегалия;
- начальные проявления гиперспленизма: умеренная анемия, лейкопения, тромбоцитопения;
- изменения показателей функциональной способности печени: уровень билирубина в крови повышен в 2.5 раза, аланиновой аминотрансферазы — в 1.5 — 2 раза по сравнению с нормой, тимоловая проба повышена до 10 ед, содержание альбумина в крови снижено до 40%, сулемовая проба — до 1.4 мл.
Стадия выраженной декомпенсации (последняя стадия) характеризуется следующими симптомами и лабораторными проявлениями:
- выраженная слабость;
- значительное падение массы тела;
- желтуха;
- кожный зуд;
- геморрагический синдром;
- отеки, асцит;
- печеночный запах изо рта;
- симптомы печеночной энцефалопатии;
- изменения показателей функциональной способности печени: содержание в крови билирубина повышено в 3 и более раз, аланиновой аминотрансферазы — более, чем в 2-3 раза по сравнению с нормой; уровень протромбина меньше 60%, общего белка — меньше 65 г/л, альбумина ниже 40-30%, холестерина — меньше 2.9 мкмоль/л.
Симптомы рожистого воспаления
Заболевание начинается резко и протекает остро. Пациенты, как правило, могут указать даже час его возникновения.
Начало схоже с тяжелым ОРВИ – быстро поднимается температура, возникает общая интоксикация организма. Наблюдается озноб (нередко сотрясающий), головные боли, тошнота, рвота, боли и ломота в спине и суставах. При тяжелом течении возможно возникновение судорог и бреда.
Поражение кожных покровов начинает развиваться через 10-20 часов с момента возникновения общих симптомов. Начинается с зуда кожи, ощущения ее стянутости, потения. Затем кожа в месте заражения начинает краснеть и отекать, возникает выраженная эритема.
Характерным признаком рожи является очень яркая гиперемия (краснота) пораженного участка с четкими неровными границами, которые называют «языками пламени» или «географической картой». Края участка приподняты в виде инфильтрационного валика. Воспаленная область горячая на ощупь, отечная, уплотненная, лоснящаяся. При надавливании на нее возникает легкая болезненность, после надавливания краснота под этими участками пропадает на несколько секунд.
Также характерен лимфаденит – уплотнение лимфатических узлов, снижение их подвижности и болезненность при надавливании. У некоторых больных на коже возникает розовая полоса, которая соединяет воспаленный участок с ближайшей группой лимфоузлов.
Острые язвы при рецидивирующем афтозном стоматите
Рецидивирующий афтозный стоматит (РАС) – воспалительное заболевание неизвестной этиологии, характеризующееся рецидивом ≥1 болезненной язвы (афтозной) на слизистой оболочке полости рта. Около 20% людей имели такой симптом хотя бы раз в жизни. Это наиболее частая причина язв в полости рта.
Рецидивирующий афтозный стоматит
В этиологии афтозного стоматита важны:
- генетические факторы;
- аутоиммунный процесс;
- гормональные изменения;
- гиперчувствительность к определенным продуктам питания, лекарствам, веществам;
- дефицит цинка;
- стресс;
- курение табака;
- местные травмы;
- инфекционные агенты.
Выделяют 3 клинические формы афтоза: малая, большая и герпетиформная. Чаще всего встречаются мелкие язвы (80%). Для них характерно образование от 1 до 5 четко видимых поверхностных, диаметром до 10 мм, круглых или овальных язв, покрытых беловатой или сероватой псевдомембраной в центре, окруженных эритематозным кольцом. Обычно они возникают на незаживающей слизистой оболочке, реже в области десен, на тыльной поверхности неба или языка. Поражения возникают в разное время и исчезают в течение 10–14 дней, не оставляя рубцов.
Большие афтозные язвы (10%) также называют рецидивирующим некротическим периаденитом или болезнью Саттона. Они похожи на мелкие, только более крупные (более 10 мм) и очень болезненные. Такие язвы могут быть одиночными или множественными в любом месте, но чаще всего на губах, мягком небе и глотке. Обычно они заживают в течение 6 недель, оставляя рубцы.
Герпетиформная форма афтоза – это множественные (50–100), очень маленькие (2–3 мм) и болезненные язвы в полости рта, которые имеют тенденцию сливаться и образовывать более крупные язвы. Обычно они заживают в течение 7–10 дней, не оставляя рубцов.
Герпетиформная форма афтоза
Рецидивирующий афтозный стоматит диагностируется на основании анамнеза и объективного клинического обследования, но специальных диагностических тестов нет
Важно исключить системные заболевания, например, болезнь Бехчета, циклическую нейтропению, целиакию, иммунодефицит, синдром KAFA (лихорадка, аденит, фарингит и афтозные язвы), синдром Свита, болезнь Рейтера, выявить возможные провокационные факторы, включая анемию
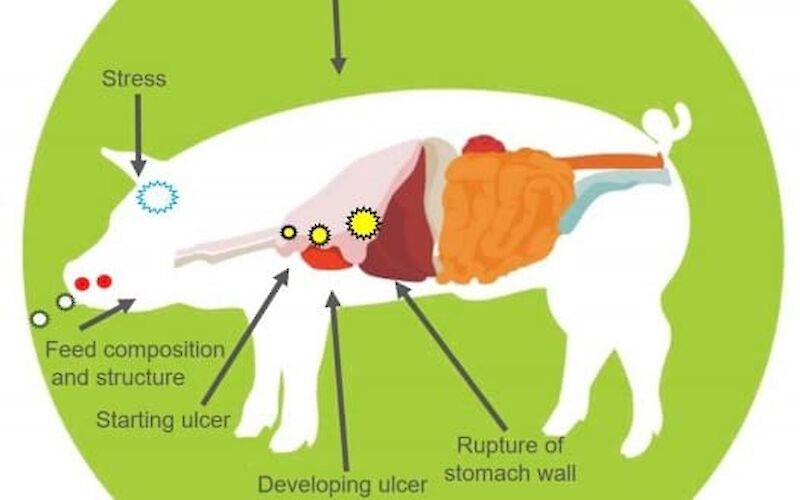
Когда назначают антибиотики при язве желудка?
Язва желудка – это патология, во многом сходная с популярным гастритом, при котором на слизистой органа можно наблюдать воспалительный процесс, наличие небольших повреждений (эрозивный гастрит) и кровоизлияний (геморрагический гастрит). Только в случае язвенного поражения желудка на его слизистой оболочке обнаруживаются более глубокие раны. Такие повреждения могут быть как единичными, так и множественными.
Причиной развития язвы желудка могут стать как дисфункция секреторных органов, в связи с чем кислотность желудочного сока заметно возрастает и вызывает раздражение слизистой главного пищеварительного органа, так и некоторые субъективные причины (неправильное питание, длительный прием гормональных и противовоспалительных препаратов, стрессы, частое употребление спиртных напитков, курение).
Диагноз «язва желудка» врач ставит в том случае, если у пациента присутствует следующая симптоматика: острые боли в области желудка (голодные, ночные, после еды), которые быстро проходят после приема антацидов и анальгетиков, беспричинное ощущение голода, тошнота, рвота (иногда кровавая), отрыжка с кислым или металлическим привкусом, чувство тяжести в эпигастрии, нарушения стула. Присутствие такой симптоматики позволяет врачу заподозрить язву желудка, однако подтвердить диагноз и выявить причину патологии можно лишь после проведения специального эндоскопического обследования желудка – фиброгастродуоденоскопии (ФГДС).
Чаще всего язва развивается на фоне хронического гастрита с повышенной секреторной функцией желудка. Для нее не характерно острое течение. Это хроническая патология с периодами обострения и ремиссии.
Поскольку язва желудка чаще всего развивается на фоне повышенной кислотности желудочного сока, являющейся оптимальным вариантом среды обитания и размножения бактерии Helicobacter Pylori, именно эта бактерия и обнаруживается у большинства пациентов.
Определить на глаз, имеет ли патология бактериальную причину, попросту невозможно. А значит нужно провести определенные исследования, прежде чем назначать лечение, и особенно антибиотики при язве желудка. Подтвердить или опровергнуть факт наличия в организме Helicobacter Pylori поможет ФГДС, во время проведения которой врач не только осматривает внутреннюю поверхность желудка, но также измеряет уровень рН желудочного сока и делает анализ на бактериального возбудителя. Выявить присутствие Helicobacter Pylori помогает и тест в выдыхаемом воздухе.
Показаниями к применению антибиотиков при язве желудка является соответствующий диагноз и наличие в организме бактериальной инфекции, подтвержденное соответствующими анализами. Если язва желудка имеет не бактериальный характер антибиотики назначать нет смысла.
Такое заболевания как язва желудка в чистом виде встречается редко, обычно воспалительно-язвенный процесс имеет свойство распространяться вглубь организма, захватывая и начальные отделы кишечника (двенадцатиперстную кишку). Поэтому диагноз чаще всего звучит так – язва желудка и 12-перстной кишки. Антибиотики при язве желудка и двенадцатиперстной кишки назначают по тем же показаниям, что и при язве желудка, не получившей распространение на другие органы.
«Застойная печень» и кардиальный цирроз печени
Застойная печень — поражение печени, обусловленное застоем в ней крови в связи с высоким давлением в правом предсердии. Застойная печень является одним из основных симптомов застойной сердечной недостаточности.
Наиболее частыми ее причинами являются митральные пороки сердца, недостаточность трехстворчатого клапана, хроническое легочное сердце, констриктивный перикардит, миксома правого предсердия, миокардиосклероз различного генеза. Основными механизмами развития «застойной печени» являются:
- переполнение кровью центральных вен, центральной части печеночных долек (развитие центральной портальной гипертензии);
- развитие локальной центральной гипоксии в печеночных дольках;
- дистрофические, атрофические изменения и некроз гепатоцитов;
- активный синтез коллагена, развитие фиброза.
По мере прогрессирования застойных явлений в печени происходит дальнейшее развитие соединительной ткани, соединительнотканные тяжи соединяют центральные вены соседних долек, нарушается архитектоника печени, развивается кардиальный цирроз печени.
Характерные симптомы цирроза печени при «застойной печени» являются:
- гепатомегалия, поверхность печени гладкая. В начальной стадии недостаточности кровообращения консистенция печени мягкая, край ее закруглен, в дальнейшем печень становится плотной, а край ее острым;
- болезненность печени при пальпации;
- положительный симптом Плеша или гепатоюгулярный «рефлекс» — надавливание на область увеличенной печени усиливает набухание шейных вен;
- изменчивость размеров печени в зависимости от состояния центральной гемодинамики и эффективности лечения (положительные результаты лечения застойной сердечной недостаточности сопровождаются уменьшением размеров печени);
- незначительная выраженность желтухи и ее уменьшение или даже исчезновение при успешной терапии застойной сердечной недостаточности.
При тяжелой форме застойной сердечной недостаточности развивается отечно-асцитический синдром, в этом случае возникает необходимость дифференциальной диагностики с циррозом печени с асцитом.
Признаки пастереллеза
Бактерия поражает, прежде всего, слизистые и органы дыхания свиней, поэтому симптомы пастереллеза связаны с их воспалением.
-
Острая форма. На фоне повышенной температуры возникает насморк и болезненный кашель, причем болезненность со временем усиливается вплоть до сильных болей при пальпации груди. На коже выступают красные пятна. Слизистые приобретают синеватый оттенок и опухают, что может привести к удушью. Животные гибнут на 5-9-й день.
-
Сверхострая форма. Повышается температура до 41 оС, развивается одышка, отекает шея. Животные не принимают пищу, подавлены. В работе сердца возникают перебои, что выражается синюшным оттенком кожи в области живота, ушей, бедер. Свиньи погибают в течение 1-3 дней.
-
Хроническая форма. При общем облегчении животное продолжает периодически кашлять. Опухают суставы, на коже образуется экзема. Чаще всего свиньи постепенно теряют вес и погибают в течение 2-х месяцев.
Причины и клинические признаки острой язвы в ротовой полости
| Диагноз | Клинические признаки |
| Язва, образовавшаяся в следствие травмы | Язвы характеризуются короткими болезненными приступами. Беловатый или желтоватый цвет в центре поражения с эритематозным краем. |
| Рецидивирующий афтозный стоматит | Одна или несколько болезненных язв. Круглые или овальные паражения, покрытые беловатой или сероватой псевдомембраной и окруженные эритематозным краем. |
| Болезнь Бехчета | Повторные оральные и генитальные язвы, кожи и глаз, повреждение опорно – двигательного аппарата, сердечно – сосудистые, желудочно – кишечные и неврологические симптомы. |
| Вирусная инфекция | Сначала появляются волдыри. Они быстро лопаются, образуются болезненные язвы, покрытые желтоватой пленкой. |
| Бактериальная инфекция | Первичный сифилис: глубокая безболезненная язва с приподнятыми затвердевшими краями (шанкр). Вторичный сифилис: пятна и язвы на слизистых оболочках. |
| Некротическая сиалометаплазия | Большие глубокие язвы с затвердевшими краями обнаруживаются в области твердого и мягкого неба. |
| Аллергическая реакция | Поражения варьируются от эритемы до язв на слизистой оболочке полости рта. |
| Многоформная эритема | Эритема, волдыри и язвы на слизистой оболочке рта. Поражение оставляет шрамы на губах. |
| Симптом заболеваний крови | Поражения похожи на афтозный стоматит. |
Алкогольный цирроз печени
Алкогольный цирроз печени развивается у 1/3 лиц, страдающих алкоголизмом, в сроки от 5 до 20 лет. Характерными для алкогольного цирроза печени являются следующие клинико-лабораторные особенности:
- Анамнестические указания на длительное злоупотребление алкоголем (однако большинство больных, как правило, это скрывает).
- Характерный «облик алкоголика»: одутловатое лицо с покрасневшей кожей, мелкими телеангиоэктазиями, багровым носом; тремор рук, век, губ, языка; отечные цианотичные веки; несколько выпуклые глаза с инъецированными склерами; эйфоричная манера поведения; припухлость в области околоушных желез.
- Другие проявления хронического алкоголизма (периферическая полинейропатия, энцефалопатия, миокардиодистрофия, панкреатит, гастрит).
- Выраженный диспептический синдром (потеря аппетита, тошнота, рвота, понос) в развернутой стадии алкогольного цирроза печени, обусловленный сопутствующим алкогольным гастритом и панкреатитом.
- Телеангиэктазии и контрактура Дюпюитрена (в области сухожилий ладони), а также атрофия яичек, выпадение волос более характерны для алкогольного цирроза печени, чем для других этиологических форм цирроза.
- Портальная гипертензия (в том числе одно из важнейших ее проявлений — асцит) развивается значительно раньше, чем при вирусном циррозе печени.
- Селезенка увеличивается значительно позже, чем при вирусном циррозе печени, у значительного количества больных спленомегалия отсутствует даже в развернутой стадии заболевания.
- Лейкоцитоз (до 10-12х107л) с палочкоядерным сдвигом, иногда вплоть до появления миелоцитов и промиелоцитов (лейкемоидная реакция миелоидного типа), анемия, увеличение СОЭ. Причины анемии — кровопотери, обусловленные эрозивным гастритом, токсическое влияние алкоголя на костный мозг; нарушение всасывания и алиментарный дефицит фолиевой кислоты (это может обусловливать мегалобластовдный тип кроветворения); нарушение обмена пирвдоксина и недостаточность синтеза гема (это вызывает развитие сидеро-ахрестической анемии); иногда гемолиз эритроцитов.
- Характерны высокое содержание в крови IgA, а также повышение в крови активности у-глютамилтранспептидазы — в 1.5-2 раза (нормальная величина для мужчин 15-106 ЕД/л, для женщин — 10-66 ВД/л).
Высокий уровень в крови у-глютамилтранспептидазы обычно указывает на длительное злоупотребление алкоголем, алкогольное поражение печени и многими авторами рассматривается как биохимический маркер алкоголизма. Тест можно использовать для скрининга алкоголиков и контроля в период воздержания (только после 3 недель прекращения приема алкоголя активность фермента снижается наполовину). Однако следует учитывать, что активность у-глютамилтранспептидазы может быть повышена при сахарном диабете, инфаркте миокарда, уремии, опухолях поджелудочной железы, панкреатите, приеме цитостатиков, противоэпидемических препаратов, барбитуратов, антикоагулянтов непрямого действия. При хроническом алкоголизме повышено содержание в крови ацетальдегида (продукта метаболизма алкоголя, более токсичного, чем сам алкоголь), а также увеличена экскреция с мочой сальсолина (продукта конденсации ацетальдегида и дофамина). Нередко при алкогольном циррозе печени увеличено содержание в крови мочевой кислоты.
- В печеночных биоптатах выявляются следующие симптомы:
- тельца Маллори (скопление алкогольного гаалина в печеночной дольки);
- скопление нейтрофильных лейкоцитов вокруг гепатоцитов;
- жировая дистрофия гепатоцитов; перицеллюлярный фиброз;
- относительная сохранность портальных трактов.
- Прекращение употребления алкоголя приводит к ремиссии или стабилизации патологического процесса в печени. При продолжении приема алкоголя цирроз печени неуклонно прогрессирует.
[], [], [], [], [], [], []
Лечение язвенной болезни двенадцатиперстной кишки
Проводится по тем же принципам, что и при язве желудка: эрадикация helicobacter pylori и регенерация язвы. На время лечения следует отказаться от курения и употребления алкогольных напитков. Медикаментозная терапия включает антибактериальные препараты широкого спектра действия и проводится в течении двух недель. С целью снижения гиперсекреции желудка применяют так называемые ингибиторы протонной помпы. Для этого же используют Н2-гистаминовые блокаторы. Для облегчения боли назначают гелевые антациды с анестетиками. Применяют и такие гастропротекторы, как «Де-нол» и «Вентер». Активный курс лечения в среднем занимает около 2-х недель, после чего рекомендуется поддерживающая терапия и соблюдение режима питания. Соблюдая все врачебные рекомендации, можно полностью вылечиться от язвы. Бывают случаи, когда консервативное лечение не приносит результата или развиваются опасные для жизни осложнения, тогда проводят хирургическое лечение в виде иссечения или ушивания язвы.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.

- Эзомепразол (ингибирующее протонный насос и противоязвенное средство). Режим дозирования: внутрь, запивая небольшим количеством воды в дозе 20 мг 2 раза в день в течение 2-3 нед.
- Омепразол (ингибирующее протонный насос и противоязвенное средство). Режим дозирования: внутрь, запивая небольшим количеством воды в дозе 20 мг 2 раза в день в течение 2-3 нед.
- Амоксициллин (бактерицидное антибактериальное средство). Режим дозирования: внутрь в дозе 1000 мг 2 раза в сутки в течение 2-3 нед.
- Кларитромицин (антибактериальное средство широкого спектра). Режим дозирования: внутрь в дозе 500 мг 2 раза в сутки в течение 2-3 нед.
- Фуразолидон (противомикробное, противопротозойное средство). Режим дозирования: внутрь, после еды по 100-200 мг 2 раза в сутки.
- Метронидазол (противоязвенное, противомикробное, противопротозойное средство). Режим дозирования: внутрь, во время или после еды, не разжевывая, в дозе 500 мг 2 раза в сутки.
- Вентер (гастропротективное средствуо). Режим дозирования: внутрь, за 30 мин. — 1 ч до еды по 1 г перед завтраком, обедом и ужином и на ночь. Таблетки следует проглатывать целиком, запивая небольшим количеством воды. Курс лечения 4-6 нед. (может быть продлен до 12 нед.).
Профилактика заболевания
Следуя следующим рекомендациям можно минимизировать риск развития трофических язвенных поражений кожи:
- Забота о ногах — ношение удобной качественной обуви. Контрастный душ и отдых с приподнятыми ногами. Увлажнение стоп и голени. При травмах обращайтесь к врачу, особенно если у вас варикоз или сахарный диабет.
- Ежедневный осмотр ног на предмет венозных дефектов или ран.
- Постоянное ношение компрессионного трикотажа или использование эластичного бинта. Степень компрессии подбирается строго индивидуально.
- Занятия оптимальной физической нагрузкой — ходьба в любом темпе, бассейн (если нет открытых ран).
- Контроль за весом — лишний вес увеличивает давление в сосудах, что увеличивает риск образования трофических образований.
- Соблюдение диеты — уменьшение в рационе соли и сахара.
- Отказ от алкоголя, табакокурения.
Любую болезнь лучше предупредить, чем лечить. Трофическая язва формируется в течение длительного времени, и возникает как следствие других поражений кожи или внутренних заболеваний. Поэтому при любых болезненных симптомах в нижних конечностях нужно обратиться к врачу.
Основные виды патологии
Язвы могут поражать одну или обе конечности. Возможно формирование одиночных или множественных образований. Но основная классификация зависит от причины возникновения. Различают следующие виды трофических язв:
- Венозные.
- Артериальные.
- Диабетические.
- Гипертонические.
- Инфекционные.
- Травматические (обморожения, ожоги).
- Рубцовые — возникают после травматических или операционных рубцов.
- Пиогенные — несоблюдение личной гигиены при гнойных поражениях кожи. Как правило, характерны для асоциальных личностей.
- Лучевые.
Также все язвенные поражения разделяют на малые (до 10 см), средние (до 26 см), большие (до 50 см) и обширные.
Профилактика и лечение протезного стоматита
Ключом к устранению некоторых инфекций является тщательная и регулярная гигиена рта и уход за протезом. Протезная пластина идеально подходит для развития бактерий, ведь там может скапливать пища, которую так любят микроорганизмы. В сочетании с раздражением слизистой оболочки и пониженной секрецией слюны может легко развиться бактериальная инфекция или грибковая
Принимая во внимание наиболее общие механизмы, которые могут привести к появлению стоматических язв во рту, то становится очевидным, что наиболее эффективный способ вылечить их — это устранение причин из создания. Следует отметить, однако, что для этой цели вы должны проконсультироваться со своим стоматологом, ведь самостоятельная коррекция зубных протезов (например, приклеивание их или изгибание) вызывают гораздо больше проблем, чем пользы
В последнее время все большее значение и пользу имеют препараты для местного применения, предназначенные для ускорения заживления дефекта ткани и уменьшение болей.
Лучшим лечением является сглаживание или извлечение расходных материалов. Кроме того, эффективны противогрибковые препараты (Пимафуцин, Фамцикловир, Валацикловир, Минакер, Мирамистин, Нистатин) и витамин В2, В12 и РР, С и железо для повышения функций слизистой оболочки полости рта. Если успела развиться гранулема, может потребоваться хирургическое вмешательство. Кроме того, применяют вяжущий лосьон и заживляющая мазь (Солкосерил, Вифирин). В некоторых случаях актуальным будет прием жароснижающих средств, частые полоскания травами и т.д.
Есть препараты с доказанной эффективностью, которые можно приобрести без рецепта. Чаще всего они находятся в форме геля, что облегчает применение в затрагиваемых районах (даже тех, к которым трудно получить доступ), а также дает приятное ощущение прохлады и быстро снимает боль
Кроме того, важно, что препарат образует мягкий гель слой на поверхности слизистой оболочки, что делает язвы несколько изолированными от внешней стороны. Это позволяет почти безболезненно употреблять продукты питания и пить напитки, которые в случае болезненных язв часто практически невозможно есть и пить
Композиции этого типа содержат различные соединения, которые имеют адъювант и ускоряют регенерацию поврежденной ткани (например, декспантенол, глицирретиновая кислота), уменьшают сопровождающие изменения воспаления и отека, а также ослабляют боль во рту.