Симптомы герпеса: с какими болезнями его можно спутать
Вирус герпеса имеет много вариаций, но симптомы заболевания очень схожи.
- Простому герпесу первого и второго типов предшествуют жжение и зуд, с последующим образованием воспалённых пузырьков вокруг рта, носа.
- Генитальный герпес проявляет себя на внешних и внутренних половых органах, прямой кишке, анусе, на поверхности бедер и ягодиц, в мочеполовой системе. Очаги также сопровождают жжение, зуд, часто онемение конечностей. Иногда сильная ноющая боль в половых органах.
К этим симптомам, в стадии обострения, присоединяется головная боль, усталость, озноб, недомогание. Бывают случаи, что температура тела поднимается до 39 градусов. Начало заболевания может протекать именно в острой форме, когда высыпаний ещё нет или они не видны (при поражении внутренних органов). В этом случае компетентно определить причину самостоятельно невозможно.
- Многие называют герпетический вирус простудой, но к ОРВИ герпес не имеет никакого отношения.
- Генитальный герпес иногда принимают за молочницу, бактериальный вагиноз, геморрой, и даже сифилис.
Ошибки в постановке диагноза с последующим самолечением приводят к обострению болезни, переходу ее в хроническую форму и ухудшению общей картины работы организма.
Принимая таблетки, а обычно это антибиотики, «не от того», пациенты уничтожают полезную флору и ещё больше ослабляют иммунитет, освобождая поле для деятельности не только герпеса, но и для условно-патогенных микроорганизмов.
К условно-патогенным относятся все потенциально опасные бактерии и грибы, активизирующиеся при ослаблении иммунитета. В организме здорового человека они не размножаются, ожидая своего часа. В итоге на прием к гинекологу или урологу приходят пациенты с целым набором болячек — к герпесу присоединяется молочница, бактериальный вагиноз, уретрит и др. малоприятные заболевания.
Частый понос с кровью
Частый понос с кровью может быть связан с кишечной инфекцией. В начале заболевания человека беспокоит слабость, плохой аппетит, головные боли, температура. Нередко начало заболевание путается с симптомами простуды. Через некоторые время появляется тошнота, резкие боли в животе, понос, человека мучает жажда, лихорадка, избыточное газообразование.
При кишечных заболеваниях в испражнениях могут присутствовать примеси слизи или гноя.
В некоторых случаях кишечные инфекции протекают без ярковыраженных симптомов, однако при этом человек представляет опасность для окружающих, так как является носителем инфекции.
Основной причиной частого поноса с кровью является дизентерия (шигеллез) – тяжелое инфекционное кишечное расстройство. Заболевание опасно тем, что бактерии быстро приобретают устойчивость к антибиотикам. Кроме того, бактерии дизентерии довольно «живучие» и могут сохранять свои болезнетворные свойства несколько месяцев при подходящих условиях (на продуктах питания, в водоемах и т.п.).
Что подразумевают под синдромом раздраженного кишечника?
Синдром РК представляет собой функциональное расстройство ЖКТ, характеризующееся изменениями в функционировании группы органов, приводящими к набору симптомов, называемых СРК. Это означает, что это проблема с подвижностью кишечника, а не какое-либо повреждение тканей пищеварительной системы. Патология может возникать как у взрослых, так и у детей.
В прошлом этот синдром также называли: спастической кишкой, функциональным заболеванием кишечника, колитом, нервной кишкой.
СРК относится к группе наиболее распространенных заболеваний, которыми страдают не менее 20% населения всего мира. Патология диагностируется преимущественно у женщин 30-40 лет.
Синдром РК
Обзор
Ротавирусная инфекция (ротавирусный гастроэнтерит, кишечный грипп) — это кишечная инфекция, протекающая с температурой, рвотой, поносом и иногда сопровождающаяся симптомами простуды.
Вспышки ротавирусной инфекции характерны для осенне-зимнего сезона, за что её часто называют кишечным или желудочным гриппом. На самом деле грипп и ротавирусный гастроэнтерит совершенно разные заболевания. Возбудителем последнего является ротавирус — РНК-содержащий вирус, который при большом увеличении напоминает колесо со спицами.
Ротавирус очень заразен и легко передается от больного человека к здоровому фекально-оральным путем, то есть через грязные руки. Источниками заражения также могут быть плохо вымытые продукты питания, детские игрушки, загрязненная вода. Существует возможность передачи ротавируса воздушно-капельным путем.
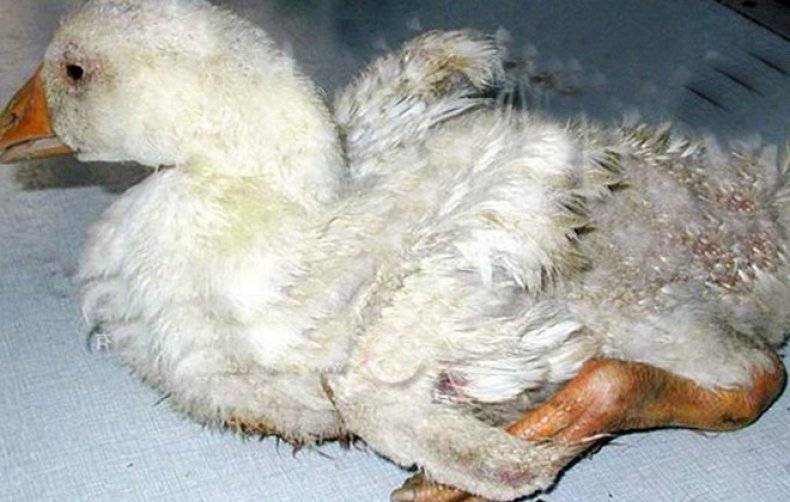
Как лечить понос у гусят
Лечение инфекционных заболеваний, вызывающих понос, проводится медикаментозно. Без лекарственных препаратов вся птица вымрет. В терапии пуллороза, провоцирующего белый понос, применяются 1-процентный «Сульфадимезин» или «Фуразолидон». Оба препарата в течение двух недель добавляют в корм или воду.
В терапии зеленого поноса помогают:
- «Биомецин» в сочетании с «Тетрациклином»;
- «Неомецин»;
- «Левомицетин»;
- «Байтрил».
Дозировка указанных препаратов рассчитывается, исходя из массы птицы. Тип лекарства должен подбирать ветеринар.

В лечении пастереллеза помогают:
- «Левомицетин» на рыбьем жире;
- «Сульфадимезин».
Дозировку и тип применяемого лекарства также определяет врач. Для ускорения восстановления пораженной птицы рекомендуется изменить ежедневный рацион. В первые сутки после проявления заболевания следует дать гусятам отруби или табачную золу. Дополнительно в рацион нужно включить перемолотый ячмень, вареные яйца, овес, натертую морковь и мелкую зелень, смешанные с молоком.
Если жидкий стул вызван переохлаждением, в птичнике необходимо поднять температуру. Здоровые гусята в подобных условиях восстанавливаются в течение трех суток. Для ускорения выздоровления рекомендуется давать птице слабый раствор калия. Народные средства в лечении инфекционных заболеваний у домашней птицы не применяются. В терапии взрослых особей нередко используют водку. Но гусята при потреблении спиртного могут погибнуть.
Как хранить чеснок в косах
В конце июля приходит пора убирать озимый чеснок с гряд и готовить его к хранению. Признаком зрелости чеснока традиционно считается пожелтение листьев и стебля. Причем вовсе не обязательно ждать, когда полностью высохнет вся надземная часть. Можно собирать чеснок если листья пожелтели частично, но многие из них при этом еще остаются зелеными. Это даст возможность сплести чеснок в косы для последующего хранения.
Существует несколько способов закладки чеснока для длительного хранения на зиму. Но мы расскажем именно о том, как для хранения сплести чеснок в косы. Таким способом хранили чеснок издавна, поскольку он довольно удобен.
Итак, собранный чеснок чистим от грязи и срезаем корешки.

После этого берем три головки и укладываем их показанным на фото образом. Одну снизу прямо и головкой от нас, две другие сверху на неё крестообразно. Это самое начало. Видно, что из стеблей образовалось три пряди, которые мы и будем плести, как обычную девичью косу.

Далее сверху укладываем следующее растение. Кладем его ровно, как и самое нижнее. Стебель совмещаем с нижней прядью.

После этого начинаем уже непосредственно плести косу. Ту прядь, которая идёт вправо заплетаем в противоположную сторону поверх пряди, идущей к нам. Одновременно прикладываем к ней новый чеснок.

Дальше нижнюю прядь, идущую влево загибаем в противоположную сторону поверх предыдущей пряди, и снова к ней крепим новый стебель.

Дальнейшие действия должны быть понятны, т. к. они будут повторяться по аналогии с предыдущими. Каждый новый загиб стеблей должен сопровождаться вплетением нового чесночного стебля. Загнули прядь, сплетая её с двумя другими — положили при этой поверх неё новый стебель. Снова загнули другую прядь — опять кладем поверх новый чеснок. И так далее, пока не составим косу нужного нам размера.
Сильно большими их делать не следует. Нужно соблюдать разумную достаточность.
После того, как плетение чесночной косы закончено, завяжите концы стеблей шпагатом, чтобы они не расплетались. Так же можно на шпагат связать косу и возле головок чеснока, дабы они были плотнее друг к другу.

Надеемся, что мы показали вам, как связать чеснок в косу для последующего хранения не слишком запутанно, и вы всё поняли.
Сначала дайте чесноку хорошо просохнуть, подвесив эти косы в хорошо проветриваемых и сухих местах. После их можно повесить прямо на кухне, либо в погребе или ином помещении, приспособленном для хранения урожая. Когда вам понадобится чеснок, просто срежьте его и всё. При этом начинайте с нижней части косы.
Пишите свои комментарии или задавайте вопросы ниже. Успехов вам и больших урожаев!
Мой мир
Боль в тазобедренном суставе и паху — хирургические причины
Хирургические причины болей в тазобедренном суставе и паху могут быть заболевания или новообразования в других областях тела.
Паховая грыжа
Грыжа представляет собой часть кишечника, которая проталкивается через щель в брюшной стенке, обычно чуть выше паха. Грыжа может вызвать боль в паху, которая может распространиться на тазобедренный сустав, в этих случаях необходимо оперативное лечение.
Хирург либо протолкнет выступающую часть кишечника обратно в брюшную полость, либо удалит ее и закроет щель в брюшной стенке.
Эндометриоз
Эндометриоз — это разрастание тканей, подобных слизистой оболочке матки, в других областях, кроме матки. Когда эта ткань растет на круглых связках таза, которые поддерживают матку, это может сопровождаться болью, которая иррадиирует в пах, тазобедренный сустав, бедро и ягодицы. Боль может усиливаться в зависимости от менструального цикла.
Основным методом лечения эндометриоза является гормонотерапия, которая помогает при легких течениях. Пациент также может принимать обезболивающие препараты, такие как ибупрофен.
В тяжелых случаях необходимо хирургическое вмешательство.
Киста
Киста может развиться вокруг тазобедренного сустава. Это может быть ганглиозная или синовиальная киста, обе они представляют собой мешочки, содержащие студенистую жидкость. По мере роста киста может оказывать давление на окружающие нервы, артерии и вены, вызывая боль, которая распространяется на тазобедренный сустав и пах.
Кроме того, кисты яичников могут вызывать боль, которая иррадиирует в пах и тазобедренный сустав. Каждый из этих типов кист может сопровождаться другими заболеваниями, что влияет на выбор лечения.
Наилучший метод лечения может включать в себя
- НПВС или ацетаминофен (Тайленол)
- применение тепла
- ЛФК
- аспирация иглой, которая включает в себя извлечение жидкости из кисты
- оперативное удаление
В чем отличие между синдромом раздраженного кишечника и воспалением кишечника
Несмотря на то что синдром РК и ВЗК – воспалительные заболевания кишечника, и они могут иметь сходные проявления: боли в животе, срочные испражнения, диарею, однако это разные патологии.
Воспаление кишечника (ВЗК) – это группа отдельных заболеваний, которая включает такие патологии, как язвенный колит и болезнь Крона, являющиеся более тяжелым состоянием.
Синдром РК считается функциональным расстройством ЖКТ, поскольку присутствует нарушение функции кишечника. Это группа симптомов, а не болезнь сама по себе, поэтому она называется «синдромом» и считается менее серьезной, чем ВЗК.
Синдром раздраженной кишки не вызывает сильного воспаления (в отличие от ВЗК), и не приводит к необратимому повреждению кишечника, кишечному кровотечению, ректальному кровотечению, язве или другим серьезным осложнениям, которые часто наблюдаются при ВЗК.
Когда при рвоте необходимо обратиться к врачу?
Рвота – во многих случаях признак того, что организм испытывает серьезные проблемы и нуждается в очищении, а значит, скорее всего, и в лечении. Если болезнь сопровождается рвотой, это обычно свидетельствует о том, что болезнь протекает достаточно тяжело.
Если приступ рвоты был разовым и есть основания считать, что он вызван перееданием, укачиванием, алкогольным отравлением или стрессом, прямой необходимости обращаться к врачу нет. Во всех остальных случаях консультация врача необходима. Особенно, если приступы повторяются на протяжении двух дней и более, а также при наличии сахарного диабета или других хронических заболеваний.
Иногда при рвоте требуется неотложная помощь. Надо вызывать «скорую», если:
- рвота сопровождается постоянной или сильной болью в животе;
- наблюдаются неоднократные приступы рвоты после травмы головы;
- вместе с рвотой наблюдается обезвоживание, сухость во рту, учащение мочеиспускания;
- при ухудшении умственной и функциональной активности у пожилых людей;
- в рвотных массах присутствует кровь (например, примеси в виде «кофейной гущи»).
Что делать при поносе с кровью?
Понос с кровью практически всегда возникает внезапно и может протекать с тяжелыми симптомами. Примеси крови в испражнениях, особенно в больших количествах, должны стать поводом для немедленной консультации врача.
До приезда скорой можно предпринять несколько действий, направленных на прекращение частых испражнений и восстановление водно-солевого баланса в организме.
Прежде всего нужно пить больше жидкости, лучше всего негазированную минеральную воду. Стоит исключить сладкие газированные напитки, лимонад, алкоголь, так как это приведет к еще большему обезвоживанию. В воду можно добавить «Глюкосан» или «Регидрон», которые помогут восстановить соли и минералы.
Если понос с кровью появился после отравления некачественной пищей, можно принять сорбенты (смекта, энтеросгель, полифепан), которые следует принимать за час до еды и лекарств. Сорбенты способствуют выводу из организма патогенных микроорганизмов, ядов, токсинов.
Также могут помочь отвары трав, которые имеют вяжущий эффект (плоды черемухи, кора дуба, цветы ромашки, ольховые шишки). Также поможет остановить диарею отвар из очищенного рисового отвара (отварить рис в течение 40 минут на медленном огне и съесть получившуюся клейкую массу, можно запить несладким крепким черным чаем).
Вредители смородины и борьба с ними
Тля на смородине
Чаще всего садоводам приходится иметь дело с таким зловредным насекомым, как тля, и очень часто читатели задают вопрос, как избавиться от тли на смородине. Среди врагов смородины два вида тли – листовая галловая и крыжовниковая побеговая. Присутствие галловой тли проявляется в возникновении на листьях смородины темно-красных или желтых вздутий – в зависимости от разновидности галловой тли, и от этого кажется, что у смородины листья пожелтели или покраснели. Со временем листья темнеют, засыхают и опадают.
Галловая тля на смородине питается соком ее листьев, и за один сезон может смениться семь поколений этих насекомых, каждое из которых вносит свою разрушительную лепту в уничтожение вашего сада, потому что селится эта тля на любых растениях. Побеговая тля повреждает молодые ветки смородины, они искривляются и перестают расти.
Как бороться с тлей на смородине, чем обрабатывать смородину от тли? Немедленно после обнаружения вредителей опрыскайте растение раствором актеллика или карбофоса в соответствии с инструкцией – это самые лучшие средства от тли на смородине. При необходимости повторите обработку спустя неделю или десять дней.
Муравьи
Там где тля, там и муравьи – это закон природы. Именно муравьи переносят тлю на новые, «сытные» участки – на молодые сочные побеги, соком которых питается тля, а осенью уносят тлю в свои муравейники, чтобы весной опять вывести свои «стада» из тли на выпас в ваш смородинник. И как бы вы ни боролись с тлей, пока на участке есть садовые муравьи, успеха вам не достичь, и каждый год урожай смородины будет все более скудным. Кроме того, муравьи портят клумбы и газоны, а муравейник их разрастается с каждым днем, достигая в глубину полутора и более метров, и если вы, обнаружив присутствие этих насекомых, сразу же не постараетесь их уничтожить, потом вам будет это сделать намного труднее.
Огневка
Бабочки-огневки появляются из-под земли во время цветения смородины и откладывают яйца в ее цветках. Появившиеся гусеницы выедают плоды смородины, оплетая их при этом паутиной. Одна гусеница может испортить до 15 ягод смородины. Если бабочки уже отложили яйца в цветки, вы вряд ли сможете что-то изменить, но не допустить появления огневок можно: ранней весной постелите вокруг кустов смородины рубероид или линолеум, а края присыпьте землей, чтобы бабочки не смогли появиться из почвы, где зимовали в виде куколок. Снимите покрытие после того, как смородина отцветет.
Клещ на смородине
На смородине могут паразитировать два вида клещей – паутинный и смородинный почковый. Паутинный клещ на смородине проявляет свое присутствие появлением светлых точек на листьях, которые постепенно превращаются в обесцвеченные участки. А при сильном повреждении листья выглядят мраморными, засыхают и опадают. Почковый клещ на смородине разрушает плодовые почки, что приводит к снижению урожая. Кроме того, клещи являются переносчиками и распространителями разных заболеваний.
Как бороться с клещом на смородине? Борьба с почковым клещом на смородине начинается с организации правильного ухода за растением, а для того, чтобы смородину не оккупировал паутинный клещ, необходимо повысить влажность воздуха на участке в особо засушливое время года. Из химических препаратов в борьбе с обоими видами паразитов результативны серосодержащие, такие, как карбофос, фосфамид, коллоидная сера.
Диагностика синдрома раздраженного кишечника
Синдром РК диагностируется путем исключения других нарушений ЖКТ, при наличии которых развиваются сходные симптомы. Для этого требуется консультация квалифицированного гастроэнтеролога или проктолога. Врач собирает полный подробный анамнез и проводит физическое обследование, чтобы определить продолжительность и частоту появления симптомов.
Чтобы поставить диагноз СРК, продолжительность симптомов должна длиться минимум шесть месяцев и должна происходить по крайней мере три раза в месяц.
Дифференциальная диагностика СРК проводится в отношении:
- кишечных инфекций (амебиаза, бактериальных);
- реакций на пищевые продукты (молочные, спиртосодержащие, кофеинсодержащие, трансгенные жиры, фрукты, черный хлеб и др.);
- реакций на чрезмерный прием пищи, на изменение привычек питания;
- реакций на принимаемые лекарственные препараты (антибактериальные, слабительные средства, препараты, содержащие железо или желчные кислоты);
- ВЗК (язвенного колита, болезни Крона);
- наличия нейроэндокринных опухолей (карциноидного синдрома, опухоли, зависимой от вазоинтестинального пептида);
- наличия эндокринных заболеваний (например, гипертиреоза);
- синдрома мальабсорбции (постгастрэктомического, панкреатического, энтерального);
- наличия психопатологических состояний;
- проктоанальных заболеваний, например, диссинергии мышц тазового дна;
- некоторых гинекологических заболеваний, например, эндометриоза;
- женских функциональных состояний – ПМС, беременности, климактерического периода.
Специалист назначит необходимые исследования, которые включают анализы крови, анализ кала, КТ (рентген сейчас назначается редко). Лабораторная диагностика (анализ крови) помогает определить некоторые формы СРК.
- Исследование кала. Проводится на наличие паразитов, чтобы исключить инфекции, и скрытой крови, для исключения других патологий ЖКТ – НЯК, дивертикулез, эрозивные поражения, скрытые кровотечения.
- Биохимическое и клиническое (СОЭ, лейкоциты, гемоглобин, тромбоциты) исследование крови. Необходимо для оценки общего состояния организма и исключения воспалительного или злокачественного процесса.
- Сигмоскопия, колоноскопия. Большинству пациентов назначают сигмоскопию. Если симптомы появляются впервые в более старшем возрасте (около 50 лет), необходима колоноскопия или ирригоскопия, чтобы исключить опухоли кишечника.
- Биопсия. Как последующее или дополнительное исследование, поможет исключить не только онкологию, но и некоторые формы колитов (лимфоцитарного, эозинофильного, коллагенового), а также амилоидоз. Эти патологии встречаются при наличии диареи и нормальном состоянии слизистой оболочки кишечника.

Колоноскопия

Биопсия
Несмотря на то что при помощи этих исследований не получают конкретных данных, которые могли бы подтвердить диагноз СРК, они необходимы, чтобы исключить многие другие проблемы ЖКТ, таким образом, определить наличие синдрома.
Понос с кровью у ребенка
Понос с кровью у ребенка может возникнуть без каких-либо других симптомов, но может протекать и со значительным ухудшением состояния (сильные боли в животе, слабость, высокая температура). При частом и обильном поносе организм теряет много жидкости, что приводит к нарушению метаболизма. Такое состояние крайне опасно для детей, поэтому при обнаружении примесей крови в поносе малыша нужно срочно проконсультироваться с педиатром и пройти обследование.
Понос с кровью может быть первым симптомом серьезных заболеваний, многие их которых требуют оперативного вмешательства.
Понос у ребенка может развиться в результате попадания в организм вируса или инфекции (кишечная палочка), раздражения кишечника, воспалений или приема лекарств.
В первую очередь, при возникновении поноса с кровью у ребенка предполагается язвенный колит или заболевание Крона (поражение ЖКТ).
Понос с примесью крови у ребенка может возникнуть из-за несбалансированного питания, аллергических реакций. Кровь указывает на воспаление в толстом кишечнике, анальные трещины, дисбактериоз. Нередко понос с примесью крови связан с попаданием в организм ребенка кампилобактерии, которая провоцирует инфекционное расстройство кишечника.
[], [], [], [], []
Ротавирус
Ротавирус — самая частая причина энтерита у детей в мире. До разработки вакцины, в период с 1986 по 2000 год, в среднем в мире ежегодно умирали от острого ротавирусного гастроэнтерита 440000 человек, и 2 млн были госпитализированы. На амбулаторном лечении находились 25 млн детей до 5 лет.
Ротавирус — это вирус с двойной РНК, принадлежащий к семейству Reoviridae. Ротавирус классифицируется как серотип на основе 2 белков внешнего вирусного капсида, белка G (VP7) и белка P (VP4). 5 серотипов ротавирусов (G1P, G2P, G3P, G4P и G9P) вызывают 90% всех случаев ротавирусного гастроэнтерита во всем мире.
Ротавирус обычно вызывает гастроэнтерит у детей в возрасте от 6 месяцев до 2 лет. Пик сезонности вируса — осень и зима. Заболеваемость ротавирусным гастроэнтеритом значительно снизилась с момента введения вакцинации против ротавирусной инфекции. Рецидивирующая ротавирусная инфекция у детей старшего возраста и взрослых обычно протекает бессимптомно или в форах от легкой до умеренной.
Вакцинация против ротавирусной инфекции
Профилактика диареи
Основу профилактики диареи составляет соблюдение правил содержания гусят. Для этого нужно:
- регулярно проводить очистку помещений;
- исключить сквозняки и контакт с грызунами;
- своевременно менять подстилку;
- не допускать снижения температуры до минимально допустимых значений;
- содержать молодняк отдельно от взрослых особей;
- изолировать зараженных гусят от здоровых.
Перед птичником рекомендуется настелить коврик, пропитанный дезинфицирующим раствором. Таким образом внутрь помещения не проникнет инфекция с обуви. Также следует проводить профилактический осмотр птицы на предмет выявления признаков заражения и вакцинировать гусят.
В течение первого месяца жизни рекомендуется разбавлять в воде для питья слабый раствор марганцовки. Кроме того, молодняку необходимо давать витаминные комплексы в дозировке, соответствующей возрасту.
Чем опасно заболевание? Нужно ли его лечить?
В первую очередь лечение и диагностика необходимы будущим родителями. Взрослые люди справляются с заболеванием, по крайней мере для них оно не смертельно. Но для развивающегося плода, а затем и для новорожденного малыша, герпес смертельно опасен. По этой причине планирование беременности начинают с обследования на инфекции.
Есть обязательные случаи для контроля наличия вируса внутри тела и иммунитета к нему: помимо планирования беременности, это предстоящие операции, процедуры, связанные с травматизацией кожи, пересадка органов, беспричинные упадок сил и снижение иммунитета.
Даже абсолютно здоровым людям следует сдавать анализы на герпес в рамках мониторинга своего здоровья.
Заключение
Некоторые ученые считают, что веревочные черви являются паразитическими червями, в то время как другие утверждают, что они представляют собой просто скопление слизи и кишечного мусора. Существует очень мало научных доказательств в поддержку обеих теорий.
Человек может обнаружить «веревочного червя» во время клизмы или другой процедуры при очищении толстого кишечника.
Поскольку неясно, являются ли веревочные черви паразитами или длинными нитями слизи, не существует и стандартного лечения. Также не ясно, нужно ли вообще лечение.
Научная статья по теме: паразиты повышают риск развития колита.