Псориаз
Псориаз – неинфекционное кожное заболевание, вызванное проблемами с иммунной системой, характеризующееся появлением красных пятен или бляшек, покрытых скоплением омертвевших клеток.
Псориаз
Результаты проведенных исследований показали, что существуют некоторые генетические связи между генами, вызывающими ВЗК, и теми, которые вызывают псориаз. Например, у 10% людей с язвенным колитом обнаружены родственники первой линии с псориазом, что более чем в три раза больше по-сравнению с обычными (3%). Для полного понимания этих связей необходимы дополнительные эксперименты.
Псориазом страдают многие с язвенным колитом или другими ВЗК, то есть он может быть не только самостоятельным иммуноопосредованным заболеванием, но и проявлением воспаления кишечника.
Для лечения псориаза вначале назначают местное применение мазей, растворов (гормональных – Дайвобет, дипросалик, гомеопатических – Псориатен, метаболитов витамина D3 – Дайвонекс). Затем простое ультрафиолетовое облучение кожи (фототерапия или УФ-Б) или с применением фотосенсибилизаторов (фотохимиотерапия или УФ-А) и только после этого системные препараты.
Красное пятно на ноге с четкой границей
Кожные реакции отображают на себе общее состояние организма. Красное пятно на ноге с четкой границей может быть связано с различными факторами. Чаще всего это такие причины:
- Грибковые заболевания
- Инфекционные болезни
- Вирусные заражения
- Аллергические реакции
- Эндокринные нарушения
Под грибковыми заболеваниями подразумевают лишаи. Так, розовый лишай – это воспалительная реакция вирусного происхождения. Круглые высыпания характерны для стригущего лишая и ряда других грибковых патологий.
При вирусных заболеваниях на коже появляются высыпания в виде пузырьков с прозрачной жидкостью. Постепенно они лопаются и на теле формируются дефекты с четкими краями и красной корочкой. Подобные симптомы наблюдаются после укуса клеща, то есть инфицировании спирохетами Borrelia burgdorferi, вызывающими болезнь Лайма.
При аллергических реакциях сыпь может быть разной формы и локализовать не только на ногах, но и на других участках тела. При этом на разные аллергены возникают разные реакции. Своевременное обращение за медицинской помощью позволяет выявить причину болезненного состояния и начать его лечение.
Причины высокой температуры
Любой воспалительный процесс может стать причиной повышения температуры. Природа воспаления при этом может быть различной – бактериальной, вирусной, грибковой. В большинстве случаев при этом температура носит характер сопутствующего симптома: например, при отите – болит («дергает») ухо и повышена температура…
Температура обращает на себя особое внимание, когда других симптомов не наблюдается. Температура на фоне стандартных признаков ОРВИ обыденна, а вот только одна высокая температура пугает.. Заболевания, при которых может наблюдаться высокая температура без других симптомов:
Заболевания, при которых может наблюдаться высокая температура без других симптомов:
-
ОРВИ и грипп. Грипп, а в некоторых случаях и другие ОРВИ могут начинаться с внезапного подъема температуры. В этом случае катаральные явления начинаются несколько позднее (ближе к вечеру или на следующий день);
-
ангина. Вместе с температурой обычно наблюдается боль в горле при глотании. Боль в горле довольно быстро усиливается, так что не заметить ее нельзя;
-
ветрянка (ветряная оспа). Типично начало ветрянки – высокая температура. Характерные высыпания могут появляться только на 2-3 день заболевания;
-
абсцесс (скопление гноя в поверхностных тканях или во внутренних органах). При абсцессе температура «плавает»: температурные пики могут перемежаться нормальной температурой в течение дня (в отличие от типичного для «обыкновенного» инфекционного заболевания температурного графика – когда наиболее низкая температура наблюдается после утреннего пробуждения, а к вечеру подрастает);
-
воспаления мочеполовой системы (пиелонефрит, гломерулонефрит) обычно проявляются высокой температурой и болью в проекции почек. Но в некоторых случаях боль может отсутствовать;
-
аппендицит – также может протекать без боли;
-
менингиты и энцефалиты (воспаление мозговых оболочек инфекционного происхождения). В этом случае высокая температура сопровождается сильной головной болью, тошнотой, нарушением зрения. Характерный симптом – напряжение мышц шеи (подбородок невозможно опустить к груди);
-
геморрагическая лихорадка (обычно заражение происходит при укусе диких животных, например, мыши-полёвки). Тут тоже есть свои характерные симптомы – уменьшение (вплоть до прекращения) мочеиспускания, появление подкожных кровоизлияний (точечное покраснение кожи, сыпь), мышечные боли.
Повышенная температура (до 37,5-38°C ) без ярко выраженных иных симптомов может наблюдаться при:
-
туберкулёзе;
-
онкологических заболеваниях;
-
заболеваниях щитовидной железы (тиреотоксикоз);
-
неврологических расстройствах;
-
аллергической реакции (так может проявляться индивидуальная непереносимость медицинских препаратов).
Также с повышением температуры протекают следующие заболевания:
-
воспаление легких (пневмония). Воспаление легких – распространённая причина высокой температуры. При этом обычно наблюдаются боль в груди, одышка, кашель;
-
инфекционные заболевания желудочно-кишечного тракта (гастроэнтероколиты). Тут температура выступает побочным симптомом. Основные жалобы: боль в животе, диарея, тошнота, рвота;
-
вирусный гепатит А, для которого характерно появление желтушной окраски кожных покровов и белков глаз;
-
другие вирусные заболевания – корь, краснуха, эпидемический паротит (свинка), мононуклеоз, полиомиелит и др.;
-
хронические заболевания мочевыводящей системы (хронический пиелонефрит, цистит), у женщин – хронический сальпингоофарит. Наряду с субфебрильной температурой могут наблюдаться боли в животе и нарушения мочеиспускания;
-
заболевания, передающиеся половым путем (гонорея, сифилис, урогенитальные инфекции – токсоплазмоз, трихомониаз, уреаплазмоз и др.);
-
хронические миокардит и эндокардит. При этом обычный симптом – боли в области сердца;
-
аутоиммунные заболевания (ревматизм, системная красная волчанка и др.).
Это, конечно, далеко не полный список заболеваний, способный вызвать повышение температуры
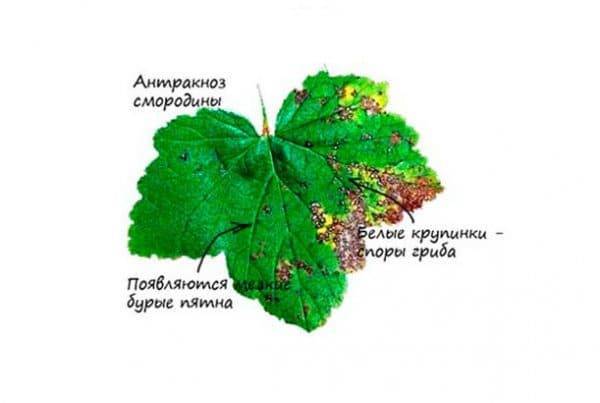
Причина 2: антракноз смородины
Красные пятна на листьях красной, черной и белой смородины могут появиться вследствие антракноза. Эта грибковая болезнь сдерживает рост побегов на кустарнике, снижает урожайность и вкусовые качества ягод.


На первой стадии этой болезни на смородине появляются красные пятна на листьях или налет с блестящими бугорками. Потом эти пятна сливаются и становятся бурыми, а листья на кустарнике желтеют и сохнут. У красной смородины листья вскоре опадают, а у черной могут висеть на ветвях в таком поврежденном виде до поздней осени. Со временем заболевание распространяется и на плоды.
Грибковые споры зимуют в опавших листьях, а в дождливую погоду быстро распространяются. В жаркое и засушливое лето смородина болеет редко.

Борьба с антракнозом смородины
Весной до распускания почек
необходимо обильно обработать кусты и почву под ними 1%-ным раствором бордоской жидкости. Повторное опрыскивание нужно провести через 2 недели после снятия урожая. Осенью следует уничтожить все остатки растений (опавшие листья, поврежденные и старые ветки) и мульчу, сжечь их и перекопать почву под кустами. А после этих процедур опрыскать кусты и почву 3%-ной бордоской жидкостью.
Летом, присмотревшись повнимательнее к листьям смородины, можно увидеть на нижней их стороне красные и бурые пятна, вздутия. У начинающего садовода сразу возникает вопрос: почему же у красной и у черной смородины краснеют листья? А происходит это потому, что на кустарнике поселилась листовая галловая тля — известный вредитель сада. Её стремительному распространению способствует теплая зима и жаркое засушливое лето.
Зимуют черные продолговатые яйца тли на ветках смородины. Весной, с началом распускания почек, личинки вредителя выходят из яиц и, переселяясь на нижнюю часть молодого листочка, высасывают из него сок. После этого и появляются красные, бордовые пятна и вздутия на листьях смородины. Эти утолщения выдуты наружу и заметны издалека. Да и сам лист становится скрученным и уродливым.
В начале лета рост побегов приостанавливается, молодые листья смородины грубеют и уже не так привлекательны для тли. Когда самки тли становятся крылатыми, они перелетают на другие растения в саду. На них насекомые и живут до конца лета, плодятся и дают начало колониям тлей. А затем снова перелетают на смородину и откладывают на ней яйца, чтобы весной вновь начать уничтожать кустарник.
Методы борьбы с тлей на смородине
Если вы заметили тлю на смородине до созревания ягод, то лучше не использовать для борьбы с вредителем химические препараты. Воспользуйтесь отварами и настоями из растительных средств: ромашки лекарственной, тысячелистника, табака или махорки, чеснока и других. Для лучшего прилипания настоев к листьям обязательно надо добавить на 10 литров воды 40 граммов хозяйственного или . Приготовленный раствор следует распылить над кустами смородины. Обратите больше внимания на нижнюю сторону листа и молодые побеги, где находится больше всего вредителей.
В целях профилактики можно использовать весной еще до распускания почек опрыскивание нитрафеном из расчета 300 г на 10 л воды. Это поможет уничтожить зимующие яйца тли и предотвратить другие болезни смородины.
Кроме этих методов, бороться с тлей на смородине можно путем срезания всех поврежденных красных листьев и побегов на красной смородине.
Уничтожать тлю могут и другие насекомые: божьи коровки, златоглазки, двухвостки и т.д. Чтобы привлечь этих полезных хищных насекомых в ваш сад, посейте для них нектароносные растения, и они будут помогать вам бороться с тлей.
Помимо поражения тлей, краснеют листья на смородине и вследствие вреда, наносимого антракнозом — грибковым заболеванием растений. Болезнь эта вызывает уменьшение прироста побегов на кустарнике, а также значительное снижение урожайности и вкусовых качеств ягод. В начале заболевания появляются небольшие красные пятна или налет с блестящими бугорками на листьях красной или черной смородины. Потом эти пятна сливаются и становятся бурыми, а листья на кустарнике сохнут и преждевременно опадают. Болезнь распространяется даже на плоды.
Лечение смородины от покраснения листьев
Если у вас в саду в предыдущий сезон были красные пятна на листьях смородины, то весной до распускания почек обязательно надо обильно опрыскать кусты и почву под ними раствором медного купороса. До начала цветения и сразу после него можно провести опрыскивание кустов смородины однопроцентным раствором . Повторное опрыскивание можно проводить через две недели после снятия урожая.
Осенью лучше уничтожить все остатки растений и перекопать почву под кустами. Если же у смородины покраснели листья и на следующий год, то лечение грибковых заболеваний смородины нужно провести повторно.
Лечение открытой раны
Человек с открытой раной должен всегда следовать следующим шагам
- вымойте руки с мылом и чистой водой
- снимите украшения и одежду вокруг раны
- сдавите рану, чтобы остановить кровотечение
- очистите рану чистой водой и физиологическим раствором после того, как кровотечение остановилось
- осмотрите рану на наличие посторонних предметов и грязи
- нанесите на рану антибактериальную мазь, чтобы предотвратить инфекцию
- промокните рану насухо чистой тканью
- закройте рану и наложите повязку или пластырь.
Проверять рану следует каждые 24 часа. Это включает в себя снятие повязок и проверку на наличие признаков инфекции. После этого необходимо продезинфицировать рану, высушить ее и наложить чистую повязку.
Диагностика
Врач расспросит о симптомах и истории болезни человека, может проверить наличие признаков лихорадки или ИМП, чтобы исключить данный диагноз. Самый распространенный диагностический тест на ИМП — анализ мочи. Наличие бактерий и лейкоцитов может показать, борется ли организм с инфекцией. Визуализирующие тесты также могут дать картину состояния мочевыводящих путей и выявить такие проблемы, как закупорка или повреждение. Врач может также использовать цистоскоп, который представляет собой камеру на длинной тонкой трубке. Это устройство позволяет исследовать мочеиспускательный канал и мочевой пузырь на наличие признаков инфекции.
Можно ли вылечить повышенную потливость?
Чтобы избавиться от такого состояния, нужно выяснить причину гипергидроза и устранить ее.
При обнаружении различных инфекционных процессов назначаются противовирусные и антибактериальные препараты, общеукрепляющие средства, витамины, иммунопротекторы. Эти вещества активизируют работу иммунной системы и помогают побороть болезнь.
При гормональных сбоях назначаются препараты, нормализующие уровень гормонов. Эти вещества помогают устранить проявления гипо- и гипертиреоза, климакса, сахарного диабета, дисфункции надпочечников, поликистоза яичников.
Заболевания желудочно-кишечного тракта и почек лечат с помощью специально подобранных средств, предназначенных для терапии выявленных нарушений.
При онкологических патологиях назначаются химио-, лучевая, гормонотерапия, проводятся оперативные вмешательства.
Улучшить состояние пациента можно с помощью транквилизаторов, витаминов, общеукрепляющих средств. Больным показано более частое проведение гигиенических процедур и использование препаратов, уменьшающих потливость. Но без лечения основного заболевания эти меры дают только временный результат.
Причина роста волос на подбородке у женщин
Возможные причины избытка волос на теле включают:
Синдром поликистозных яичников (СПКЯ)
СПКЯ является наиболее распространенной причиной аномального роста волос у женщин. Это состояние возникает, когда яичники вырабатывают чрезмерное количество андрогенных гормонов, к которым относится тестостерон.
СПКЯ может проявляется следующими симптомами:
- угревая сыпь
- бесплодие
- увеличение веса
- аномальные менструальные циклы
В то время как СПКЯ вызывает рост волос на лице, некоторые женщины испытывают истончение волос на голове.
Точные причины возникновения СПКЯ неясны. Однако избыточный вес может привести к инсулинорезистентности, которая является одной из возможных причин СПКЯ. К доступным видам лечения СПКЯ относятся противозачаточные таблетки, которые могут регулировать уровень гормонов.
Идиопатический гирсутизм
Когда точная причина избыточного роста волос не ясна, тогда врачи описывают гирсутизм как идиопатический. У женщин с идиопатическим гирсутизмом обычно:
- нормальный уровень андрогенных гормонов
- регулярный менструальный цикл
- отсутствуют сопутствующие заболевания, связанные с гирсутизмом
Другие причины
Врач исключит другие потенциальные причины, прежде чем поставит диагноз идиопатический гирсутизм. Более 85% случаев гирсутизма связаны с идиопатическим гирсутизмом и СПКЯ.
Примеры редких причин гирсутизма:
- Опухоль: опухоли яичников повышают уровень тестостерона у женщин, и это может привести к гирсутизму.
- Болезнь Кушинга: опухоль гипофиза может привести к избыточной выработке тестостерона. Другие симптомы могут включать высокое артериальное давление, округление лица и растяжки.
- Побочный эффект препаратов: Прием некоторых лекарственных средств увеличивает риск развития гирсутизма. Примеры включают циклоспорин, инъекции тестостерона и миноксидил.
- Неклассическая врожденная гиперплазия надпочечников: это генетическое расстройство влияет на выработку ферментов в организме. Расстройство обычно появляется в подростковом возрасте и и вызывает гирсутизм.
- Постменопаузальные симптомы: гормональный дисбаланс, возникающий во время менопаузы, также может привести к гирсутизму.
Куда обращаться с сыпью
Пытаясь самостоятельно определить природу сыпи, легко ошибиться. Поэтому в случае высыпаний на коже необходимо обратиться за консультацией к врачу-дерматологу или врачу общей практики (педиатру, семейному врачу или терапевту).
Если есть достаточные основания предполагать аллергическое происхождение сыпи, следует показаться аллергологу-иммунологу. Самостоятельно принимая антигистаминные препараты, можно добиться исчезновения высыпаний на коже, но стоит помнить, что в этом случае причина аллергии остаётся неустановленной, комплексного лечения не проводится, а значит, скорее всего, в дальнейшем следует ожидать более острых аллергических реакций.
Обратившись в «Семейный доктор», Вы получите квалифицированную помощь опытных дерматологов, аллергологов-иммунологов, и педиатров которые установят причину сыпи и назначат эффективный курс лечения.
Линии Бо-Рейля
Линии, названные в честь врача, впервые диагностировавшего их, представляют собой глубокие поперечные борозды, пересекающие весь ноготь. Подобные изменения возникают, когда рост ногтевой пластины прекращается из-за механической травмы или тяжелого заболевания.
Наиболее распространенными заболеваниями, вызывающими появление линий Бо, являются:
- сахарный диабет;
- нарушения кровообращения;
- заболевания с высокой температурой — пневмония, корь и т.д.;
- временное недоедание.
Линии Бо-Рейля обычно появляются через 2-3 недели после заболевания. Они показывают, когда организм собирал все силы для борьбы с болезнью и отключало системы, которые не были нужны для спасения жизни.
Линии Бо-Рейля
Красные пятна на ногах от мороза
Аллергия на холод – это довольно редкое заболевание. Красные пятна на ногах от мороза являются одним из симптомов данной патологии. Признаки неприятного состояния чаще всего проявляются в сырую погоду, при пониженной температуре, при контакте с холодной водой.
Основная причина высыпаний – это неправильная работа клеток-мастоцитов, расположенных под поверхностью кожи. Они защищают ткани от травм, инфекций и болезней. При аллергии на холод мастоциты появляются из-за резких перепадов температуры. Подобное состояние чаще всего возникает при истощении иммунной системы, которая неправильно реагирует на любые внешние раздражители.
- Холодовой дерматит – на коже появляются красные сухие изменения с шелушением и жжением. Размер подобных высыпаний 2-5 см, с трещинами на поверхности. Чаще всего проявляется на незакрытых и чувствительных участках тела. Может сопровождаться конъюнктивитом и насморком.
- Холодовая крапивница – на коже формируются дефекты, которые быстро трансформируются в волдыри с жидким содержимым. Появляется сильный зуд и жжение. Подобные реакции на ногах чаще всего возникают у любительниц походить в холодную погоду в тонких колготках или легкой одежде. В особо тяжелых случаях возможно развитие отека Квинке.
Если подобные реакции часто дают о себе знать, то следует обратиться за медицинской помощью. Лечение состоит из укрепления иммунной системы.
Вторая причина: антрактоз
Пятнистость листьев или антрактоз является грибковым заболеванием, при котором на листьях смородины красные, бурые и зеленовато-жёлтые пятна появляются в начале лета и приводят к преждевременному усыханию и опадению. Кроме листьев, грибок поражает черенки, плодоножки и молодые зелёные побеги на красной смородине.
Уже в мае на листьях появляются небольшие бурые пятна. Появление пятнышек на листьях и коре кустарника служит сигналом к началу борьбы с болезнью.

Ведь через один-два месяца бурая пятнистость захватывает лист полностью. Чёрные точки превращаются в коричневые пятна, которые сливаются в сплошной покров. К этому времени большая часть листьев опадает, а молодые ветки перестают расти.
Быстрому развитию болезни способствует жаркая и влажная погода. Во время засухи смородиновый куст не подвергается этому заболеванию.
На опавших листьях грибок благополучно зимует, а весной споры продолжают заражать смородину. Весной на заболевших кустах много больных и вымерзших веток. Без лечения урожайность смородины упадёт до нуля.
Меры борьбы с грибковой инфекцией направлены на уничтожение грибка и дезинфекцию заражённых частей растения:
- обработка растения в течение всего сезона фунгицидами;
- обрывание листьев с пупырчатыми наростами, где хорошо видны тёмные пятна;
- уборка опавших листьев и санитарная обрезка кустарника;
- регулярная подкормка.

Красные пятна на ногах чешутся
Многие люди, подверженные различным высыпаниям, сталкиваются с такой проблемой, когда красные пятна на ногах чешутся. Данный симптом может указывать на такие патологические состояния:
- Экзема – покраснение состоит из мелких пузырьков с прозрачной жидкостью внутри.
- Псориаз – краснота выступает над здоровой кожей, сильно чешется и шелушится.
- Микоз – возникает из-за грибкового заражения, быстро распространяется, вызывает сильный зуд.
- Болезнь Боуэна – по своей симптоматике данная патология очень похожа на псориаз. Но без своевременно лечения может перерасти в плоскоклеточный рак.
- Красная волчанка – на ногах и других частях тела появляются красные участки, очень часто в форме бабочки.
Вышеперечисленные заболевания встречаются чаще всего. Каждый отдельный случай требует тщательной диагностики и лечения.
Решение проблемы с помощью народных средств

Если поражение смородины не достигло критического уровня, или если, к примеру, заражение произошло в тот период, когда применение химических средств невозможно (скажем, во время созревания ягод), можно попробовать воспользоваться старинными средствами для борьбы с недугами смородины.
Настой бархатцев. Применяется для борьбы против красно-галловой тли. Для приготовления настоя берут 500 г цветков измельченных бархатцев, добавляют ведро воды. Смесь кипятят, а затем плотно закрывают и оставляют для настаивания в темном месте на трое суток.
Затем к смеси добавляют мыло (можно использовать как натертое на терке хозяйственное мыло, так и жидкое, в том числе и антибактериальное), процеживают. Полученным настоем обрабатывают нижнюю поверхность листьев.
Настой ботвы томатов. Эффективен против тли. Для приготовления настоя берут 3 кг измельченной ботвы помидоров (можно использовать и сушеную ботву, уменьшив при этом ее количество до 1 кг), добавляют ведро воды и кипятят в течение получаса.
Затем снимают с плиты и дают настояться в течение 3-4 часов. После этого, настой процеживают, разводят водой исходя из соотношения 1:4, добавляют примерно 35 г мыла (чтобы средство дольше задерживалось на поверхности листьев).
Полученным средством обрабатывают кусты, повторяя обработку по мере необходимости с интервалом в 5-7 дней (исключая период цветения смородины).
Отвар табачной пыли. Это средство также применяют для борьбы с различными вредителями. Для его приготовления берут примерно полстакана табачной пыл и 1 л воды. Раствор кипятят в течение получаса, постоянно доводя объем жидкости до первоначального уровня. Затем снимают с огня и оставляют в темноте для настаивания на 1 день.
В готовый отвар добавляют мыло, и средство готово к использованию.
Хозяйственное мыло. Его можно использовать и в качестве вполне самостоятельного средства в борьбе с тлей и другими паразитами. Для его применения 300 г натертого на терке 72%-ого хозяйственного мыла разводят в 2 л теплой воды.
После растворения, объем жидкости увеличивают до 10 л, добавляя воды. Для усиления эффекта в раствор можно добавить золу, табачную пыль соду, растительное масло.
Горчичный порошок. Работает против тли и других вредителей. Средство можно приготовить разными способами:
- В ведре воды перемешивают 100 г горчичного порошка и столько же соли (можно йодированной). Применяют полученное средство единоразово.
- К 10 л теплой воды добавляют 20 г горчичного порошка и 1 ст. л. 70% уксуса (если взять 9% уксус, тогда пропорция изменится до 75 г горчицы и 75 г уксуса). Полученным средством можно обрабатывать посадки с периодичностью 1 раз в 7 дней.
Настой острого перца. Работает как против паразитов, так и против грибковых заболеваний смородины. Готовят следующим образом: 25 г молотого острого перца заливают полулитром кипятка и оставляют для настаивания на 4 часа. К полученному настою добавляют мыло и обрабатывают посадки.
Для приготовления настоя можно использовать и свежий горький перец. Для этого к целой банке стручков перца (объемом 0,5 л) добавляют воду и доводят до кипения, а затем настаивают в течение 2-3 суток. Обработку проводят предварительно, разбавив настой водой (на стакан раствора ведро воды) и добавив мыло.
Профилактика заболеваний кожи при ВЗК
Чаще всего проблемы с кожей развиваются в период обострения язвенного колита или болезни Крона. Чтобы предупредить их развитие, рекомендуется:
- Обращение к проктологу в период обострения ВЗК. Это необходимо, чтобы назначить препараты для купирования и предупреждения осложнений, в том числе с кожей;
- Прием кортикостероидов для уменьшения воспаления (только по назначению);
- Сбалансированная диета с достаточным содержанием БЖУ, витаминов и микроэлементов;
- Поддержание пораженной кожи в чистоте для снижения риска вторичного бактериального заражения;
- Покрытие пораженного участка стерильными бинтами или дышащими стерильными повязками;
- Прием безрецептурных обезболивающих средств.
В целом, при соблюдении рекомендаций проктолога по поводу основного заболевания (диета+медикаменты+здоровый образ жизни) поражения кожи можно предупредить и быстро вылечить.