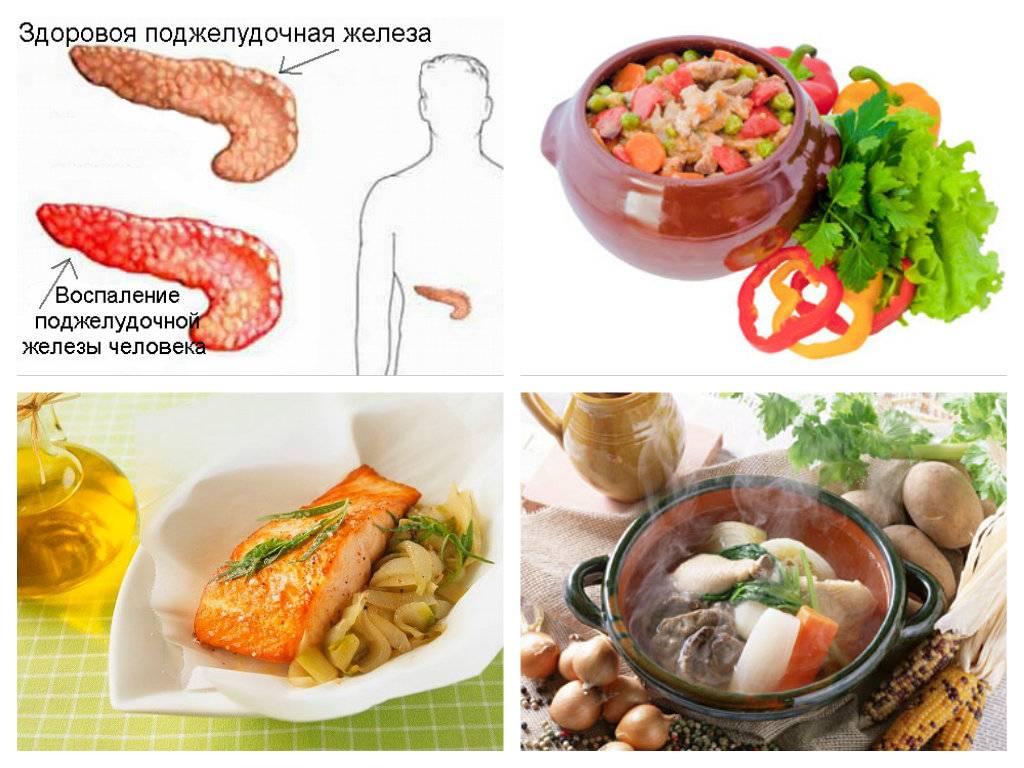
Шиповник при панкреатите
Отвар из сухих плодов шиповника рекомендуют почти все диеты при любых заболеваниях. Среди биологически активных веществ, содержащихся в этих ягодах, выделяют витамины А, С и Е, а также растительные полифенольные соединения (флавоноиды). Но номером один считают аскорбиновую кислоту – витамин С, которого в 100 г свежих плодов в среднем 450-470 мг. Так что шиповник при панкреатите (в день примерно 400-500 мл отвара или водного настоя) служит хорошим и доступным витаминным подспорьем.
Организму витамин С нужен для синтеза белков и липидов, для образования коллагена и регенерации тканей, выработки пептидных гормонов и нейромедиатора норадреналина, для метаболизма тирозина и т.д. Он действует как антиоксидант, уменьшая окислительную деградацию фосфолипидов и повреждение клеточных белков свободными радикалами.
Но если у пациентов в анамнезе есть тромбофлебит, то с шиповником следует быть осторожнее: в нем имеется витамин К, повышающий свертываемость крови.
Кроме того, шиповник увеличивает выработку мочи и слабит.
[], [], [], [], [], []
Кабачки при хроническом панкреатите
Можно ли есть кабачки, когда панкреатит протекает в хронической форме? Когда стоит диагноз хроническая форма заболевания, к сожалению больной должен все время следовать диете при панкреатите, исключить разные привычные к употреблению продукты.
- Сладости.
- Спиртное.
- Газированные напитки.
- Фастфуд.
- Жареные, острые блюда.
 вредные продукты
вредные продукты
При хроническом воспалении поджелудочного органа понижается экзокринность клеток, потому дополнительное их стимулирование спровоцирует усиление патологии. Помимо повышенной нагрузки больной столкнется с нарушением пищеварения, проявляемые диареей и метеоризмом. Потому, чтобы этого не произошло, кабачок разрешен только при стойкой ремиссии и в том случае, если больной будет придерживаться ряда правил.
- Овощ кушать только измельченный.
- Не есть его в сыром виде.
- Блюда не приправлять специями, приправами.
- Минимально добавлять соль в готовое блюдо.
- Тепловая обработка допустима, если продукт будет тушиться, отвариваться, готовиться на пару, запекаться.
- Когда готовится овощ, предварительно с него удаляется кожица.
Нельзя употреблять продукт, включая в рагу. Икра, которая сделана по классической схеме, даже в случае развития легкого течения панкреатита под строгим запретом.
 кабачковая икра
кабачковая икра
Есть много рецептов, в которых используется этот продукт, однако при панкреатите стоит смотреть на все компоненты, рекомендуемые к использованию этого или другого блюда. Если нарушается функциональность железы, то вводить в меню продукт в жареном виде нельзя. Отдельные рецепты салатов готовятся с использованием сырого овоща, что является недопустимым для пациентов с панкреатитом.
Что можно и чего нельзя?
Не все напитки при гастрите с повышенной кислотностью можно употреблять. Среди разрешённых – ягодные или фруктовые соки, слабозаваренный кофе с молоком либо какао, чай со сливками либо молоком, а также отвар из плодов шиповника (он помогает стабилизировать уровень кислотности).
Кофе
При повышенном уровне кислотности употреблять кофе категорически запрещено. Лишь в отдельных случаях разрешается после еды выпить слабозаваренный кофе, который нужно развести молоком. Выпить можно лишь небольшую чашечку.
[]
Молоко
Молоко, а в особенности домашнее, при гастритах рекомендуется пить разбавленным (хорошим вариантом будет добавление в чай). При данном заболевании очень полезно пить козье молоко – среди молочной продукции оно считается наиболее полезным. С его помощью можно нейтрализовать повысившийся уровень соляной кислоты и заживить появившееся на слизистой раздражение. Также оно помогает устранить один из симптомов гастрита – метеоризм.
Рекомендуется пройти курс терапии козьим молоком, продолжительность которого составляет 21 день. В этом случае требуется пить натощак по утрам и вечерам 1 стакана сырого продукта. Пить следует не спеша, небольшими глоточками. В течение дня следует также выпить ещё 2 стакана напитка.
Зелёный чай
Зелёный чай рекомендуют пить при наличии подобного патологического состояния, так как он помогает заживлять возникающие на слизистой повреждения, снимает воспалительные процессы. Но для того, чтобы получить эти целебные свойства, напиток нужно приготовить правильным способом. В случае повышения уровня кислотности следует готовить чай по такому рецепту: взять 3 ложки чая и залить их кипяченой, слегка остывшей, водой, после чего настаивать напиток в течение 30 мин. Готовый чай требуется примерно 1 час держать на паровой бане. Пить его нужно маленькими порциями (по 10-20 мл) не более 5 раз/сутки.
Кисель
Рецепт приготовления ягодного киселя. Нужно взять по 1,5 стакана воды и смородины, а также по 1 ложке крахмала и сахара. Смородину требуется промыть, а после этого выжать из неё сок. Мякоть, оставшуюся после этой процедуры, отваривают и процеживают. Крахмал необходимо развести в воде (холодной). Далее все эти смеси перемешать и варить на малом огне.
Смородину можно заменить другими ягодами (черникой, клубникой, клюквой либо вишней) или фруктами (яблоками). По такому же принципу готовится также кисель из кураги.
Кисель из моркови – почистить и натереть 2-3 овоща, после чего поварить их в кипящей воде (примерно 0,5 стакана). Далее налить в отвар подогретое молоко, а когда смесь закипит, добавить в неё 0,5 ложки крахмала.
Компот
Компот на основе сухофруктов – промыть ингредиенты и засыпать их в кипяток. Нужно варить их примерно 20-25 мин, а затем остудить и пить.
Сливово-яблочный компот – помыть ингредиенты и порезать в форме долек. Далее варить в кипящей воде максимум 5 мин (для 5 слив и 1 большого яблока будет достаточно 4 стакана воды).
[]
Медовая вода
При увеличении уровня желудочной кислотности необходимо принимать мёд, разбавленный в тёплой воде (1 стакана) трижды в сутки (в дозировке 30 г перед завтраком и ужином и 40 г перед обедом). Пить напиток нужно за 1-2 часа перед приёмом пищи.

Травяные чаи
При возникновении проблемы с повышением кислотности полезно пить травяные чаи на основе мяты, подорожника, зверобоя, а помимо этого азиатского тысячелистника, топяной сушеницы и тмина.
Правильно приготовленный травяной сбор помогает убрать воспалительный процесс и поспособствовать оздоровлению организма. Такие сборы должны обладать обезболивающими, заживляющими и обволакивающими свойствами.
Эффективное воздействие оказывают такие напитки, как отвар из аниса или иван-чай. Они стабилизируют состояние желудка, предотвращают развитие осложнений (язвы, эрозии), а также диспепсию.
Напиток из аниса нормализует функцию системы пищеварения, убирает спазмы в кишечнике и желудке, таким образом устраняя перманентные болевые ощущения. Самым полезным свойством анисового чая при гастрите является то, что он борется с хеликобактер пилори, тем самым ускоряя процесс выздоровления.
Чтобы приготовить чай из аниса, требуется 10 г листьев этой травы – их заливают кипятком (0,5 л) и оставляют настаиваться в термосе. Готовый чай пьют в течение дня по 0,5 стакана (не больше 4 раза/сутки).
Иван-чай при такой проблеме способствует ускорению процессов регенерации, убирает боль и предотвращает ощущение тошноты.
Диета 1 при дуодените
Диета 1 назначается для снижения раздражающего действия на ЖКТ, уменьшения воспаления слизистой, нормализации моторики кишечника и пищеварения, ускорения процесса заживления язв и эрозий.
Особенностью диеты является снижение калорийности за счет уменьшения углеводов, ограничение раздражающих слизистую блюд (острые, кислые, пряные и т.п.) и соли.
Согласно лечебному столу №1 все блюда подаются отварными либо приготовленными на пару, в редких случаях допускается запекание, но без корочки.
Готовое блюдо в основном перетирается через сито либо блендером, мягкое мясо и рыбу можно подавать целым куском в отваренном виде.
На ночь рекомендуется выпивать стакан молока.
[], []
Продукты и блюда, рекомендованные для употребления при ХП
При выявлении у человека панкреатита в хронической форме в пищу рекомендуется включить:
- некоторые виды мучных изделий;
- первые блюда, приготовленные по особым рецептам, которые разработаны с учетом требований диеты;
- блюда из мяса, приготовленные по диетическим рецептам;
- блюда из рыбы, приготовленные с использованием нежирных сортов;
- молочные блюда, приготовленные с учетом диетических требований;
- крупы;
- овощные блюда;
- фрукты.
В случае обострения хронической формы панкреатита диета ужесточается, и в первые несколько суток при обостренном состоянии проводится лечебное голодание, которое позволяет разгрузить ЖКТ и дает возможность железе частично восстановиться. В случае ослабления функции переваривания белков их количество в пище снижают.

При хроническом панкреатите из мучных изделий разрешается употребление в пищу черствого белого хлеба, сухарей из белого хлеба и несладкого сухого печенья. Употребление больным хроническим панкреатитом в пищу любой сдобы категорически запрещено.
Чай разрешается употреблять не крепкий, разведенный молоком, в качестве питья рекомендуется употреблять отвар плодов шиповника.
ul
Диета после острого панкреатита
Диета после острого панкреатита – чаще всего это диета № 5, которую врач назначает еще в стационаре или при выписке больного. Продукты, содержащиеся в этой диете богаты на белки, необходимые для ослабленного организма. Подобное питание позволят больному человеку быстрей привести организм в норму, войти в привычный для себя ритм жизни.
Блюда должны быть приготовлены на пару или варенные. С помощью современных технологий, больные могут упростить себе жизнь. Такие кухонные приборы, как мультиварка, пароварка, кухонный комбайн помогают сократить время на готовку и сделать блюдо вкусным и полезным. Главное, попробовав такое блюдо, больной человек забудет о своих проблемах и заболеваниях и будет наслаждаться приготовленной едой.
В период заболевания приходится кардинально менять свой образ жизни. От больного требуются огромное терпение и сила воли, чтобы придерживаться всех тех ограничений, что налаживают полноценную работу организма. Главное не отчаиваться, так как диета позволяет вести здоровый образ жизни, снижает риск возникновения новых заболеваний таких как:
- Сахарный диабет.
- Желчнокаменная болезнь.
- Цирроз печени.
- Гепатиты.
- Холецистит.
- ВСД.
- Нарушения гормонального фона.
- Тромбоэмболия.
- Инфаркт, инсульт.
- Язвенная болезнь.
Не забывайте, что панкреатит – это не смертельный приговор. Вы все также можете питаться вкусной пищей, вести активный образ жизни. Ходить в тренажерный зал, посещать плавательный бассейн, проводить пешие прогулки. То есть вести себя как активный, здоровый человек.
[]
Диетические кабачки тушёные в молоке
Это блюдо можно употреблять при хроническом панкреатите тем людям, у которых нет непереносимости молока.
Жирность молока должна быть низкой (1-1,5%) или его следует разбавлять питьевой водой.
Ингредиенты
- Кабачки – 1 шт. среднего размера;
- Молоко 1-1,5% — 0,5-1 стакан;
- Соль – на кончике ножа;
- Манная крупа – 1-2 ст. л.;
- Укроп – 1 ст. л мелко рубленных листьев.
Приготовление диетических кабачков
- Кабачки чистим и режем брусками.
- В кастрюле доводим молоко до закипания.
- Закладываем в него кабачки и тушим до готовности – примерно 10-15 минут в зависимости от сорта кабачков.
- В конце приготовления солим и добавляем порубленный укроп.
- Молоко должно покрывать кабачки всего лишь чуть-чуть. Если его оказалось много, можно добавить манной крупы – 1-2 ст.л. для загустения.
В завершении рассказа придётся разочаровать любителей кабачковой икры. Хотя кабачки в этом рецепте измельчены и протушены, при остром панкреатите пикантная овощная закуска запрещена, поскольку содержит томаты, уксус и перец, которые раздражают поджелудочную железу.
Вы сможете порадовать себя икоркой только по выздоровлении или на этапе ремиссии хронического заболевания. Берегите себя! Будьте сознательными в отношении к «королеве пищеварения», и пусть ремиссия длится долго и стабильно!
В каких случаях нужно звонить в скорую
В тяжелых случаях заболевания решающее значение имеет то, насколько быстро будет оказана первая медицинская помощь и проведено хирургическое лечение. В отделении реанимации и интенсивной терапии клиники «Медицина 24/7» для этого есть все условия. Главное — это своевременно позвонить.
Звонить нужно безусловно и незамедлительно при наличии таких симптомов, как:
- нестерпимая боль,
- болевой шок, потеря сознания,
- повышение температуры выше 38 градусов,
- тошнота, сопровождаемая рвотой, не дающая облегчения,
- спутанное сознание,
- сильная жажда,
- озноб,
- вздутие и напряжение живота,
- учащение дыхания, пульса, особенно на фоне пониженного артериального давления.
До приезда бригады скорой помощи нужно расположить больного полулежа, приложить к животу охлаждающий компресс, обеспечить доступ свежего воздуха в помещение.
Ни в коем случае нельзя прикладывать согревающие компрессы, а также использовать обезболивающие, потиворвотные или иные препараты.
Острый панкреатит — это крайне серьезное состояние, которое может привести к летальному исходу. Любое самолечение в этом случае опасно и недопустимо.
Можно ли кабачки при панкреатите

Полезные свойства кабачков включают:
Низкую калорийность овоща;
Богатый минеральными соединениями состав;
Высокое содержание витамина С.
Кабачки при панкреатите можно или нет? По истечении уже двух недель, с момента острого приступа, рацион больных панкреатитом начинает расширяться. По завершении голодания в нем появляется столь ценный для организма овощ, как кабачок.
Диетологи для минимизации риска рекомендуют кабачки тщательно тушить или запекать посредством духовки. После необходимо протереть овощ через терку или сито до однородного состояния. Вводят кабачок начиная с 1 столовой ложки. Если организм положительно отреагирует, в течение 7 дней суточную порцию можно увеличить до 100 грамм.
На поджелудочную железу кабачок влияет благоприятным образом, и вот почему:
- В кабачках отсутствуют эфирные масла, наличие которых бы раздражало воспаленную поджелудочную железу в процессе переваривания.
- Кабачки относятся к легкоусвояемым продуктам, потребление которых не нагружает поджелудочную железу.
- В составе кабачков не обнаружена грубая клетчатка, которая, в свою очередь, бы затрудняла пищеварение.
Благодаря этому кабачки считаются безопасными для пациентов с диагнозом панкреатит.
Диета на неделю при панкреатите
Может быть не только полезной, но и очень вкусной. Белый вчерашний хлеб и галетное печенье «Мария» и «Зоологическое» разрешены. Паровой омлет, нежирное молоко, кефир, сметану – эти продукты можно употреблять. Можно есть сладкие фрукты, сухофрукты и изюм.
Что нужно исключить из питания, чтобы избежать повторения приступов панкреатита? Крепкие бульоны, жареное, копченое, сдобу и шоколад.
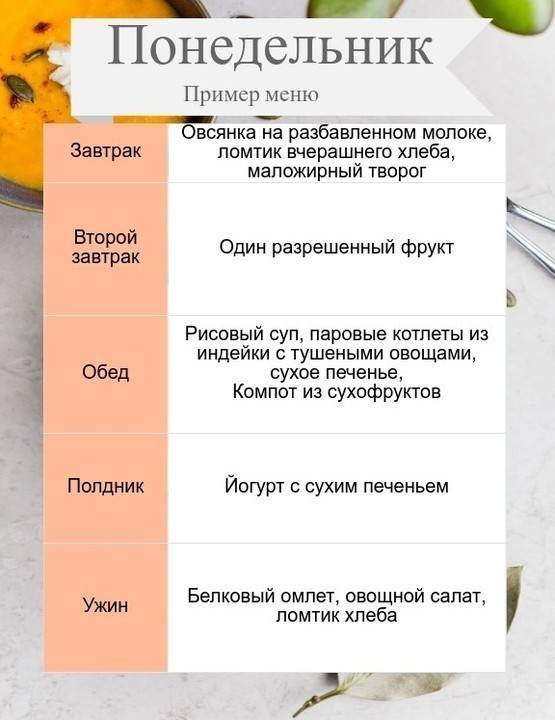
Итак, недельное меню при панкреатите примерно такое.
Понедельник
- Завтрак: галеты с сыром.
- Второй завтрак: омлет на пару, хлеб с чаем.
- Обед: гречневая каша, отварной кабачок, творог.
- Полдник: тертое яблоко.
- Ужин: овсянка, свекольный салат, запеченное яблоко.

Вторник
- Завтрак: творог.
- Второй завтрак: салат из морковки и зеленого горошка.
- Обед: говядина с хлебом.
- Ужин: суп из овощей, морковное пюре, яблочное пюре, йогурт.
Среда
- Завтрак: йогурт, яблоко.
- Второй завтрак: запеченное яблоко, изюм.
- Обед: рыба, гречка, хлеб.
- Ужин: суп из овощей, хлеб, курага.
Четверг
- Завтрак: творог.
- Второй завтрак: вареное мясо, овощное пюре, кефир.
- Обед: паровой омлет, отвар шиповника, хлеб.
- Ужин: рисово-творожный пудинг, йогурт.
Пятница
- Завтрак: минеральная вода без газа, сухари.
- Второй завтрак: котлеты на пару, свекольный салат.
- Обед: тушеное мясо, морковно-тыквенное пюре.
- Ужин: отварной рис, йогурт.
Суббота
- Завтрак: паровой омлет.
- Второй завтрак: отварное мясо, некрепкий чай.
- Обед: рис на пару, запеченные яблоки, отвар шиповника.
- Ужин: рисовый пудинг, йогурт.
Воскресенье
- Завтрак: творог.
- Второй завтрак: чечевичный суп (в период стойкой ремиссии).
- Обед: курица на пару, пюре из яблок.
- Ужин: отварная свекла, отварной картофель, паровое мясо, чай.
[], [], []
Кабачки при панкреатите: рецепты диетических блюд
Кабачки это овощ семейства тыквенных, который считается диетическим продуктом. В состав овоща входит большое количество минеральных соединений, витаминов многих групп, пищевые волокна, а также моно и дисахариды.
В кабачках также есть большой запас витамина С, способствующего активной работе иммунной системы.
Принято считать, что кабачки положительно влияют на человеческий организм при болезнях сердечно-сосудистой системы и сахарном диабете. Но нужно ли употреблять кабачки при панкреатите, и в каких количествах?
Употребление овощей в острый период заболевания
Наличие острого панкреатита исключает потребление многих продуктов питания. При этом, кабачки не являются исключением, несмотря на то, что в их составе нет грубой клетчатки, затрудняющей процессы пищеварения. В них нет даже эфирных масел, которые раздражают поджелудочную железу.
Кабачки больной может есть только после прекращения болевых приступов и с одобрения врача, то есть через 2 или 3 недели.
Количество продукта в рационе нужно увеличивать постепенно, начиная с 1 столовой ложки, доводя до 100 грамм в сутки.
Употребление кабачков в хронической форме панкреатита
При панкреатите в хронической форме можно употреблять кабачки, но не больше 250 г в сутки. Отмечается, что в сыром виде кабачки лучше не есть, даже если некоторые диетические блюда подразумевают их добавление.
Лучше всего использовать кабачки в запеченном либо отварном виде. Нужно свести к минимуму соль и другие приправы, поскольку они оказывают раздражающее воздействие на поджелудочную железу. Если в блюда из кабачков добавлять обычное количество соли, то вероятнее всего возникнет болевой синдром.
Помимо этого, перед тем, как употреблять кабачки в пищу, нужно их измельчить ножом или с помощью терки, предварительно убрав кожуру.
Кабачковая икра
Кабачки, как было сказано выше, диетический продукт, разрешенный при панкреатите. Однако, возникает вопрос: можно ли больным есть кабачковую икру? Однозначно, нет!
При панкреатите кабачковая икра запрещена. При приготовлении икры в нее добавляют черный и красный перец, чеснок, и другие продукты, негативно влияющие на работу поджелудочной железы.
Кабачковая икра, которую делают производственным способом и реализуют в магазинах, имеет в своем составе массу составляющих, которые нежелательно употреблять больным с панкреатитом. В любом случае, пациентам с проблемами поджелудочной железы всегда приходится тщательно выбирать продукты при панкреатите.
Рецепты
За долгие годы человечество придумало огромное количество самых разных блюд из кабачков. Но, к сожалению, далеко не все из них можно употреблять людям с панкреатитом. Достаточно часто сделать правильный выбор трудно. Ниже предлагается несколько рецептов диетических блюд, которые разрешены врачами при панкреатите.
Паровые кабачковые котлеты
Чтобы приготовить котлеты на пару, нужно:
- средний кабачок, который, который натирается на терке,
- соединить все со столовой ложкой муки,
- яичным белком и солью,
- смесь перемешивается до состояния однородной массы.
После этого, нужно довести до кипения воду, поставить дуршлаг на кастрюлю, уложив на него котлеты из смеси. Котлеты на пару готовятся не более 15 минут при накрытой крышке.
Кабачковый суп
Это блюдо является не только легким и диетическим, но и простым в приготовлении. Нужно нарезать картошку кубиками и поставить варить. За это время луковицу обжарить на сковороде несколько минут, после чего добавить морковь и кабачок, натертые на терке, все, как и должно быть, если это супы при панкреатите.
Овощи нельзя обжаривать до хрустящего состояния. Они должны пустить сок и начать источать аромат. После того, как картошка сварилась, к ней следует добавить обжаренные овощи и варить суп в течение 15 минут. Если есть желание, можно измельчить суп при помощи блендера, в таком случае нарезать овощи не понадобится.
diabethelp.org
ul
Локализация боли при панкреатите
Какие боли при панкреатите обычно тревожат пациентов? На данный вопрос нет конкретного ответа, так как боли при воспалении поджелудочной железы могут быть разными: колющие, режущие, ноющие, с локализацией в конкретной точке (например, под правым ребром), или по всей брюшной полости, а иногда даже отдающие в пах или спину.
Тип боли зависит от того, какая часть поджелудочной воспалена: головка, тело или хвост. Если воспалена головка панкреаса – болит в правом боку непосредственно под ребром; если тело железы — боль ощутима в так называемой области «под ложечкой»; если хвост — ноет вся левая боковая часть брюшины, но самые яркие болевые ощущения отмечают под левым ребром.
Локализация боли при панкреатите очень размыта, зачастую пациенты не могут точно определить, где именно болит, говорят «болит все»,- в таком случае имеет место разговор о полном воспалении поджелудочной железы: как тела и головки, так и хвоста. В таком случае боль может отдавать в копчик, спину (как бы опоясывая больного), ногу, подвздошные и паховые области. Нередко женщины жалуются на странную боль в промежности, при которой буквально больно ходить.
Нередки и боли в спине при панкреатите, так как больная поджелудочная иррадиирует во все органы брюшины. Именно поэтому и кажется, что болит спина. По такому же принципу спина болит и при воспалении почек.
Головная боль при панкреатите — нередкое явление, возникающее на фоне общей слабости и истощения организма. При этом, воспаление поджелудочной железы, как правило, не сопровождается повышением температуры тела, но практически всегда проявляется в виде некой желтушности лица и кожных покровов. Стоит отметить, что достаточно часто (особенно если болезнь уже в хронической стадии) острая боль при панкреатите отсутствует и болезнь протекает в скрытой форме (нет острых болевых ощущений или приступа панкреатита).
При таком панкреатите, именуемым «каменным» (из-за камнеобразования в структуре поджелудочной), запредельно воспаляется головка железы, повышается уровень амилазы в крови и в моче. В таком случае, на фоне острой поджелудочной недостаточности, пациенты жалуются на долговременные поносы и постоянное вздутие живота. Опасен этот вид панкреатита тем, что кроме вышеописанных симптомов, которые часто невозможно определить без медицинского вмешательства (например, уровень амилазы в крови и в моче, уровень сахара в крови), появляется благоприятная среда для развития сахарного диабета как 1-го, так и 2-го типа (скрытый сахарный диабет, не инсулинозависимый).
Какая диета при панкреатите и холецистите?
Поджелудочная железа и желчный пузырь – это органы, которые обеспечивают основные процессы пищеварения в организме. По этой причине рассчитывать на успех лечебных процедур без внесения изменений в питании невозможно. Помимо этого, воспалительный процесс из одного органа может перейти на другие, негативно влияя на работу пищеварительной системы в целом.
Обычно комплекс терапевтических мероприятий состоит из соблюдения режима, диетического стола №5, а при сопутствующих патологиях желудочно-кишечного тракта – диеты №5а.
В чем суть диеты №5?
- В первую очередь, это регулярное питание, состоящее из трех полноценных приемов пищи и двух-трех перекусов. Голодание и переедание исключается.
- Во-вторых, есть следует небольшими порциями, достаточными, чтобы не чувствовать голод, но и не слишком калорийными.
- В-третьих, необходимо следить за температурой употребляемой еды. Нельзя есть слишком холодную и горячую пищу. Идеально продукты должны иметь температуру около 40-45 °C.
- Продукты не должны быть грубыми и создавать дополнительную нагрузку на пищеварительную систему. Следует избегать употребления волокнистой пищи, содержащей большое количество клетчатки. При приготовлении блюд продукты лучше всего перетирать и измельчать, чтобы облегчить работу ЖКТ.
- Пищу рекомендуется готовить в пароварке, варить или запекать, но, ни в коем случае не жарить.
- Употребление куриных яиц необходимо свести до 2-х-3-х в неделю, причем предпочтительнее кушать только белок.
- Ограничить употребление кофе и крепкого чая, исключить прием алкоголя.
- При составлении меню необходимо учитывать дневной баланс БЖУ: количество белковой пищи следует увеличить, а жиров и быстрых углеводов – уменьшить.
В острой стадии холецистита и панкреатита первые 2-3 суток советуют отказаться от еды вообще, и пить лишь чистую негазированную воду или настой шиповника (до 1 л/сут.).
Следующих 2-3 дня разрешают несладкое теплое питье: чай с подсушенным хлебом, протертый суп или молочную кашу (разведенную водой), омлет из яичного белка, приготовленный в пароварке.
Через неделю питание можно дополнить обезжиренным и некислым творогом, овощными супами или гарнирами (из морковки, картошки, свеклы и прочих овощей, кроме капусты).
Приблизительно на 8-9 сутки разрешается добавить в рацион рыбу или белое мясо, которое было приготовлено в пароварке, а также паровые тефтели и котлетки.
Щадящая диета при панкреатите и холецистите должна соблюдаться пациентом на протяжении 6-12 месяцев, до достижения стойкого периода ремиссии и стабильных результатов исследований.
Свекла при остром панкреатите
Свекла содержит в своем составе множество активных компонентов, которые снимают воспаление. Особенно полезно пюре из свежей свеклы для снятия воспалительного процесса. Ожидаемый эффект достигается благодаря высокому содержанию полисахаридов, органических кислот, витаминов.
Полисахариды представляют собой сложные углеводы, которые легко расщепляются под действием желудочного сока с выделением питательных веществ и энергии. При исследовании выявлена многообразная биологическая активность, в частности, антибиотическая, противовирусная, противовоспалительная, противоопухолевая, антидотная.
Органические кислоты обладают кислотными свойствами, в виде солей или в свободном виде содержатся в составе клеточного сока. Увеличивают выделение слюны, поджелудочного и желудочного сока, обеспечивают необходимый уровень кислотности. В результате усиливается перистальтика кишечника, устраняются застойные явления, угнетаются процессы гниения в кишечнике.
Витамины представляют собой биологически активные компоненты, разнообразного химического строения, которые участвуют в обменных процессах, образовании ферментов. Повышают количество вырабатываемого панкреатина, влияют не только на функции желудка и поджелудочной железы, но и повышают выносливость организма в целом. Повышают прочность капилляров, улучшают клеточное строение, что положительно сказывается на работе всех органов и систем.
Также в состав свеклы входят химические элементы, которые нормализуют обменные процессы в организме, активируют ферменты, принимают участие в гормональном обмене, участвуют в процессе тканевого дыхания.
[], [], []
Какие витамины можно пить при панкреатите?
В первую очередь, следует понимать, насколько разрушительным для секреторных и эпителиальных клеток поджелудочной железы является ее воспаление, затрагивающее и паренхиму (в которой ацинарная ткань островков Лангерганса замещается фиброзной), и выводные протоки, и питающие орган кровеносные сосуды. И насколько ограничивается поступление в организм питательных веществ, когда пациентам необходимо достаточно долго соблюдать все предписания диеты при панкреатите.
Также следует иметь в виду, что витамины при обострении панкреатита временно не принимают, поскольку в такие периоды все меры направлены на снижение нагрузки на поджелудочную железу и максимальное сохранение ее секреторных возможностей.
Основные витамины при хроническом панкреатите: А, В1, В2, В3 (РР), В6, В7, В12, С, Е, а также витамин К. Как правило, рекомендуются такие же витамины при панкреатите в пожилом возрасте.
Можно больше узнать: о том, какие продукты питания при заболеваниях поджелудочной железы рекомендуются диетологами, а также какие фрукты при панкреатите лучше употреблять (а какие не стоит включать в рацион).
Витамин A при панкреатите
Ретинол – витамин A – относится к антиоксидантам, то есть его прием (3300 МЕ в сутки) помогает повысить функцию иммунной системы, стимулируя производство лейкоцитов и интерферона, ускорить регенерацию поврежденных клеток, а также улучшить работу желудочно-кишечного тракта. Кроме шпината, моркови брокколи, витамин А содержится в красном мясе и мясе домашней птицы.
Врачи предупреждают, что превышение доз любых витаминов недопустимо, а перебор ретинола может вызвать тошноту, неустойчивость артериального давления и головную боль, повышение температуры тела с гипергидрозом, а также проблемы со свертываемостью крови.
Витамины группы В при панкреатите
Витамины данной группы необходимы для обеспечения ферментной функции поджелудочной железы.
Тиамин (витамин В1) нужен для нормального обмена веществ, поскольку является активным биохимическим катализатором. Его суточная доза для взрослых не должны быть выше 2,2 мг, иначе возможны нарушения сна, головные боли и тахикардия.
Ниацин (витамин В3, РР или никотиновая кислота) оказывает сосудорасширяющее действие и может активизировать кровообращение в капиллярах поджелудочной железы, что улучшает трофику ее тканей и репарацию секреторных и эпителиальных клеток. Допустимая суточная доза – 25 мг.
Необходимо принимать при воспалении поджелудочной: пиридоксин (витамин В6) – по 1,5-2,5 мг в сутки – для повышения эластичности сосудистых стенок и нормальной работы ЖКТ; биотин (витамин В7 или Н) – для поддержания липидного обмена и метаболизма углеводов и аминокислот (достаточно 45-50 мкг этого витамина в сутки); цианокобаламин (витамин В12) – для нормального уровня эритроцитов в крови и ее гемостаза (норма для взрослого – 2,5 мкг).
[], [], [], [], [], [], [], [], [], [], [], [], [], []
Витамин С при панкреатите
У аскорбиновой кислоты (витамин C) мощные антиоксидантные свойства, которые могут помочь защитить поджелудочную железу от повреждения свободными радикалами. Кроме того, этот витамин – усилитель иммунной системы, способный повысить устойчивость к вирусной и бактериальной инфекциям и предотвратить наносимый ими вред.
В день нужно 100 МЕ витамина С, а вот потребление больше 200 МЕ может вызвать расстройство желудка, метеоризм и диарею.
Витамин E при панкреатите
Токоферол – витамин E – также является антиоксидантом, который может улучшить кровообращение в органе и тем самым помочь восстановлению поврежденных клеток поджелудочной железы. Оптимальное суточное количество этого витамина – 30 МЕ; к тому же его высоким содержанием отличаются яйца, подсолнечное масло, цельнозерновой хлеб, лесные орехи и арахис. Но особенно налегать на токоферол врачи не советуют во избежание обострения симптомов панкреатита.
Витамина К при панкреатите
Как известно, с хроническим панкреатитом связана очень высокая вероятность развития злокачественной опухоли поджелудочной железы. Так вот, как показали исследования,
филлохинон (витамин К) способен подавлять пролиферацию (рост) атипичных клеток раковой опухоли, тормозить их дифференцирование и даже вызывать апоптоз.
Оптимальное суточное потребление этого витамина (при отсутствии у пациентов склонности к образованию тромбов) составляет 50-70 мкг.