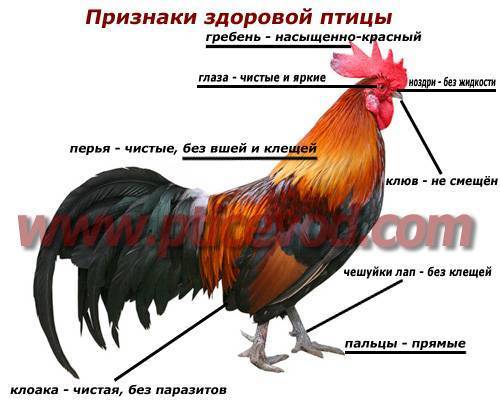
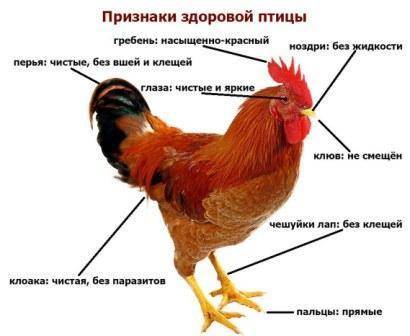
Основные простудные и инфекционные заболевания у кур несушек в зимний период
Существует несколько наиболее распространенных заболеваний, которым подвергаются курочки несушки зимой. Давайте более подробно поговорим о каждом из заболеваний.

Ларинготрахеит
Является довольно распространенным инфекционным заболеванием, способным быстро заразить все поголовье несушек. Обычно вспышки заболевания у кур несушек происходят с приходом холодного времени года. Повышенная влажность и пониженная температура в курятнике создают вирусу комфортные условия.

Передаваясь воздушно-капельным путем, вирус размножается в слизистой оболочке органов дыхания и клоаки курицы, вызывая раздражение, отечность и воспаление.
Симптомы ларинготрахеита:
- птицы становятся малоподвижными, сидят нахохлившись и закрыв глаза;
- дыхание несушки становится шумным, слышится сипение, хрипы;
- падает яйценоскость;
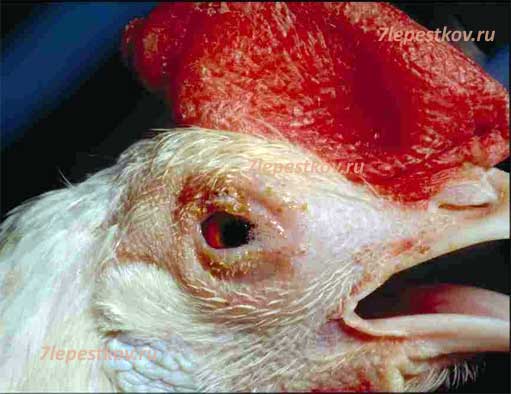
- воспаляются слизистые органов дыхания;
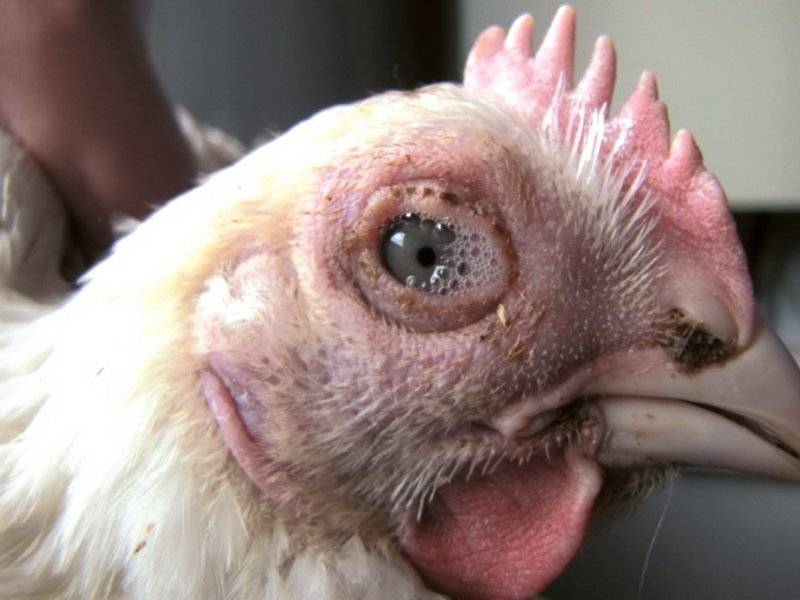
- область клюва и глаз приобретают синий оттенок;
- начинается конъюнктивит.
Инфекционный ларинготрахеит поддается лечению. Довольно успешно с ним справляется тромексин. В первый день применяется 2 г., а в последующие по 1 г. на литр воды. Препарат следует давать полного выздоровления заболевшей птицы, впоследствии проведя вакцинацию всего поголовья.

Бронхопневмония
Бронхопневмония у несушек может начаться как самостоятельное заболевание или быть последствием перенесенной простуды и является воспаление бронхов птицы.
Признаками бронхопневмонии у кур несушек является:
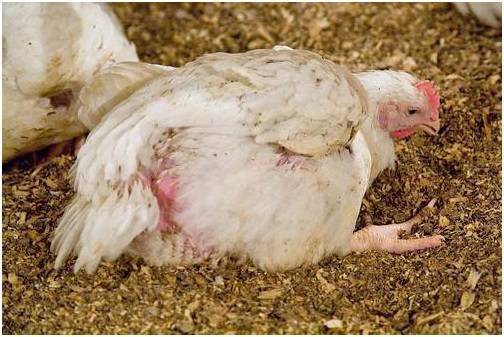
- апатичность и вялость птицы;
- тяжелое, шумное дыхание с сипением и хрипами;
- кашель;
- насморк с постоянно выделяющейся слизью, которая подсыхая, еще больше блокирует дыхание;
- возможное появление конъюнктивита;
- полный отказ от еды.
Часто болеющая бронхопневмонией птица проводит весь день лежа, не обращая внимания на происходящее вокруг. Такие куры подлежат полной изоляции от остального поголовья. Воспаление бронхов неприятное, но не самое тяжелое заболевание. Большинство птичников вполне эффективно и без потерь в поголовье побеждают болезнь.

Лечение заболевания бронхопневмония у несушек:
- Хорошо вычищают курятник и распыляют Ашписептол.
- Согласовав дозировку с ветеринаром, птице дают Норфлоксацин, Террамицин, или Пенициллин.
- Добавляют в корм витаминные и минеральные добавки, крапивный отвар.
- Хорошо помогает спиртовая настойка женьшеня, смесь мумия (1 грамм) с медом (20 грамм).
Основной профилактикой против заболевания является соблюдение в курятнике оптимальной влажности воздуха и комфортного температурного режима.
Опухолевые заболевания
Хорьки весьма уязвимы для опухолей, среди них встречаются и злокачественные.
Лимфома
 Как следует из названия, лимфома – это опухоль лимфоидной ткани. Она возникает и у молодых, и у старых хорьков. Болезнь может длительное время не проявлять себя, тем более, что для диагностики необходимо провести анализ крови и только после этого может быть поставлен точный диагноз.
Как следует из названия, лимфома – это опухоль лимфоидной ткани. Она возникает и у молодых, и у старых хорьков. Болезнь может длительное время не проявлять себя, тем более, что для диагностики необходимо провести анализ крови и только после этого может быть поставлен точный диагноз.
Это смертельное заболевание может достичь всех органов и принести необратимый вред. Болезнь очень коварная, не имеющая специфических симптомов. Прогноз в большинстве случаев неблагоприятный.
Точное происхождение болезни до сих пор не известно. Предполагается, что толчком к развитию служит генетическая предрасположенность и влияние среды обитания (длинный фотопериод, при искусственном освещении).
- Симптомы проявляются, когда болезнь уже прогрессирует. В частности, происходит гиперплазия лимфатических узлов, отмечают апатичное состояние, нарушение дыхания, истощение. Острая форма патологии возникает у молодых хорьков, при этом клинические признаки варьируют в зависимости от поражения органов.
- Лечение. Диагноз ставится на основании анализа крови или биопсии внутренних органов (лимфатических узлов и селезенки). К сожалению, эффективного лечения пока не существует. Проводят химиотерапию для замедления развития болезни. Это позволяет замедлить патологию на несколько месяцев. Лечение гормонами поможет продлить жизнь хорька.
Опухоли надпочечников (гиперадренокортицизм)
 Чаще всего развивается у старых животных. Находятся эти железы возле почек и выполняют ведущие функции в организме т.к. вырабатывают многочисленные гормоны (альдостерон, кортизол, тестостерон, прогестерон, адреналин и норадреналин).
Чаще всего развивается у старых животных. Находятся эти железы возле почек и выполняют ведущие функции в организме т.к. вырабатывают многочисленные гормоны (альдостерон, кортизол, тестостерон, прогестерон, адреналин и норадреналин).
- Симптомы. Потеря шерсти у хорька является одним из первых симптомов этой болезни, которая происходит от гормонального нарушения. Происходит облысение холки, хвоста. Кастрированные самки и самцы проявляют половую активность (сексуальная агрессивность, увеличенная петля). Животные быстро теряют вес, а у самцов атрофируются мышцы.
- Лечение. Хирургическое — удаляют надпочечники (адреналэктомия). Для поддержания организма применяют медикаментозное лечение препаратами мелатонина. Можно применить препараты гомеопатии и химиотерапию.
Инсулинома
Опухоль поджелудочной железы, которая поражает в основном хорьков старше 3 лет. Встречается как у самцов, так и у самок.
- Симптомы: потеря веса, апатия, нервозность, тремор, судороги и даже кома. Если гипогликемия глубокая и затяжная, то может вызвать необратимые повреждения головного мозга и привести к смерти.
- Лечение будет хирургическим или медикаментозным. Хирургическая операция заключается в удалении раковых узелков на поджелудочной железе, видимых невооруженным глазом. Результат, как правило, хороший, но, к сожалению, хирургическое вмешательство не гарантирует выздоровление на 100%. Оно останавливает или замедляет прогрессирование опухоли, но раковые клетки, которых не видно невооруженным глазом, неизбежно будут оставлены на месте и в конечном итоге вызовут проблемы. Тем не менее операция применяется как вариант, который продлевает жизнь животному. Медикаментозный способ включает введение лекарственных средств для того, чтобы повысить уровень сахара в крови.
Холецистит: лечение острой и хронической формы
Терапия заболевания имеет 4 основных направления:
- Устранение или ослабление симптомов;
- Воздействие на причину заболевания;
- Восстановительная терапия органа;
- Коррекция образа жизни для профилактики рецидивов.
В этих целях применяют медикаментозное лечение, физиотерапию, диетическое питание, хирургические методы лечения.
Важно! При острой форме заболевания в первые дни назначают щадящее голодание с внутривенным питанием организма. Это позволяет разгрузить гепатобилиарную систему
Медикаментозная терапия включает следующие классы препаратов:
- антибиотики;
- спазмолитики;
- обезболивающие средства;
- НПВС для ликвидации воспалительного процесса;
- пищеварительные ферменты;
- желчегонные средства;
- пре- и пробиотики;
- прокинетики – для восстановления естественной эвакуаторной функции желчного пузыря и его протоков.
Препараты назначают в комплексе, с поправками на общее состояние пациента. Если диагностирован хронический холецистит, терапия антибиотиками проводится только в стадии обострения.
Физиотерапию используют при выходе из острой формы, в основном при лечении некалькулезной патологии. Назначают:
- УВЧ;
- амплипульс;
- диатермию;
- индуктотермию;
- микроволновую терапию;
- озокеритовые аппликации;
- ЛФК.
В период ремиссии большое внимание уделяют курортно-санаторному лечению с применением щелочных минеральных вод.
Хирургическое лечение панкреатита используют на стадии обострения при наличии выраженных деструктивных изменений или обширного гнойного процесса. Холецистостомию (дренирование) применяют для откачивания инфицированной желчи, чаще всего ее проводят методом лапароскопии. Холецистэктомию (удаление желчного пузыря) проводят открытым способом или с использованием лапароскопа.
Диетическое питание для каждого пациента разрабатывают индивидуально. Основой служит диета №5 по Певзнеру. Основные правила:
- Продукты перед употреблением измельчают.
- Из рациона удаляют раздражающие ингредиенты: острое, специи, соленья и маринады, растения с высоким содержанием эфирных масел (репа, редька, чеснок, мята, мелисса), чай, кофе, газировку.
- Избегают жареной пищи и животных жиров, включая жирные сорта мяса, сливочное масло, жирный творог и сливки, сало, копчености, ливер, колбасы; при калькулезном холецистите исключают яичные желтки и ограничивают количество растительных масел – их желчегонное действие может спровоцировать приступ колики.
- Стараются ограничить содержание бродильных продуктов – бобовых, капусты, свежих фруктов, сладостей.
Питание должно быть дробным, не менее 5-6 раз в день с потреблением большого количества чистой негазированной воды – 1,5-2 литра.
Профилактика заболеваний кур несушек в зимний период
Как предотвращать болезни кур несушек зимой? Подготовкой к зимнему содержанию несушек нужно начинать заниматься задолго до первых холодов. Необходимо подготовить курятник, запасти разнообразную кормовую базу.
Мероприятия по профилактике заболеваний кур зимой:
- обеспечить разнообразное, полноценное питание;
- исключить контакт птицы с разносчиками инфекций;
- поддерживать благоприятный температурный режим;
- исключить стрессы у птицы;
- контролировать влажность воздуха;
- исключить сквозняки в помещении;
- следить за качеством подстилки на полу;
- обеспечить птицу пархальней;
- поддерживать в чистоте оборудование, кормушки и поилки.

Соблюдение этих несложных требований позволит избежать многих проблем с пернатыми питомцами зимой. Заметив малейшие изменения в поведении несушек, начать незамедлительно принимать необходимые меры. Для этого необходимо быть в курсе всех болезней кур несушек зимой и методах их лечения.

Статистика неумолимо утверждает, что некоторые заводчики несушек постоянно сталкиваются с заболеваниями, приводящими к гибели всего поголовья. Другие ни разу не сталкивались с данной проблемой. Вывод предельно ясен — в основном от птичника зависит здоровье и яйценоскость пернатых питомцев. Обеспечив птицу надлежащим питанием и уходом, можно избежать заболеваний в курятнике в зимнее время и в достатке получать свежие, домашние яйца.
Вы можете посмотреть видео про болезни кур, которое находится чуть ниже. В нем будет рассказано в общем о заболеваниях, которые могут возникнуть у курочек.
Методы лечения заболеваний щитовидной железы
Важно начать лечение заболеваний щитовидной железы как можно раньше, когда морфологические изменения железы ещё незначительны. Врачебная помощь на этом этапе позволит получить быстрый и ощутимый эффект
Чтобы не упустить развитие заболевания, обращайтесь к врачу при появлении первых тревожных симптомов. Также целесообразно проходить ежегодное профилактическое обследование.
Медикаментозное лечение
Лечение гормональных нарушений в работе щитовидной железы осуществляется с помощью медикаментозной терапии.
Хирургическое лечение
В некоторых случаях показано хирургическое лечение. Проводится тиреоидэктомия (удаление щитовидной железы). Иногда удаляется только доля щитовидной железы (гемитиреоидэктомия). Удаление щитовидной железы требуется при выявлении новообразований злокачественного характера, большом зобе, нарушающем дыхание и сглатывание, при тиреотоксикозе, не поддающемся консервативному лечению, а также в некоторых других случаях.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Все заболевания
Менее распространенные расстройства пищеварения
Болезнь Гиршпрунга
Болезнь Гиршпрунга — редкое врожденное заболевание, вызванное отсутствием ганглиозных клеток в удаленном отделе кишечника. Симптомы у новорожденных могут включать:
- отсутствие первого испражнения в течение 48 часов после рождения
- запор
- рвота
- вздутый живот
Симптомы, возникающие в более позднем возрасте:
- отсутствие аппетита
- диарея
- водянистый стул
Обычно лечение болезни Гиршпрунга хирургическое.
Ахалазия
Ахалазия — это редкое заболевание, которое обычно встречается у людей в возрасте 25-60 лет. Это происходит, когда пищевод не может перемещать пищу к желудку, и клапан в конце может не открыться. Симптомы могут включать:
- ощущение, что еда не «идет вниз»
- изжога
- срыгивание пищи
- кашель или удушье по ночам
Лечение может включать медикаментозное или хирургическое вмешательство.
Болезнь Менетрие
Болезнь Менетрие проявляется резкой гиперплазией желез, распространяющейся на большую или меньшую часть желудка. Некоторые симптомы, которые могут испытывать люди:
- боль в верхней средней области желудка
- тошнота
- рвота
- диарея
Однако у некоторых пациентов заболевание проявляется без симптомов. Врачи не знают точной причины болезни Менетрие.
Терапия может включать медикаментозное лечение или гастрэктомию, которая представляет собой хирургическое удаление части или всего желудка.
Что это такое?
Флебиты – это воспалительное заболевание стенок венозных сосудов, которое может протекать в острой или хронической форме. Для острой формы характерны сильные боли в пораженных венах, повышение температуры и общая слабость. При хроническом флебите заболевание протекает бессимптомно долгое время и проявляется только во время обострений. Воспаление может возникать в венах ног, рук, а также в других частях тела, но чаще всего встречается флебит нижних конечностей. Серьезным осложнением данного заболевания впоследствии может быть тромбофлебит (воспаление с образованием тромба).
Что такое расстройство пищеварения?
Расстройства пищеварения — это группа состояний, которые развиваются, когда пищеварительная система не функционирует должным образом. Врачи разделили их на две категории
- Органические расстройства пищеварения: возникают при наличии структурных нарушений в пищеварительной системе, которые мешают ей нормально работать.
- Функциональные расстройства пищеварения: желудочно-кишечный тракт (ЖКТ) выглядит нормально, но плохо функционирует.
Некоторые из наиболее распространенных расстройств пищеварения:
- СРК
- синдром избыточного бактериального роста
- гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
- желчекаменная болезнь
- целиакия
- болезнь Крона
- язвенный колит
Примеры менее распространенных расстройств пищеварения включают:
- болезнь Гиршпрунга
- ахалазия
- болезнь Менетрие
Симптомы флебита вен верхних и нижних конечностей
Симптомы флебитов достаточно разнообразны и зависит от формы и вида заболевания.
Для острых и хронических флебитов поверхностных вен характерны следующие признаки:
- вена становится напряженной и очень болезненной;
- наблюдается покраснение и уплотнение кожи, местная гипертермия (повышение температуры данного участка тела);
- появление красных полос по ходу расположения венозного сосуда.
Острые и хронические флебиты глубоких вен сопровождают:
- боль и отечность в области воспаления;
- повышение температуры всего тела (общая гипертермия);
- кожа обретает молочно-белый оттенок.
При церебральном флебите возникают:
- головные боли;
- повышается артериальное давление;
- неврологические симптомы.
Характерным симптомом пилефлебита является выраженная гнойная интоксикация.
3.Симптоматика, диагностика
Куру является одной из форм, – или, по крайней мере, ближайшим аналогом, – болезни Крейтцфельдта-Якоба, т.н. «новый тип» которой, в свою очередь, развивается при потреблении пораженной коровьим бешенством говядины. Симптоматика куру (в переводе с языка форе это слово означает нечто вроде «дрожь от испуга») многообразна и, на начальном этапе, представлена преимущественно двигательными нарушениями в виде мозжечкового синдрома: тремором, нарушениями координации, атаксией, судорогами, непроизвольной мимикой и моторикой глазных яблок (нистагм, косоглазие). Затем на первый план выходит симптоматика грубого тотального органического поражения ЦНС: тяжелые когнитивные расстройства, выпадение высших психических функций, деменция, личностная, аффективная и поведенческая деградация. В терминальной стадии больные утрачивают двигательную активность, – вплоть до полной неподвижности, – а также сфинктерный контроль и базисные рефлексы (жевательный, глотательный и т.д.), приходят к вегетативному статусу и погибают.
До настоящего времени губчатая энцефалопатия, в т.ч. куру, могла быть диагностирована только посмертно – патоморфологическим анализом вещества головного мозга. Даже самые совершенные инструментальные методы в данном случае не являются эффективными и информативными, что крайне затрудняет исследовательский процесс и, в частности, эпидемиологический мониторинг. Лишь в последние несколько лет в серьезных специализированных источниках стали появляться сообщения об успешных экспериментах по контрастному окрашиванию пораженной ткани, выявлению специфических антител к прионам и пр., что дает обоснованную надежду на скорое решение проблемы прижизненной диагностики.
Виды панариция
Панариций на пальцах рук встречается чаще, чем на стопах. Он может развиться у человека любого возраста, как у мужчин, так и у женщин. Однако чаще всего болезнь поражает пациентов 20-50 лет. У детей тяжелые формы панарициев диагностируют редко, у них обычно воспаляется только околоногтевой валик (паронихии).
Классификация панарициев:
- Околоногтевая форма или паронихий. Болезненный процесс захватывает край ногтевой пластины, переходит на околоногтевой валик. Причина возникновения такого панариция — микротравмы примыкающих к ногтю тканей, почти незаметные порезы — например, в результате непрофессионально сделанного маникюра.
- Подкожный панариций. Нагноение образуется с обратной стороны травмы, в подкожном гнойном пузыре накапливается экссудат, часто — с кровянистыми примесями. Примечательно, что такой нарыв не болит, человека может беспокоить только незначительное жжение. Кожа вокруг панариция краснеет. Если подкожный пузырь увеличивается в объеме — это значит, что болезнь прогрессирует. Именно эта форма заболевания легче других поддается лечению. Но в силу особенностей строения мягких тканей воспаление быстро распространяется на суставы и сухожилия.
- Подногтевой панариций. Очаг воспаления находится под ногтевой пластиной, в мягких тканях. Инфекцию можно занести при травме ногтя или занозе.
- Костный панариций. В этом случае воспаляется костная ткань пальца. Такое воспаление может возникнуть после глубоких травм и переломов.
- Суставная форма или гнойный артрит. Поражается сустав между фалангами, пальцы приобретают веретенообразную форму и любое движение становится болезненным.
- Комбинированная суставно-костная форма. Воспаление захватывает не только сустав, но и кость.
- Сухожильная форма. Самый сложный и болезненный вид панариция. Кроме кости и сустава воспаление перекидывается на сухожилия, пораженный участок опухает и из-за сильной боли становиться практически невозможно двигать пальцами и конечностью.
Внимание! Выявить подкожный панариций особенно сложно у людей с плотной малочувствительной кожей. Первые признаки воспаления начинают проявляться через 5-7 дней после травмы, когда человек уже почти не обращает внимания на первые неприятные ощущения
Без лечения воспаление захватывает сухожилия, суставы и фаланги приводя к осложненной форме болезни.
Как проходит диагностика
Обследование включает визуальный осмотр со сбором анамнеза и вынесением предварительного диагноза, а также комплекс лабораторно-инструментальных методик для получения более полной картины состояния.
Лабораторные методики:
- общий анализ мочи;
- общий анализ крови для выявления воспаления – уровень лейкоцитов и нейтрофилов, СОЭ;
- биохимический анализ крови – уровень билирубина, щелочной фосфатазы, АСТ, АЛТ и др.;
- биохимическое исследование желчи – содержание белков, иммуноглобулинов, билирубина, пищеварительных ферментов;
- бакпосев желчи с определением инфекционного возбудителя;
- микроскопия желчи – проверяют наличие микролитов, кристаллов билирубина и холестерина, клеток эпителия и коричневых пленок, лейкоцитов, слизи;
- анализ на сахар, липидограмма, тест на уровень панкреатической амилазы выявляют сопутствующие заболевания – сахарный диабет, панкреатит, липидемии и пр.;
- иммуноферментный анализ (ИФА) на антитела к паразитам (лямблиям, гельминтам);
- копрограмма.
Инструментальные методики используют для уточнения диагноза и в качестве вспомогательных мер при лабораторных исследованиях:
- УЗИ определяет размеры пузыря, наличие деформаций и конкрементов в протоках и полости;
- ЭКГ – для дифференциальной диагностики с инфарктом миокарда;
- эзофагогастродуоденоскопия – для исключения патологий в верхних отделах ЖКТ;
- холецистография (рентген желчного пузыря) и гепатобилисцинтиграфия (радиоизотопное исследование) выявляют мельчайшие конкременты и незначительные пороки желчевыводящих путей;
- КТ или МРТ с контрастом – выявляют изменения мягких тканей;
- панкреатохолангиография – для оценки состояния поджелудочной железы;
- дуоденальное зондирование – для забора пищеварительных соков, желчи.
Список методик может изменяться и дополняться. В тяжелых случаях, когда неинвазивные методы обследования не дают полной картины, используют лапароскопическую диагностику.
Бактериальные болезни
Бактериальные инфекции могут быть опасны не менее, чем вирусные. Но большинство из них с успехом поддается лечению с помощью антибиотиков и других лекарственных средств. Кроме того, для некоторых болезней существуют специфические сыворотки, содержащие антитела к возбудителям инфекции.
Сальмонеллез
Сальмонеллез-паратиф — вызывается бактерией «сальмонелла».
Симптомы. Болезнь сопровождается угнетением, сонливостью, мышечной слабостью, ухудшением аппетита, слезотечением, выделениями из носа, затрудненным дыханием, поносом. Иногда бывает воспаление суставов: они опухшие, горячие на ощупь.
Этой болезнью может заразиться человек, также он может служить источником инфекции для цыплят. При принятии в пищу мяса или яиц с сальмонеллой у человека развивается токсикоинфекция.
Лечение сальмонеллеза. Выпаивание или инъекции антибиотиков: энрофлоксацин, неомицин, тетрациклин, гентамицин. Эффективно введение противосальмонеллезной лечебной сыворотки. Также ее рекомендуется колоть молодняку при поступлении на ферму для предупреждения заболевания
Внимание! Мясо и продукты от кур, больных сальмонеллезом, употреблять в пищу нельзя
«Вакцина ОКЗ» производства московского ООО «Агровет» против сальмонеллеза и колибактериоза.
Пуллороз-тиф
Заболевание вызывается особой ее разновидностью сальмонеллы, которая поражает только птиц. Наиболее восприимчивы цыплята 5-20 дневного возраста. Смертность может достигать 70%. У несушек заболевание передается с яйцом, вызывая снижение выводимости цыплят на 50 %.
Симптомы. Характерен слизистый понос белого или зеленого цвета. Аппетит снижается, цыплята гибнут через 1-2 дня.
Лечение пуллороз-тифа такое же, как при сальмонеллезе.
Колибактериоз
Заболевание вызывается кишечной палочкой. Болезнь проявляется сонливостью, угнетением, потерей аппетита, жаждой, поносом, отставанием в росте, иногда воспалением суставов и подкожной клетчатки (после 20-дневного возраста).
Меры борьбы. Улучшают кормление и санитарные условия. Птице выпаивают антибиотики: энрофлоксацин, окситетрациклин, докситетрациклин. В корм подмешивают фуразолидон из расчета 4 гр на 1 кг смеси.
Энрофлоксацин — 10% ветеринарный раствор для инъекций для выпаивания животным против колибактериоза.
Куриные недуги, опасные для человека
Некоторые инфекционные и паразитарные болезни кур могут передаваться человеку. Особенно опасны в этом смысле:
- сальмонеллез и его разновидность – аризоноз;
- пастереллез;
- колибактериоз;
- пуллороз;
- куриный туберкулез;
- орнитоз (хламидиоз);
- птичий грипп;
- инфекционный ларинготрахеит (ИЛТ);
- ньюкаслская болезнь.
 Мясо и яйца птиц с признаками опасных заболеваний категорически запрещено употреблять в пищу
Мясо и яйца птиц с признаками опасных заболеваний категорически запрещено употреблять в пищу
Источниками заражения могут стать больные или контактные особи, а также предметы ухода за птицей, не прошедшие дезинфекцию. Кроме того, опасными для человека считаются яйца, снесенные «подозрительными» по этим заболеваниям курами и тушки выбракованных особей. Поэтому владелец, заметив у своих подопечных признаки перечисленных инфекционных болезней, должен полностью отказаться от употребления мяса и яиц, полученных от собственного стада. Тушки забитой птицы и яйца, снесенные контактными особями, следует утилизировать до тех пор, пока не пройдет срок рекомендованного карантина. Курятник и весь инвентарь необходимо обработать растворами обеззараживающих препаратов.
Тушки пернатых, погибших от заболеваний, не переходящих на человека, обычно тоже уничтожают. Не рекомендуется использовать в пищу мясо и яйца, полученные от особей, которых лечили антибиотиками менее чем за неделю до яйцекладки или забоя. С тушек, годных в пищу, советуют снимать кожу (именно в ней накапливаются вредные вещества). Мясо выздоровевших и контактных кур подлежит длительной тепловой обработке (например, изготовлению тушенки), а яйца, снесенные такой птицей, можно есть только сваренными вкрутую.
 Начинающим птицеводам рекомендуют формировать стадо из представителей пород и кроссов, которые имеют высокую устойчивость к болезням и неприхотливы к условиям содержания
Начинающим птицеводам рекомендуют формировать стадо из представителей пород и кроссов, которые имеют высокую устойчивость к болезням и неприхотливы к условиям содержания
В деле сохранения куриного поголовья решающую роль играет соблюдение правил кормления и содержания пернатых. У внимательного и добросовестного хозяина птица всегда здорова, отличается активностью и высокой продуктивностью.
Лечение гастрита
Если ввести в поисковике «гастрит симптомы и лечение» – он выдаст советы, которые рассчитаны на «среднего больного». А как мы уже поняли, это заболевание имеет разные причины и формы протекания, поэтому лечить гастрит нужно индивидуально, устраняя первопричину, и только при участии врача. Однако имеются и универсальные рекомендации, без соблюдения которых успеха в лечении не будет.
Для всех видов гастрита обязательное правило – диета, отказ от вредных привычек и уменьшение стрессовых факторов.
Что можно есть при гастрите
При остром гастрите или тяжелом обострении хронического, первые 2 недели рекомендуется диета 1А, когда все блюда подаются в протертом и кашицеподобном виде. Запрещены все овощи и фрукты в любом виде, а также хлеб.
После снятия острого состояния можно переходить на диету 1. Все блюда употреблять только в вареном, паровом или запеченном (без корочки!) виде.
Разрешенные крупы – манная, гречневая, рисовая, овсяная. Запрещенные – перловка, пшено, ячмень. Хлеб можно только из муки тонкого помола, вчерашний или слегка подсушенный. Исключаются, как горячие, так и холодные продукты.
Запрещены все острые, кислые, копченые, консервированные продукты, крепкие бульоны, приправы, кетчупы, соленья, грибы, лук, чеснок, белокочанная капуста, томаты, кофе, шоколад, крепкий чай, острые и соленые сыры, жирное мясо, сдоба и слоеное тесто. При гастрите следует употреблять меньше соли, так как она раздражает стенки желудка.
Питание рекомендуется дробное – 5-6 раз в день небольшими порциями.
Для молодых людей при легких формах заболевания бывает достаточно длительного соблюдения диеты для вхождения в стойкую ремиссию.
Вредные привычки
Для успешного лечения гастрита категорически запрещен алкоголь и сигареты.
Если пациент не может отказаться от курения, необходимо хотя бы ограничить количество выкуренных сигарет, и ни в коем случае не курить натощак.
Устранение стресса
Гастрит относится к психосоматическим заболеваниям. Это значит, что психологическая составляющая имеет большое значение при его формировании.
Стрессы, неврозы, повышенная тревожность – все это приводит к спазмам желудка и его раздражению. В результате развивается гастрит.
Поэтому при лечении этой болезни обязательно устранить причины стресса, успокоить и разгрузить пациента, поэтому при лечении болезней ЖКТ всегда назначают седативные препараты: валериану и пустырник (желательно в таблетках, чтобы не вызвать раздражения желудка спиртовым раствором), различные успокоительные микстуры.
Хороши аутогенные разгрузочные сеансы, спокойные дыхательные и медитативные упражнения, йога, прогулки на природе – все, что приносит расслабление и удовольствие пациенту.
В случае неврозов и тревожных расстройств желательно подключить к лечению психотерапевта.
Медикаментозная терапия
При выраженном болевом синдроме применяют спазмолитики.
Для нейтрализации кислотности – антацидные препараты (маалокс, альмагель), блокаторы протонной помпы (омепразол, нольпаза).
Широко назначаются обволакивающие, вяжущие средства, в том числе травы – семя льна, ромашку, зверобой, лист подорожника, а также заживляющие и восстанавливающие клетки эпителия лекарства. Например на основе действующего вещества сукральфата.
Внимание! Для нейтрализации повышенного кислотности желудочного сока не нужно пользоваться пищевой содой. При растворении в кислоте желудка она образует большое количество углекислоты, которая затем образует угольную кислоту, против которой слизистая оболочка желудка и кишечника беззащитна
Получив мгновенное облегчение, вы наносите огромный вред организму. Потому проконсультируйтесь с врачом и используйте антацидные препараты, которые он назначит.
При гастрите типа В в обязательном порядке применяют антибактериальную терапию, направленную на уничтожение хеликобактера.
При типе А антибиотики будут малоэффективны. В этом случае требуется лечение, направленное на снижение активности аутоиммунного процесса. Для этого используют кортикостероиды, иммуносупрессоры.
При лечении формы С, необходимы препараты, направленные на нормализацию моторики желудка и восстановление замыкающей функции нижнего пищеводного сфинктера двенадцатиперстной кишки, также нейтрализацию действия желчи на слизистую оболочку желудка.
Разновидности тонзиллита.
Заболевание проходит в двух формах — острой и хронической. Острый тонзиллит — это недуг, имеющий инфекционную природу и проявляющийся в остром воспалении миндалины. Причина обострения — стафилококки и стрептококки. Острая ангина у ребёнка и взрослых также подразделяется на катаральную, фолликулярную, лакунарную, язвенно-пленчатую и некротическую.
Хронический тонзиллит — это длительный, непроходящий воспалительный процесс в гландах. Проявляется как следствие перенесённых воспалений, ОРВИ, заболеваний зубов, сниженного иммунитета. Хроническое обострение заболевания у взрослых и детей проходит в трёх формах: компенсированной, субкомпенсированной и декомпенсированной. При компенсированной форме болезнь «дремлет», обострение симптомов тонзиллита случается нечасто. В случае субкомпенсированной формы заболевания обострения случаются часто, болезнь проходит тяжело, нередки осложнения. Декомпенсированная форма характеризуется длительным вялым течением.
Классификация мочеполовых инфекций
Инфекции мочевыводящих путей (ИМП) классифицируют по следующим критериям:
- Локализации.
- Характеру течения.
По локализации различают инфекции:
- Верхних отделов мочевыводящих путей (почек и мочеточников).
- Нижних отделов МВП (мочевого пузыря, уретры).
Справка! Чаще всего патологические процессы возникают в нижних отделах мочевыводящих путей.
По характеру течения заболевания бывают:
- Неосложненными (без нарушений оттока мочи, структурных изменений мочевыводящих путей, сопутствующих заболеваний).
- Осложненными.
Осложненными считаются любые инфекции мочевыводящих путей у мужчин. У женщин осложненными являются ИМП:
- Возбудителем которых стал атипичный микроорганизм.
- С функциональным или анатомическим нарушением, из-за чего возникает препятствие для оттока мочи или снижается местный или системный иммунитет.
Также выделяют специфические и неспецифические инфекции. Специфические мочеполовые инфекции передаются половым путем и вызываются гонококком, уреаплазмой, трихомонадами, вирусом герпеса, хламидиями, микоплазмами и т.д. Неспецифические возникают из-за повышенной активности условно-патогенных (то есть провоцирующими развитие патологических процессов лишь при определенных условиях) микроорганизмов: стафилококков, кишечных палочек, стрептококков и т.д.
Инфекция мочевыводящих путей: специфика развития у женщин и мужчин
Из-за отличий в анатомическом строении заболевания мочевыводящих путей у женщин и мужчин возникают по-разному.
Инфекции у женщин обусловлены строением мочеиспускательного канала: он более широкий и короткий, чем у мужчин. Поэтому инфекции легче проникнуть не только в уретру, но и в мочевой пузырь. Уретрит (воспаление мочеиспускательного канала) и цистит (воспаление мочевого пузыря) возникают у женщин чаще, чем у мужчин. Этому также способствует тесное соседство заднего прохода, влагалища и уретры. Инфекции могут быть занесены в мочеиспускательный канал как из заднего прохода (при недостаточной или неправильной гигиене), так и из влагалища, во время полового акта.
У мужчин уретра выполняет и половую функцию (по ней проходит семенная жидкость при эякуляции), поэтому она более длинная и узкая, чем у женщин. В мочевой канал открываются, помимо мочевого пузыря, и протоки яичек. Уретра проходит через предстательную железу – орган, участвующий в выработке полового секрета, семенной жидкости. Инфекции у мужчин возникают при заражении во время полового акта, а также при патологическом увеличении предстательной железы, когда верхняя часть уретры сдавливается, возникает застой мочи и, как следствие, воспалительный процесс.