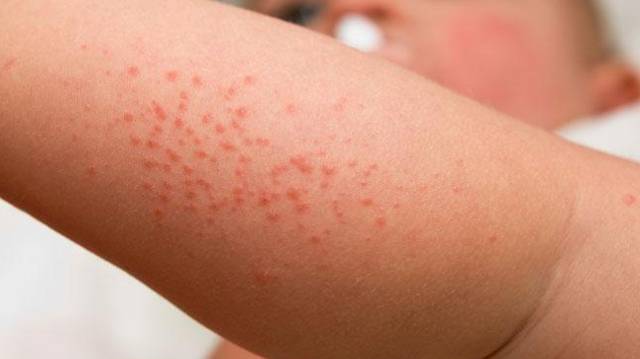
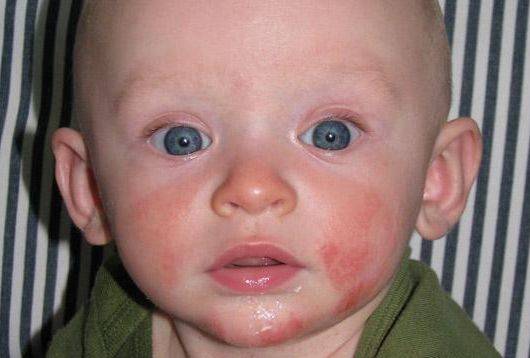
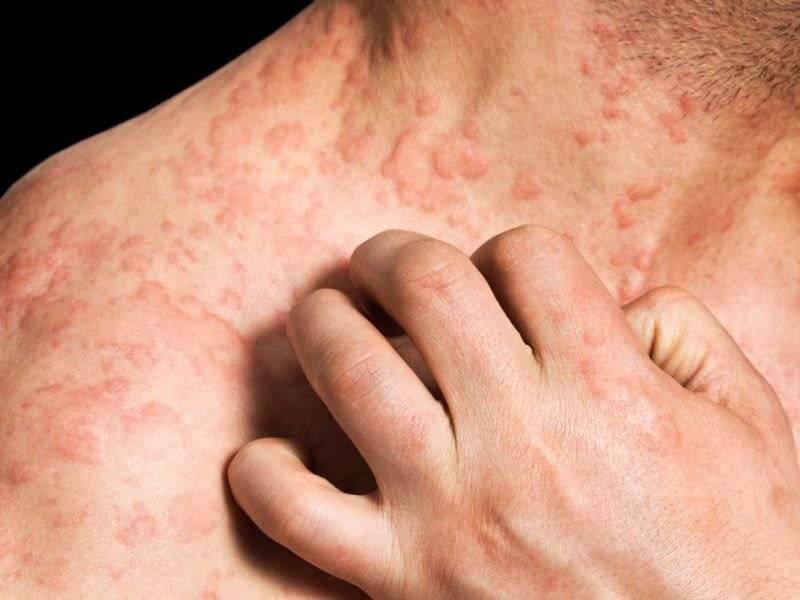
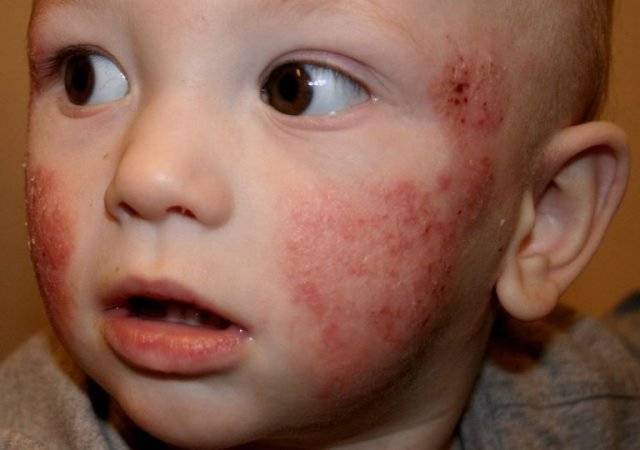
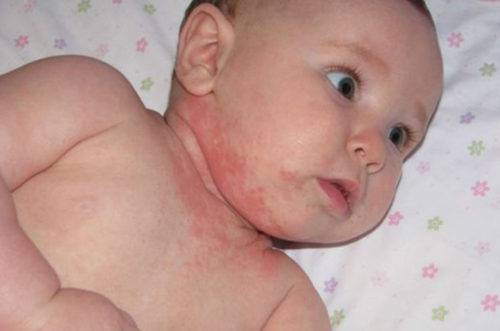
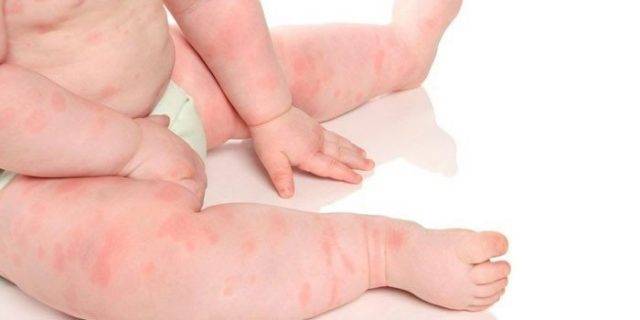
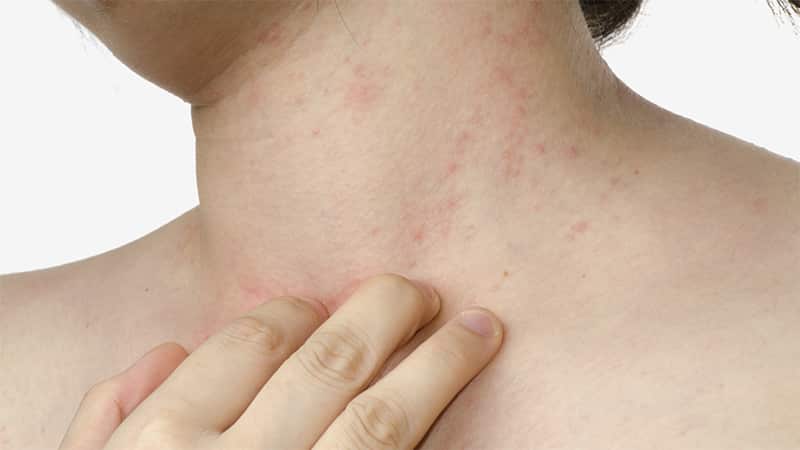
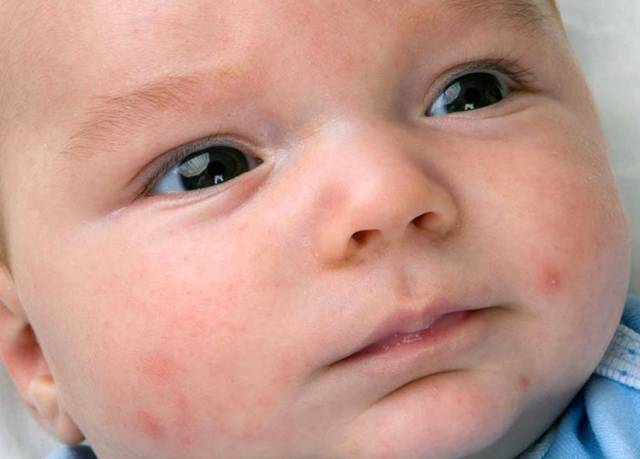
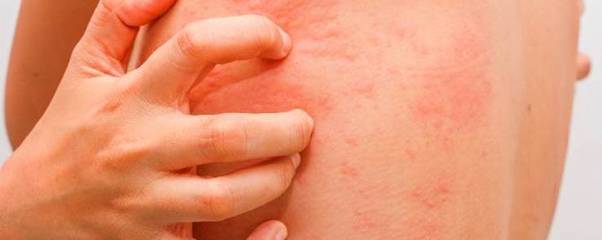
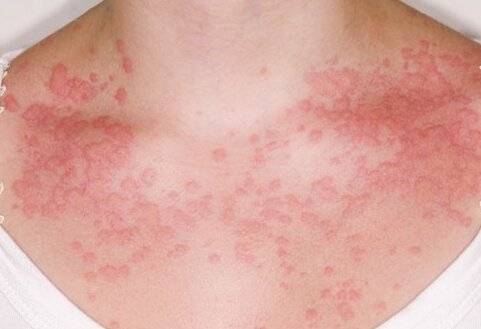
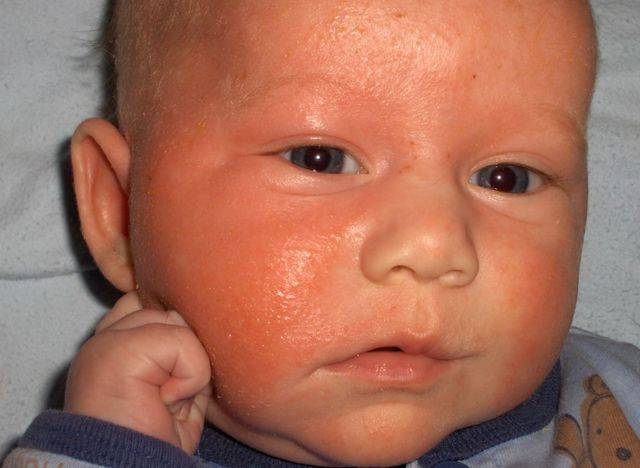
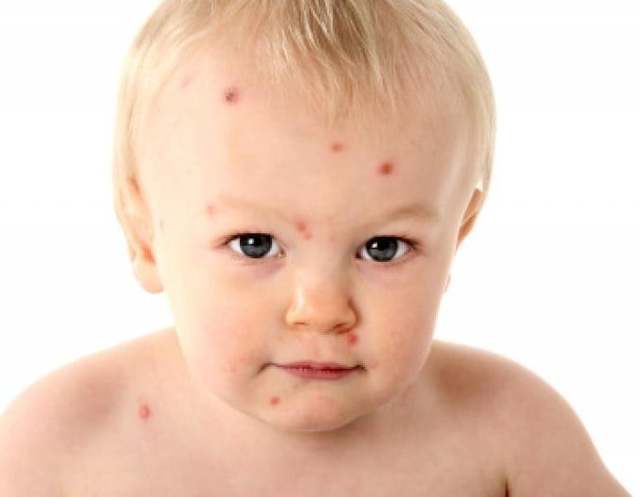
Диета при дерматите Дюринга
Дерматит Дюринга отличается стойким хроническим течением. Вероятными причинами заболевания считают нарушение всасывания вследствие гиперчувствительности организма к продукту злаковых протеинов (глютенов) – клейковине. Глютен – это протеин, который находится в злаковых культурах, таких как овёс, пшеница, ячмень, рожь. Таким образом, диета при дерматите Дюринга должна в обязательном порядке исключать из рациона продукты, в которых содержится глютен.
Какие продукты следует исключить:
- блюда, в которые добавлялась мука и солод (супы, кремы, подливы);
- заменители натурального кофе (ячменные или другие напитки), пиво, все виды кваса;
- мороженое, пшеничное масло, шоколад с начинками;
- бобовые культуры (горох, чечевица, фасоль), злаковые (пшено, овес, ячмень, манка, перловка), капуста;
- мучные продукты (все виды макарон и вермишели, пельмени и вареники, хлеб и булки, печенье и пирожные, блины и сухарики);
- котлеты и другие блюда в панировке, колбаса (с добавками муки или хлебными составляющими).
Список разрешенных продуктов при дерматите Дюринга:
- кукурузная, соевая и рисовая мука, и выпечка из неё;
- рис, гречка, кукуруза в виде каш;
- мясные и рыбные продукты без панировки, коровье молоко (не более ½ литра в сутки), кефир и простокваша, домашний творог, соленый и твердый сыр;
- морковь, свеклу, кабачок, картофель, лук, чеснок;
- растительное масло, сливочное, домашний майонез;
- продукты пчеловодства, варенья и джемы, компоты и кисели;
- все виды фруктов;
- все виды натурального чая и кофе (не суррогаты), минеральная вода без йодистых и бромных соединений;
- все виды зелени, орехов, пряностей, не йодированная соль, тыквенные и подсолнечные семечки, оливки.
Необходимо внимательно относиться к выбору продуктов питания
Совершая покупки в магазине, следует тщательно изучать состав продукта, обращая внимание на возможное содержание в нем запрещенных ингредиентов
[], [], [], [], [], [], []
Как вылечить аллергию у ребенка?
Вылечить аллергию у ребенка можно после выявления антигена, который вызывает гиперреакцию. В случае пищевой аллергии необходимо изменить рацион ребенка, убрав из него все продукты, которые могут вызвать аллергическую реакцию
При этом важно подобрать аналогичные, но безопасные продукты, чтобы сохранить питательную ценность ежедневного меню ребенка.
Медикаментозное лечение назначает врач. Оно может включать симптоматическую терапию при помощи антигистаминных препаратов, спреев и мазей. В сложных случаях
Когда обращаться к аллергологу?
аллерголог может рекомендовать гормональные противовоспалительные препараты. Но таким образом устраняются только симптомы заболевания, вылечить аллергию можно только при помощи иммунотерапии – это длительное лечение, позволяющее снизить чувствительность организма к аллергенам.
Люди, страдающие от бруксизма, жалуются на:
- боль различного генеза: головную, ушную, зубную, лица, челюсти и шеи;
- повышение чувствительности и подвижности зубов;
- стирание эмали;
- повреждения зубов, коронок и пр.;
- воспалительные процессы десен;
- бессонницу, раздражительность и др.
При регулярном скрежете по ночам страдает психическое здоровье больного и его окружения. Люди должным образом не высыпаются, появляется утомляемость, тревожность и депрессия.
Выявить симптомы бруксизма можно и самостоятельно, при внешнем осмотре в зеркало. При осмотре вы обнаружите:
-
стертые зубы, трещины и сколы на них;
-
следы от зубов на щеках и языке;
-
изменение прикуса;
-
повреждение протезов;
-
утолщение челюстных костей.
Также при движении челюстями может наблюдаться хруст/щелканье. Иногда больным тяжело открыть/закрыть рот.
Лечение
Бруксизм у взрослых самостоятельно не проходит. Определить, серьезна ли проблема и требуется ли лечение, поможет стоматолог.
Основной задачей лечения ночного бруксизма является расслабление жевательной мускулатуры. Причем метод лечения напрямую зависит от тяжести и причины заболевания. Соответственно, может понадобиться помощь следующих специалистов:
-
стоматолога, ортодонта;
-
невролога;
-
психолога, психотерапевта.
Наиболее эффективными считаются стоматологические методы лечения:
-
пластиковые шины и индивидуальные каппы на ночь – накладки, защищающие зубной ряд от стирания;
-
выдвигатели нижней челюсти: также используются при храпе;
-
пришлифовывание зубов: метод устраняет дефекты челюсти;
-
протезирование: метод применяется при сильном стирании.
Частью комплексной терапии могут быть и медицинские препараты:
-
миорелаксанты: вводятся перед сном для расслабления мышц лица;
-
ботокс: вводится в крайних случаях для уменьшения силы сокращения мышц.
Поскольку чаще всего к скрежету зубов приводят психологические факторы, может понадобиться помощь психолога и психотерапевта. Психотерапевт назначит препараты для нормализации сна и снятия тревожности, антидепрессанты.
Психологическое лечение бруксизма у взрослых требует индивидуального подхода. Психолог поможет выявить и осознать конфликт, а также стабилизирует эмоциональное состояние. В конечном итоге, пациент научится расслаблять челюсти, избавится от привычки сжимать зубы при стрессе.
Основная задача больного – расслабление. Для этого подойдут такие методы, как:
-
массаж, в том числе лица и шеи;
-
легкая зарядка, занятия спортом;
-
йога, медитация;
-
вечерние прогулки;
-
прослушивание приятной музыки или чтение перед сном;
-
ванны с аромамаслами или травами (ромашка, мелисса, специальные сборы и пр.);
-
успокоительные чаи и сборы;
-
исключение из вечернего рациона продуктов, богатых кофеином (кофе, чай) и углеводами: это будоражит нервную систему;
-
отказ от вредных привычек: курения, алкоголя;
-
полноценный сон.
Чтобы снять гипертонус мышц, необходимо:
- принимать препараты с магнием, калием и витаминами группы В;
- делать теплые компрессы, травяные примочки, прикладывать грелку (в том числе на ночь);
- жевать твердую пищу (яблоки, морковь, сухарик);
- отказаться от жвачки, не грызть карандаш/ручку, ногти.
Обязательно обратитесь к стоматологу: врач определит причины бруксизма и назначит адекватное лечение. При соблюдении медицинских рекомендаций прогноз благоприятный.


Аллергия на сахар у детей
Согласно медицинским данным, пищевая аллергия обнаруживается у 6% детей, среди подростков выделяют 4% пациентов, на долю взрослого населения приходится до 2% общих случаев, хуже всего грудничкам – 20% заболеваний.
Аллергия на сахар у детей развивается в виду следующих факторов:
- наличие дисбактериоза, который прежде всего связан с недоразвитием иммунной системы. В результате нарушений иммунного характера наблюдается патогенное воздействие на кишечную микрофлору, что запускает подавление ферментации поджелудочной железы. Именно ферментативная недостаточность вызывает чувствительность к чужеродному белку;
- врожденные причины – если в семье есть аллергик, то велика вероятность проявления заболевания аллергического характера и у ребенка.
Малыши-сластены не понимают, что много сладкого вредит здоровью, поэтому родители должны контролировать потребление углеводистой пищи. Ответной реакцией организма ребенка будет сыпь, крапивница, покраснение кожи, подкрепленные непрекращающимся зудом. Слабые проявления аллергии на сахар выражаются сыпью на губах, щеках с характерной сухостью и шелушением кожи.
У подростков аллергия часто усугубляется психоэмоциональными переживаниями. Нередко в плохом настроении или депрессии ребенок использует в качестве допинга сахаросодержащие продукты – шоколад, конфеты и т.п.
[], []
Что делать, чтобы не допустить аллергию на пыль
Так как реакция возникает как иммунный ответ на контакт с аллергеном, главная задача — снизить вероятность такого контакта. Полностью избавиться от пыли в доме не получится, но нужно стараться максимально уменьшить ее количество.
Для этого выполняйте несколько простых рекомендаций.
1. Делайте влажную уборку. 2 раза в неделю протирайте полы и мебель влажной тряпкой.
2. Используйте моющий пылесос. Пылесосы с мешком для сбора пыли и сухим фильтром не очищают помещение от мельчайших частичек пыли. Те проходят сквозь фильтры и остаются в воздухе во взвешенном состоянии, обостряя аллергические симптомы. Моющий пылесос пропускает поток воздуха через фильтр, наполненный водой. Частицы увлажняются и оседают в емкости для мусора. После такой уборки опасных частичек в воздухе не остается.
3. Следите за чистотой постели. Пылевые клещи обитают не только в пыли на полу или за мебелью. Они любят жить в максимальной близости от человека, для чего оккупируют кровати, подушки, постельное белье. Меняйте и стирайте постельное белье раз в 4-7 дней. Не реже одного раза в год обновляйте подушки.
4. Меняйте интерьер. Пыль скапливается в текстильных предметах интерьера: коврах, шторах, абажурах из ткани, мягких игрушках, текстильной обивке. Некоторые из них невозможно качественно очистить. Избавляйтесь от тех, которые нельзя стирать регулярно: ковров на полах и стенах, портьер, пледов, мягкой мебели с текстильной обивкой.
В доме, где нет «пылесборников» и регулярно проводится влажная уборка, и воздух чище, и дышится легче. И риск развития аллергии на пыль многократно снижается.
Лечение аллергии на семечки
Лечение аллергии на семечки подразумевает уменьшение употребления семечек в пищу либо любых других контактов с аллергеном и прием антигистаминных препаратов. В сложных формах возможно лечение гомеопатическими средствами. В начале лечения, если у вас наблюдались нарушения желудочно-кишечного тракта, следует провести ряд процедур по очищению организма. Для этих целей следует принимать энтеросорбенты. Хорошо подойдут активированный уголь или полисорб. Далее следует принимать антигистаминные препараты, такие как Кларитин, Цетрин или Зиртек. Принимать следует по 1 таблетке в сутки в течении недели. Если аллергическая реакция организма не уменьшится, следует повторно обратиться к врачу.
Существуют и народные методы лечения аллергии на семечки, но они отличаются более длительным сроком. К таким методам можно отнести прием лекарственного отвара из трав. Для приготовления отвара возьмите 10 ч.л. цветков калины, 5 ч.л. – травы череды, 5 ч.л. корней пырея, 5 ч.л. шалфея лекарственного, 3 ч.л. – корней девясила и 2 ч.л. корней солодки. Полученную смесь заливают кипятком в соотношении 1 столовая ложка смеси на 250 мл. кипятка и настаивают около 8 часов. Принимать такой отвар следует 4 раза в день по 100-150 мл. до еды. Лечение длится три недели, после чего необходимо сделать перерыв.
Хорошо помогает от аллергии на семечки и отвар из малины. Для приготовления отвара 50 гр. корней малины следует залить 0,5 л воды и проварить на небольшом огне около 40 минут. После чего начинают прием. Принимать отвар следует 3 раза в сутки по 2 столовых ложки до еды. Хранить отвар лучше всего в холодильнике. Лечение длится не более 6 месяцев.
Аллергический контактный дерматит

Это тип реакции, который возникает при непосредственном контакте кожи с аллергеном. По данным исследований, проведенных в 2017 году, его распространенность наиболее высока среди детей в возрасте до трех лет. Аллергический контактный дерматит ранее был редким явлением у детей, но увеличение случаев связано с повышением контакта с аллергенами в раннем возрасте.
Эта патология проявляется умеренным или сильным зудом на пораженном участке, покраснением, сухостью и шелушением кожи с четкими границами. В зоне контакта с аллергеном могут возникать пузырьки, заполненные прозрачной жидкостью.
Не-IgE-ассоциированная аллергия на пищу
Не-IgE-ассоциированная аллергия на пищу почти всегда возникает в первые месяцы жизни и редко выявляется у взрослых. Существует 3 основных клинических проявления не-IgE-ассоциированной ПА:
- энтероколит, индуцированный пищевым белком (MBSE);
- индуцированный пищевым белком проктоколит (MBSP);
- энтеропатия, индуцированная пищевым белком.
Не-IgE-ассоциированная аллергия на пищу
Энтероколит (MBSE) – это атипичное редкое и трудно диагностируемое заболевание, характеризующееся повторяющимися эпизодами рвоты с диареей или без нее, которые проходят в течение 24 часов после отказа от диетического белка. Уровень заболеваемости MBSE составляет около 0,34%.
Точный механизм развития MBSE не ясен, но считается, что это реакция гиперчувствительности из-за клеточного иммунитета. Основные продукты, вызывающие энтероколит:
- коровье молоко;
- соя;
- рис.
Около трети пациентов с энтероколитом, вызванным молоком и соевым белком, страдают аллергией на зерно. Реже MBSE вызывается овсом и другими злаками, сладким картофелем, кабачками, морковью, яичным белком, фасолью, курицей, индейкой, рыбой и бананами.
Классические симптомы MBSE обычно возникают в течение первых 6 месяцев жизни (могут возникать до 1 года) и исчезают до 3 лет. Симптомы появляются в течение 1–4 недель после включения в пищу коровьего молока или соевого белка в рацион ребенка. Основные симптомы: периодическая обильная рвота (обычно через 2 часа) с диареей или без нее (через 2–10 часов, в среднем через 5 часов).
Иногда симптомы ухудшаются внезапно, с симптомами обезвоживания, гипотонии, летаргии или даже шока, как при сепсисе или остром животе, продолжительностью от 6 до 12 часов. Таким пациентам часто назначают лечение сепсиса, стеноза привратника или наследственного метаболического заболевания. Аллергическое происхождение симптомов даже не рассматривается, поскольку в крови обнаруживаются метаболический ацидоз, нейтрофилия и тромбоцитоз.
Около 30% больных с энтероколитом имеют другие аллергические заболевания, характерные для младенцев. Специфических диагностических образцов нет в 90% случаев. В некоторых случаях ODM дает отрицательный результат и пищевой специфический сывороточный IgE не выявляется.
Диагностировать MBSE у маленьких детей могут помочь образцы кожных пластырей. Но золотым стандартом в диагностике аллергического энтероколита считается положительный провокационный пероральный тест. Клинический диагноз обычно требует 6 эпизодов MBSE, поэтому диагностика может занять до 8 месяцев и более.
Проктоколит (MBSP ) – доброкачественное преходящее состояние у новорожденных, характеризующееся кровью и слизью в кале. Симптомы обычно возникают у ребенка в возрасте от 2 до 8 недель. При отсутствии системных симптомов, рвоты и нормальном росте ребенка заболевание нетрудно отличить от других симптомов ЖТ пищевой аллергии, проявляющихся колитом.
50-60% всех младенцев, страдающих этим заболеванием, находятся на грудном вскармливании, остальные получают коровье молоко или соевые смеси. Диагноз ставится при наличии свежей крови в фекалиях и отсутствии других системных симптомов. Симптомы исчезают после исключения молока из рациона кормящей матери и прекращения приема молочных детских смесей.
Энтеропатии, индуцированной пищевым белком, характеризуются длительной диареей, стеатореей, рвотой (60–70%), ранним чувством сытости и недостаточным набором веса в первые месяцы жизни. Иногда диагностируется анемия, гипопротеинемия. Потеря белка из-за энтеропатии может привести к отеку.
В большинстве случаев анализ крови на эозинофилию не показывает специфических антител IgE, общий уровень IgE в норме. Наиболее частая причина патологического состояния у младенцев – аллергия на белки коровьего молока. У детей старшего возраста – аллергия на сою, курицу, рыбу и рис. Эти пищевые аллергены вызывают клеточный иммунный ответ в тонком кишечнике, что приводит к неспецифической атрофии и лимфоцитарной инфильтрации.
Подобный патологический механизм существует и при целиакии, но дифференциальная диагностика не вызывает проблем, потому что энтеропатия, вызванная пищевым белком, начинается до отлучения от груди и без добавления глиадина в рацион. Диагноз ставится на основании клинических симптомов и их исчезновения после удаления аллергена. Во время ПОМ рвота и диарея возникают через 40-72 часа. Без пищевого аллергена симптомы исчезают в течение от 3 до 21 дня. Заболевание обычно длится не более 3 лет.
Что может вызвать жар без повышения температуры тела
Окружающая среда или образ жизни
Многие факторы образа жизни и окружающей среды могут вызвать у человека жар, но температуры не будет. Факторы включают в себя:
Высокая температура воздуха
Жаркая или влажная погода является тяжелым бременем для организма и может повлиять на некоторых людей. В жаркую погоду человек может чувствовать раздражение, усталость или ему трудно сосредоточиться. В некоторых случаях экстремальные температуры или длительное пребывание на солнце могут вызвать солнечный ожог, тепловой или солнечный удар.
Солнечный ожог возникает, когда солнце повреждает кожу, в результате чего кожа будет горячей и болеть. Тепловой удар возникает, когда человек теряет слишком много жидкости и соли из-за потоотделения. Симптомы теплового удара включают:
- сильное потоотделение
- холодную, липкую кожу
- тошноту или рвоту
- слабость
- головную боль
- головокружение
- мышечную слабость или судороги
Человек с тепловым ударом должен остыть, выпить жидкости и прекратить физические нагрузки. Если человеку не станет лучше в течение 1 часа, он должен немедленно обратиться за медицинской помощью.
Физические упражнения или напряженная деятельность
Физические упражнения или выполнение физических работ могут увеличить температуру тела человека, особенно если они:
- не привыкли регулярно заниматься спортом
- упражняются или выполняют физические упражнения в жаркой или влажной среде
- перенапрягают себя
Спортсмены, которые тренируются в жаркую погоду, должны следить за своим самочувствием и прекращать тренировки, если чувствуют слабость или обморок.
Отказ от физических упражнений в жаркое время дня, употребление большего количества воды помогут избежать жара во время физических упражнений.
Еда и питье
Некоторые продукты и напитки могут вызвать жар. К ним относятся:
- алкоголь
- напитки с кофеином
- острая пища
- горячие продукты питания и напитки
Люди могут чувствовать тепло на своей коже или потеть больше, чем обычно, во время и после употребления этих продуктов.
Одежда
Плотная, тесная или темная одежда может увеличить температуру тела и препятствовать циркуляции воздуха вокруг кожи. Синтетические волокна также могут задерживать тепло и предотвращать испарение пота. Это может вызвать чрезмерную теплопродукцию и повышенное потоотделение.
Лечение пищевой непереносимости у детей
Прежде всего необходимо исключить пищевой аллерген, для выявления которого родителям предлагается вести пищевой дневник. В дневнике необходимо указывать не только названия пищевого продукта, но и качество его, способ кулинарной обработки, срок хранения. Необходимо фиксировать точное время изменения в состоянии ребенка, аппетит, характер стула, появление срыгиваний, рвот, сыпей, опрелостей и других элементов на коже и слизистых оболочках. При аллергии ребенка первых месяцев жизни к коровьему молоку необходимо обеспечить его грудным донорским молоком, при невозможности — назначить кисломолочные смеси. К таким смесям относятся ацидофильная смесь «Малютка», «Ату», «Бифилин», «Биолакт», «Ацидолакт», «Нутрилак ацидофильный».
Диетотерапия -основа лечения пищевой аллергии. Грудное вскармливание при соблюдении матерью гипоаллергенной диеты является оптимальным для детей с пищевой аллергией. При отсутствии молока у матери и при аллергии к коровьему молоку используют соевые смеси (Алсой, Бонасоя, Фрисосой и др.) При непереносимости сои — смеси на основе продуктов высокого гидролиза белка (Альфаре, Алиментум, Пепти-Юниор и др.) и частичного гидролиза молочного белка (Хумана, Фрисопеп).
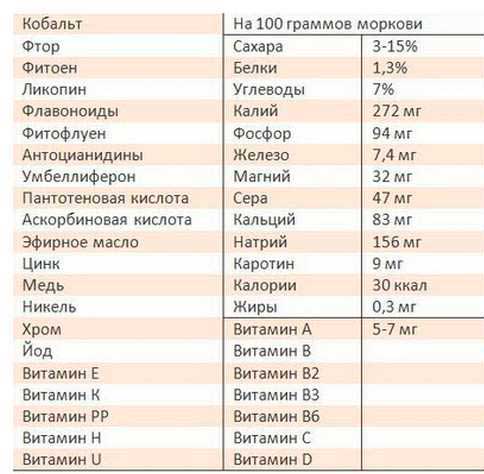
Аллергия на морковь у ребенка
Организм ребенка, независимо от того, грудничок это или малыш старше одного года, очень восприимчив к продуктам-аллергенам
Именно поэтому врачи советуют давать детям с особой осторожностью (или не давать вообще) некоторые продукты питания. Как ни странно, в этом списке морковь находится чуть ли не на первом месте
Особое внимание специалисты рекомендуют обратить на излюбленный мамочками морковный сок, который не только богат витаминами, но и чреват для вашего ребенка ненужными неприятностями. Симптомы аллергии у ребенка мало чем отличаются от симптомов у взрослого
Это те же покраснение кожных покровов и сыпь, отек слизистых оболочек и боли в животе, которые провоцируют у малыша плач и капризность, отказ от еды
Симптомы аллергии у ребенка мало чем отличаются от симптомов у взрослого. Это те же покраснение кожных покровов и сыпь, отек слизистых оболочек и боли в животе, которые провоцируют у малыша плач и капризность, отказ от еды.
Кроме этого, как у грудничков, так и у взрослых людей на фоне чрезмерного употребления моркови и морковного сока развивается каратиновая желтуха. Заболевание сопровождается желто-оранжевой пигментацией кожи (чаще всего – ладошки и пятки) и слизистых оболочек. Такую желтуху также называют «ложной», поскольку она не несет никакой опасности для здоровья малыша и взрослого. Тем не менее, стоит задуматься о том, что пигментация – первый звоночек того, что употребление моркови нужно сократить.
Мамам, которые помешаны на кормлении своих чад витаминами «с грядки» (в данном случае – витамином А, который полезен для глаз) стоит помнить, что даже их фанатизм может привести к аллергии на морковь у ребенка.
Лечение аллергии на пыль
Для купирования аллергической реакции назначают препараты системного и местного действия. Антигистаминные препараты (Цетрин, Зодак, Супрастин) снижают интенсивность иммунного ответа и нормализуют состояние. При выраженном аллергическом рините могут назначать кортикостероидные спреи и сосудосуживающие капли. При воспалении и отеке глаз — кортикостероидные мази, увлажняющие и противовоспалительные капли.
Важно! Лечение при аллергии на пыль должен назначать врач с учетом особенностей течения заболевания. Кортикостероидные препараты обладают большим перечнем побочных действий, поэтому назначать их себе и тем более ребенку самостоятельно не стоит
Врач порекомендует схему и продолжительность лечения. Верный выбор препаратов — залог эффективности терапии.
Профилактика аллергии на киви
Если у вас обнаружилась аллергия на киви, естественно, вам следует исключить его из своего рациона
Стоит обращать внимание на блюда, которые могут содержать киви: фруктовые салаты, торты, пирожные. Следует помнить, что даже маленький кусочек киви может вызвать аллергическую реакцию
Поэтому следите, ведь иногда экстракты киви могут содержаться, например, в конфетах, мармеладе, креме и т.д. и даже при употреблении этого фрукта в такой его форме может проявиться аллергия на киви.
Профилактика аллергии на киви начинается из полного исключения аллергена из рациона. Также необходимо обратиться за помощью к аллергологу, который поможет диагностировать аллергию на киви. Профилактика должна включать в себя гапоаллергенную диету. Цель диеты – полностью исключить из рациона продукты с высоким содержанием аллергенов, которые есть и в киви. Если после профилактики аллергия снова даст о себе знать, то из рациона стоит исключить и среднеаллергенные продукты. Придерживаться этих правил питания следует в течение месяца.
То есть профилактика аллергии на киви носит не только лечебное значение, но и выполняет диагностические свойства. Побороть аллергию на киви можно и постепенно приучая организм к аллергену.
Аллергия на киви – это заболевание, которое вызывает много вопросов. Так как выявить аллергию на столь экзотический фрукт очень сложно. Надеемся, вам помогут вышеописанные симптомы аллергии на киви, способы лечения и методы профилактики.
Лечение аллергии на киви
Лечение аллергии на киви должно быть своевременным. Существует несколько способов, которые позволяют диагностировать и вылечить аллергию. Человек, который первый раз столкнулся с симптомами аллергии, может спутать заболевание с другими болезнями. Так, аллергия на киви, по своей симптоматике похожа на инфекционные заболевания, чесотку или псориаз. Лечение аллергии на киви включает в себя не только прием лекарственных препаратов, но и правильное питание, то есть диету, физиопроцедуры и массаж.
- Самый эффективный метод лечения аллергии на киви – это иммунотерапия, то есть прививка, которая готовит организм к воздействию аллергенов. В течение иммунотерапии пациенту в малых дозах вводятся аллергены. Это позволяет организму вырабатывать антитела, которые блокируют вредные вещества в киви и не дают им влиять на организм. Как правило, после такого курса иммунотерапии у человека не возникает аллергия на киви и другие аллергены.
- Лечение аллергии на киви проводится и лекарственными препаратами. Для лечения используются антигистаминные препараты, это цетрин, кларитин, ксизал и другие. Что касается длительности лечения, то она зависит от симптомов заболевания и может быть от одной-двух недель до пары месяцев. Существуют проверенные препараты, которые позволяют вылечить аллергию на киви. Это тайлед, кромоглин и другие препараты на основе кромоглициевой кислоты.
- Лечить аллергию на киви можно и хирургическими методами, которые позволяют облегчить заболевание. Самый эффективный метод хирургического лечения – это экстракорпоральная гемокоррекция или гравитационная хирургия. Этот метод позволяет бороться с любой аллергией, в том числе с аллергией на киви благодаря корректировке состава крови. Из зараженной аллергенами крови удаляются факторы, которые становятся причиной аллергенных заболеваний и иммунодефицита.
Самые эффективные моды лечения аллергии на киви – это полное исключение аллергена из рациона питания. Экзотический киви всегда можно заменить фруктами и продуктами, которые содержат те же витамины и минералы. Назначить лечение аллергии на киви, которое будет правильным и поможет избавиться от заболевания, поможет только профессиональный врач.
При аллергической реакции на киви, конечно же, в первую очередь необходимо прекратить употреблять этот экзотический фрукт и как можно скорее закончить контакт с аллергеном (вплоть до того, чтобы киви даже не было с вами в одном помещении, ведь аллергия на киви может проявляться даже от его запаха). Немедленно пациент должен принять один из антигистаминных противоаллергических препаратов (уместно принятие зиртека, теллфаста, тавегила, супрастина и т.д., сейчас список антигистаминных препаратов, продающихся в каждой аптеке довольно обширен).
Зиртек выпускают в каплях и в таблетка. Одна таблетка и один миллилитр капельного раствора (20 капель) содержат 10 мг активного действующего вещества цетиризина. Зиртек принимается внутрь без привязки ко времени приема пищи, запивается водой в небольшом объеме. Взрослые и дети после двенадцати лет при проявлении аллергии на киви рекомендовано принять одну таблетку или 20 капель раствора. Маленькие дети в возрасте 6 месяцев – 2 года – 5 капель, 2 – 6 лет – 10 капель.
Такой препарат как Телфаст при аллергии на киви взрослые и дети старше 12 лет употребляют по одной таблетке (120 или 180 мг) раз в сутки. Принятие препарата не зависит от пищи, таблетку запивают водой в достаточном количестве. Маленькие дети до шести лет препарат обычно не принимают, с 6 до 11 лет Телфаст назначают в дозировке 30 мг два раза в сутки.
Напомним, что лучше всего перед употреблением препаратов по возможности проконсультироваться с врачом-аллергологом, который сможет оценить ваше состояние назначить дозировку индивидуально, исходя из особенностей вашего организма, истории ваших болезней и проявлений аллергических реакций.
Вторым вашим действием после приема какого-то препарата из антигистаминного ряда должно быть устранение местной симптоматики: если есть кожный зуд, то для смазки пораженных мест применяют салициловый спирт или другую спиртовую настойку. Если у больного наблюдается анфилактический шок или отек Квинке, то до приезда скорой помощи нужно максимально обеспечить, чтобы воздух доходил в легкие больного. Резкие запахи только усиливают бронхоспазмы. Лучшая помощь пострадавшему – инъекция адреналина (ее врачи скорой помощи и делают первой по приезду, вместе с этим вкалывают преднизолон внутривенно).
Лечение лямблиоза у детей
При постановке диагноза «лямблиоз» первое и главное правило – это сохранение достаточного уровня жидкости в организме. Обильный и частый понос – это частое явление, которое возникает при лямблиоза, что провоцирует обезвоживание. Поэтому, кроме медикаментозного лечения необходимо следить, чтобы ребенок пил достаточное количество жидкости.
Лечение лямблиоза у детей – это комплексные мероприятия. Они включают в себя как диету, так и препараты для лечения.
Во время диеты необходимо ограничить жирное и жареное, а также прекратить давать молоко. В первые несколько дней рекомендуются бананы, рис и сухари.
Вторая часть лечения – медикаментозная, включает себя специальные антибиотики и противопаразитарные препараты. Они непосредственно уничтожаются бактерии лямблий, и вредоносные следы деятельности.
Схема лечения лямблиоза у детей
Для полноценного выздоровления, используется следующая схема лечения лямблиоза у детей, которая разбита на три фазы.
В первой фазе необходимо ликвидировать лямблии механическим (медикаментозным) путем и повысить уровень защитных сил организма. Продолжается он в течение месяца, в зависимости от степени запущенности заболевания. Применяется специальная диета, желчегонные препараты и проходит очищение организма от вредоносных бактерий.
Во второй фазе проводят противопаразитарное лечение в два курса. Длится он до семи дней. Также, во время проведения терапии необходимо следить за ежедневным стулом.
В фазе номер три повышается иммунитет и создаются условия для того, что бы лямблии не могли больше размножаться в кишечнике.
Лечение лямблиоза у детей Немозолом
Препарат Немозол один из тех, кто обладает спектром антигильмитного воздействия – он убивает не только взрослые особи, но и личинки паразитов. Этот фактор очень актуален при уничтожении цист лямблий. Однако, вам следует предостеречь от приема препарата, если существуют проблемы с функционированием печени, заболевания сетчатки глаза или существует непереносимость к одному из составляющих препарата.
Принимайте лекарство только во время еды, с расчетом 10 мг на 1 кг веса.
При лечении лямблиоза у детей Немозолом возможны нарушения работы печени, тошнота, боли в животе. Может повыситься температура тела и артериальное давление.
При приеме данного препарата, дети могут плохо переносить лечение. Немозол детям при лямблиозе приписывают только при хронических формах, когда необходимо мощное и сильное лекарство для уничтожения паразитов.
Но, у ребенка могут возникнуть тошнота, рвота, общая слабость, повышается раздражительность. Данные побочные эффекты негативно сказываются на общем состоянии ребенка, поэтому необходимо проконсультироваться с педиатром – насколько необходим прием именно данного препарата.
Лечение лямблиоза макмирором у детей
Макмирор – является производным от 5-нитрофурана – препарат. Который широко применяется для лечения лямблиоза. Он соответствует всем необходимым требованиям по эффективности и безопасности. Одним из преимуществ применения макмирора – минимальное количество побочных эффектов. Препарат содержит широкий спектр противомикробного действия. При лечении лямблиоза макмирором у детей, лекарство быстро всасывается и достигает максимальной концентрации в крови через два часа, в дальнейшем выводится и очищается почками.
Препарат действует следующим образом – происходит блокирование энзимных цепочек, далее ингибирование синтеза белка в рибосомах. Данные действия препятствуют возникновению к появлению штаммов микроорганизмов и противодействуют развитию перекрестного действия антибиотиков.
Лечение лямблиоза назначается из расчета 15 мг препарата на килограмм массы тела два раза в день в течение недели.